ECBE
Valoración del riesgo, valoración nutricional y tratamiento con soporte nutricional especializado aguda en el Hospital Universitario Nacional de Colombia
La desnutrición es definida como un estado que resulta de la ausencia o disminución de la ingesta y de la insuficiente absorción de nutrientes que conduce a una alteración de la composición corporal con posterior deterioro clínico, físico y mental. Esta condición puede deberse a enfermedad, inanición, o envejecimiento avanzado, solos o en combinación.
La desnutrición relacionada con enfermedades en pacientes adultos hospitalizados es un síndrome asociado con un aumento sustancial de la morbilidad, la discapacidad, la mortalidad a corto y largo plazo, la recuperación deficiente de la enfermedad, reingresos hospitalarios y el costo de la atención.
Ésta condición afecta entre el 20-50 % de los pacientes hospitalizados. Cerca del 66 % de los pacientes que ingresan con déficit nutricional tienen un deterioro de su estado, y el 33 % de los pacientes con adecuado estado nutricional, desarrolla desnutrición. No obstante, su prevalencia es mayor en las unidades de cuidados intensivos, en donde se ha reportado prevalencia de 38 - 78%. En Colombia, los datos de desnutrición o riesgo de ésta no son diferentes a los encontrados a nivel mundial. Para el 2017, Cruz y colaboradores, encontraron que el 61% de los pacientes ingresados a hospital tenían riesgo de desnutrición. En el Hospital Universitario Nacional, el 39 % de los pacientes presentaron riesgo de desnutrición (medio y alto) en el primer semestre de 2023.
Se ha demostrado que la terapia médica nutricional para pacientes con desnutrición relacionada con enfermedades podría conducir a mejores desenlaces clínicos. En Colombia, dos estudios realizados en hospitales demostraron que la implementación temprana de este tipo de terapia para pacientes con desnutrición, resultaron en una estancia hospitalaria más corta, menos complicaciones y readmisiones, además de tasas de mortalidad más bajas. Un estudio similar en pacientes en hospitales de Estados Unidos, documentó la reducción de las tasas de reingresos y la disminución de la duración de las estancias hospitalarias.
Siguiendo el mismo orden de ideas, la desnutrición relacionada con la enfermedad, desencadena un aumento de los costos financieros a los sistemas de salud en todo el mundo. En América Latina, la carga económica anual de la desnutrición relacionada con enfermedades en hospitales públicos, fue estimada en 10.190 millones de dólares; para el caso de hospitales de Colombia, está carga fue de 443 millones de dólares. Por todo lo anterior, se ha identificado la desnutrición como un objetivo importante de intervención y consecuentemente la importancia de su detección, para alcanzar mejores desenlaces clínicos.
La terapia médica nutricional o soporte nutricional, es un término que incluye tanto a la nutrición enteral (suplementos nutricionales orales y nutrición enteral por sonda), como la nutrición parenteral. La elección del tipo de terapia a administrar a cada paciente, dependerá de la adecuada función del sistema gastrointestinal. Para la definición del requerimiento, se debe considerar la evaluación por un equipo interdisciplinar, compuesto por un profesional en medicina, nutrición, enfermería y química farmacéutica, así como la participación de otros profesionales relevantes como fisioterapeuta y fonoaudiólogo.Con base a lo anterior, es menester establecer las recomendaciones para la atención integral del paciente hospitalizado en el Hospital Universitario Nacional de Colombia (sala general y cuidado crítico) que requiere soporte nutricional, basados en la mejor evidencia científica disponible, para orientar la práctica clínica los profesionales de la salud involucrados en su atención.
ALCANCE
Este ECBE provee recomendaciones acerca del requerimiento de soporte nutricional, en pacientes que se encuentran en hospitalización en el Hospital Universitario Nacional de Colombia (sala general, cuidado crítico).
Se dirige específicamente a los profesionales de salud que estén involucrados en la toma de decisiones y abordaje integral de los pacientes hospitalizados que requieren soporte nutricional, por los servicios médicos o quirúrgicos y la unidad de cuidado crítico en el HUN, incluyendo, nutricionistas dietistas, profesionales en enfermería, fisioterapeutas, fonoaudiólogos, médicos especialistas en medicina interna, gastroenterología, anestesiología y cirugía general; médicos hospitalarios, médicos residentes de las especialidades previamente listadas.
Adicionalmente podrá ser utilizado por docentes y estudiantes de Ciencias de la Salud de la Universidad Nacional de Colombia, que se encuentren realizando actividades académicas o prácticas clínicas en el HUN.
Las recomendaciones contenidas en este ECBE no consideran la población pediátrica o gestantes.
LIDERES CLÍNICOS
Gustavo Adolfo Acosta Ricaurte
Médico y cirujano, especialista en medicina interna, especialista en medicina crítica y cuidados intensivos, estudiante de maestría en derecho médico en la Universidad Externado de Colombia. Se desempeña como médico intensivista en la Subred Sur y en el Proceso de Atención en Cuidado Crítico del Hospital Universitario Nacional de Colombia.
Milena Moraes
Nutricionista dietista, magíster en nutrición clínica, doctora en ciencias de la salud y postdoc en Nutrición. Se desempeña como profesora asociada en el Departamento de Nutrición Humana de la Facultad de Medicina de la Universidad Nacional de Colombia.
Diagrama de flujo para el Estándar clínico basado en la evidencia: valoración del riesgo, valoración nutricional y tratamiento con soporte nutricional especializado en el HUN

Autores
Gustavo Adolfo Acosta Ricaurte
Médico y cirujano, especialista en medicina interna, especialista en medicina crítica y cuidados intensivos, estudiante de maestría en derecho médico en la Universidad Externado de Colombia. Se desempeña como médico intensivista en la Subred Sur y en el Proceso de Atención en Cuidado Crítico del Hospital Universitario Nacional de Colombia.
Milena Moraes
Nutricionista dietista, magíster en nutrición clínica, doctora en ciencias de la salud y postdoc en Nutrición. Se desempeña como profesora asociada en el Departamento de Nutrición Humana de la Facultad de Medicina de la Universidad Nacional de Colombia.
Diego Felipe Sarmiento Villamizar
Médico y cirujano, estudiante de tercer año de la especialidad en Medicina Interna de la Universidad Nacional de Colombia.
Estivalis Geraldine Acosta Gutiérrez
Médica cirujana, estudiante de maestría en Epidemiología Clínica de la Universidad Nacional de Colombia. Se desempeña como médica hospitalaria en el Proceso de Atención en Cuidado Crítico del Hospital Universitario Nacional de Colombia.
Andrés Felipe García Gonzalez
Estudiante de décimo semestre del pregrado en nutrición y dietética de la Universidad Nacional de Colombia y pasante de nutrición clínica en el Hospital Universitario Nacional de Colombia.
Sofía Montejo Forero
Estudiante de décimo semestre del pregrado en nutrición y dietética de la Universidad Nacional de Colombia y pasante de nutrición clínica en el Hospital Universitario Nacional de Colombia.
Álvaro Javier Burgos Cárdenas
Médico cirujano, especialista en medicina interna y magíster en epidemiología clínica. Se desempeña como médico especialista en el Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Andrea Camacho Solorzano
Terapeuta ocupacional. Se desempeña tal en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional de Colombia.
Norma Constanza Cárdenas Trujillo
Enfermera. Se desempeña como enfermera de las clínicas de la excelencia en el Proceso de Atención en Programas Especiales del Hospital Universitario Nacional de Colombia.
Olga Lucia Chaparro Pinilla
Nutricionista dietista, especialista en nutrición clínica. Se desempeña como nutricionista clínica en el Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Natalia Corredor Parra
Trabajadora social, especialista en alta gerencia. Se desempeña como jefe del Proceso de Experiencia al Usuario del Hospital Universitario Nacional de Colombia.
Mariana Díaz Amaya
Psicóloga, especialista y magíster en psicología médica y de la salud. Se desempeña como psicóloga en el proceso de Atención en Hospitalización y el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia.
Juan Sebastián Frías Ordóñez
Médico cirujano, especialista en medicina interna, estudiante de segundo año de la subespecialidad en gastroenterología de la Universidad Nacional de Colombia.
Aida Katherine González Caicedo
Nutricionista, estudiante de la especialización de administración en salud pública en la Universidad Nacional de Colombia. Se desempeña como pasante en el Proceso de Calidad y Gestión del Riesgo Clínico en Salud del Hospital Universitario Nacional de Colombia.
Andrea Lizeth Ibáñez Triana
Química farmacéutica. Se desempeña como química farmacéutica asistencial del Proceso de Atención en Servicio Farmacéutico del Hospital Universitario Nacional de Colombia.
Andrés Felipe Leal Santofimio
Fisioterapeuta, estudiante de la maestría en bioderecho y bioética en la Universidad del Rosario. Se desempeña como fisioterapeuta en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional de Colombia.
Thalia Lizeth Moreno Sierra
Médica general. Se desempeña como médica hospitalaria en el Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Guillermo Enrique Ospino Rodríguez
Médico cirujano, especialista en anestesiología y reanimación. Se desempeña como director del Proceso de Atención en Cirugía en el Hospital Universitario Nacional de Colombia.
Jairo Antonio Pérez Cely
Médico cirujano, especialista en Anestesiología, especialista en Medicina Crítica y Cuidado Crítico, estudiante del doctorado en bioética en la Universidad del Bosque. Se desempeña como director del proceso de Atención en Cuidado Crítico en el Hospital Universitario Nacional de Colombia y director del departamento de Medicina Interna en la Universidad Nacional de Colombia.
Daniel Rodrigo Riaño
Médico cirujano, especialista en cirugía general. Se desempeña como especialista en cirugía general en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia.
Sandra Liliana Sosa Sabogal
Fonoaudióloga, estudiante de la maestría en Fisiología de la Universidad Nacional de Colombia. Se desempeña como fonoaudióloga en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional de Colombia.
Geraldine Marcela Velandia Silva
Enfermera. Se desempeña como tal en el Proceso de Atención en Cuidado Crítico del Hospital Universitario Nacional de Colombia.
Paula González-Caicedo
Fisioterapeuta, estudiante de la maestría en epidemiología clínica de la Universidad Nacional de Colombia. Se desempeña como metodóloga de investigación en la Dirección de Investigación e Innovación del Hospital Universitario Nacional de Colombia.
Giancarlo Buitrago
Médico cirujano, magíster en Economía y en Epidemiología Clínica, y doctor en Economía. Es profesor asociado y Vicedecano de Investigación y Extensión de la Facultad de Medicina de la Universidad Nacional de Colombia, y director de Investigación e Innovación del Hospital Universitario Nacional de Colombia.
Comité de Estándares Clínicos
Universidad Nacional de Colombia, Hospital Universitario Nacional de Colombia.
Contribuciones de los autores
Coordinación clínica: Gustavo Adolfo Acosta Ricaurte, Milena Lima de Moraes, Diego Felipe Sarmiento Villamizar y Estivalis Geraldine Acosta Gutiérrez.
Coordinación metodológica: Giancarlo Buitrago Gutiérrez y Paula González-Caicedo.
Definición de alcance y objetivos: Gustavo Adolfo Acosta Ricaurte, Milena Lima de Moraes, Diego Felipe Sarmiento Villamizar, Estivalis Geraldine Acosta Gutiérrez, Valentina Montes Delgado, Erica Joy Nieves Rodriguez y Paula Gonzalez Caicedo
Revisión sistemática de guías de práctica clínica: Gustavo Adolfo Acosta Ricaurte, Milena Lima de Moraes, Diego Felipe Sarmiento Villamizar, Estivalis Geraldine Acosta Gutiérrez, Andrés Felipe Farcía González, Sofia Montejo Forero y Paula González-Caicedo.
Algoritmo clínico preliminar: Gustavo Adolfo Acosta Ricaurte, Milena Lima de Moraes, Diego Felipe Sarmiento Villamizar, Estivalis Geraldine Acosta Gutiérrez, Andrés Felipe Farcía González, Sofia Montejo Forero y Paula González-Caicedo.
Acuerdo interdisciplinario: Gustavo Adolfo Acosta Ricaurte, Milena Lima de Moraes, Diego Felipe Sarmiento Villamizar, Estivalis Geraldine Acosta Gutiérrez, Andrés Felipe Farcía González, Sofia Montejo Forero, Aida González, Daniel Riaño, Jairo Perez, Marcela Velandia, Andrea Ibañez, Andres Leal, Cristian Guzman, Sandra Sosa, Juan Frías, Thalia Moreno, Alvaro Burgos, Olga Chaparro, Andrea Camacho, Norma Cardenas, Andrea Ibáñez, Guillermo Ospino, Geraldine Velandia, Giancarlo Buitrago, Olga Pinzon, Mariana Díaz, Andrea Camacho, Natalia Corredor, Andres Felipe García Gonzalez, Sofia Montejo Forero, Paula Gonzalez Caicedo
Algoritmo clínico final: Gustavo Adolfo Acosta Ricaurte, Milena Lima de Moraes, Diego Felipe Sarmiento Villamizar, Estivalis Geraldine Acosta Gutiérrez y Paula González-Caicedo.
Revisión y edición: Milena Lima de Moraes, Diego Felipe Sarmiento Villamizar, Estivalis Geraldine Acosta Gutiérrez y Paula González-Caicedo.
Seguimiento del proceso: Comité de Estándares Clínicos.
Siglas
AGREE: Appraisal of Guidelines for Research & Evaluation
ACG: American College of Gastroenterology
ASPEN: American Society for Parenteral and Enteral Nutrition
CUPS: Clasificación Única de Procedimientos en Salud
ECBE: Estándares Clínicos basados en la Evidencia
ESPEN: European Society for Clinical Nutrition and Metabolism
ETA: Efecto Térmico de los Alimentos
FELANPE: Federación Latinoamericana de Terapia Nutricional, Nutrición clínica y Metabolismo
GEA: Gasto energético relacionado con la actividad
GEB: Gasto Energético Basal
GET: Gasto Energético Total
GER: Gasto energético en reposo
GPC: Guías de Práctica Clínica
HUN: Hospital Universitario Nacional de Colombia
IMC: Índice de Masa Corporal
MUST: Malnutrition Universal Screening Tool
NE: Nutrición enteral
NP: Nutrición Parenteral
NPP: Nutrición Parenteral Periférica
PRISMA: Preferred Reporting Items for Systematic reviews and Meta-Analyses
SON: Soporte nutricional Oral
Objetivos
Estos se dividen en general y específicos, como se detalla a continuación.
Objetivo general
Establecer las recomendaciones para la atención integral del paciente hospitalizado que requiera soporte nutricional que se encuentran en hospitalización en el Hospital Universitario Nacional de Colombia (sala general, cuidado crítico), basados en la mejor evidencia científica disponible para orientar la práctica clínica los profesionales de la salud involucrados en su atención, mediante el desarrollo de un ECBE.
Objetivos específicos
· Identificar las áreas asistenciales del HUN involucradas en la implementación y administración de soporte nutricional en los pacientes que lo requieran.
· Adaptar recomendaciones basadas en la mejor evidencia disponible que permitan estandarizar las estrategias para la implementación y administración de soporte nutricional en los pacientes hospitalizados en el HUN que lo requieran.
· Elaborar un algoritmo clínico para la implementación y administración de soporte nutricional en los pacientes hospitalizados en el HUN que lo requieran.
· Generar un consenso entre las áreas asistenciales involucradas en la implementación y administración de soporte nutricional de los pacientes hospitalizados en el HUN que lo requieran.
· Identificar puntos de control para la implementación y evaluación del ECBE.
· Presentar los lineamientos para la difusión e implementación del ECBE.
Puntos de control
Los puntos de control para el ECBE se definieron teniendo en cuenta momentos clave dentro del proceso integral de atención del paciente con riesgo nutricional en el hospital Universitario Nacional, y se presentan a continuación:
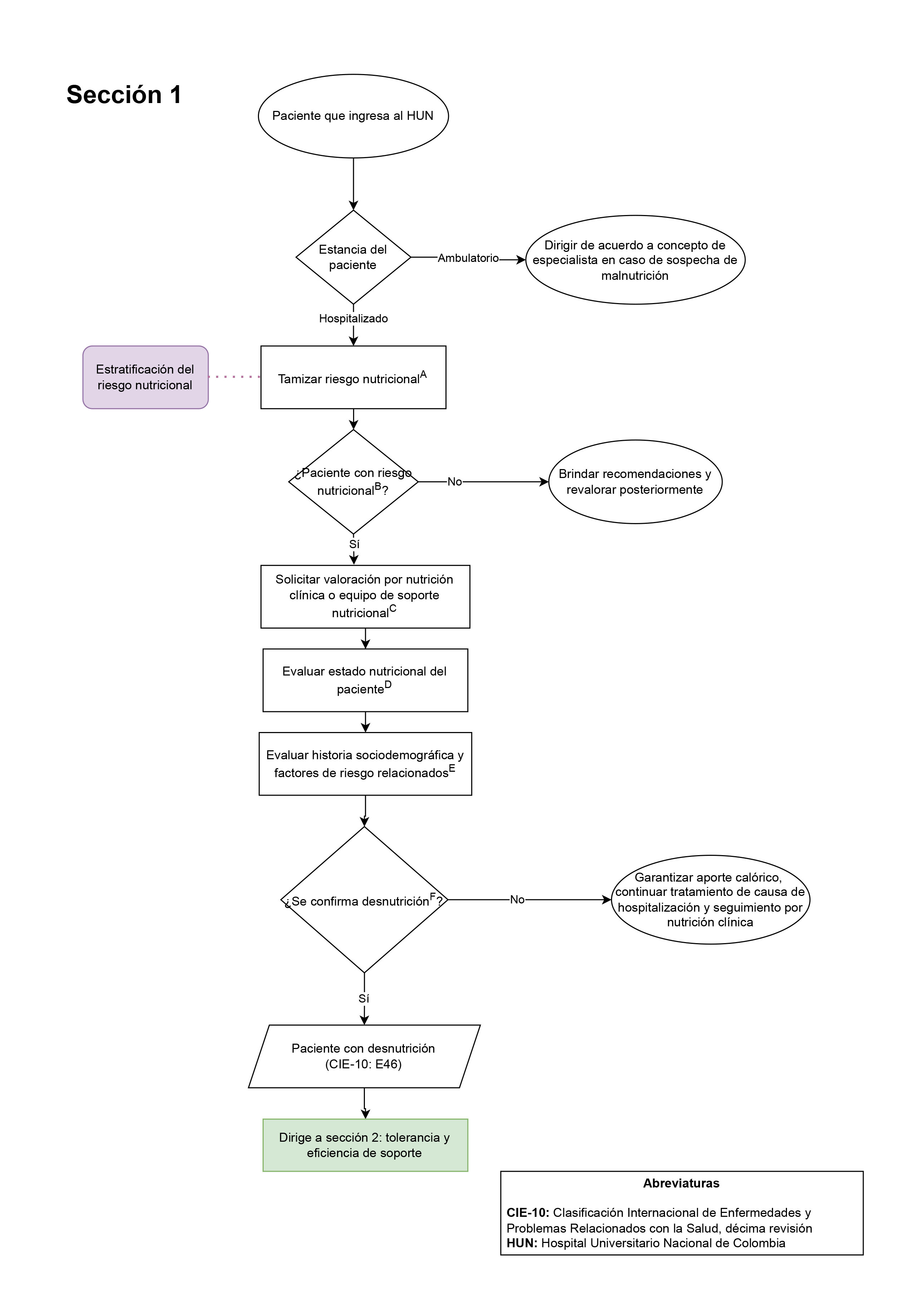
- Estratificación del riesgo nutricional (Sección 1 del diagrama de flujo: tamización del riesgo nutricional en el paciente adulto atendido en HUN)
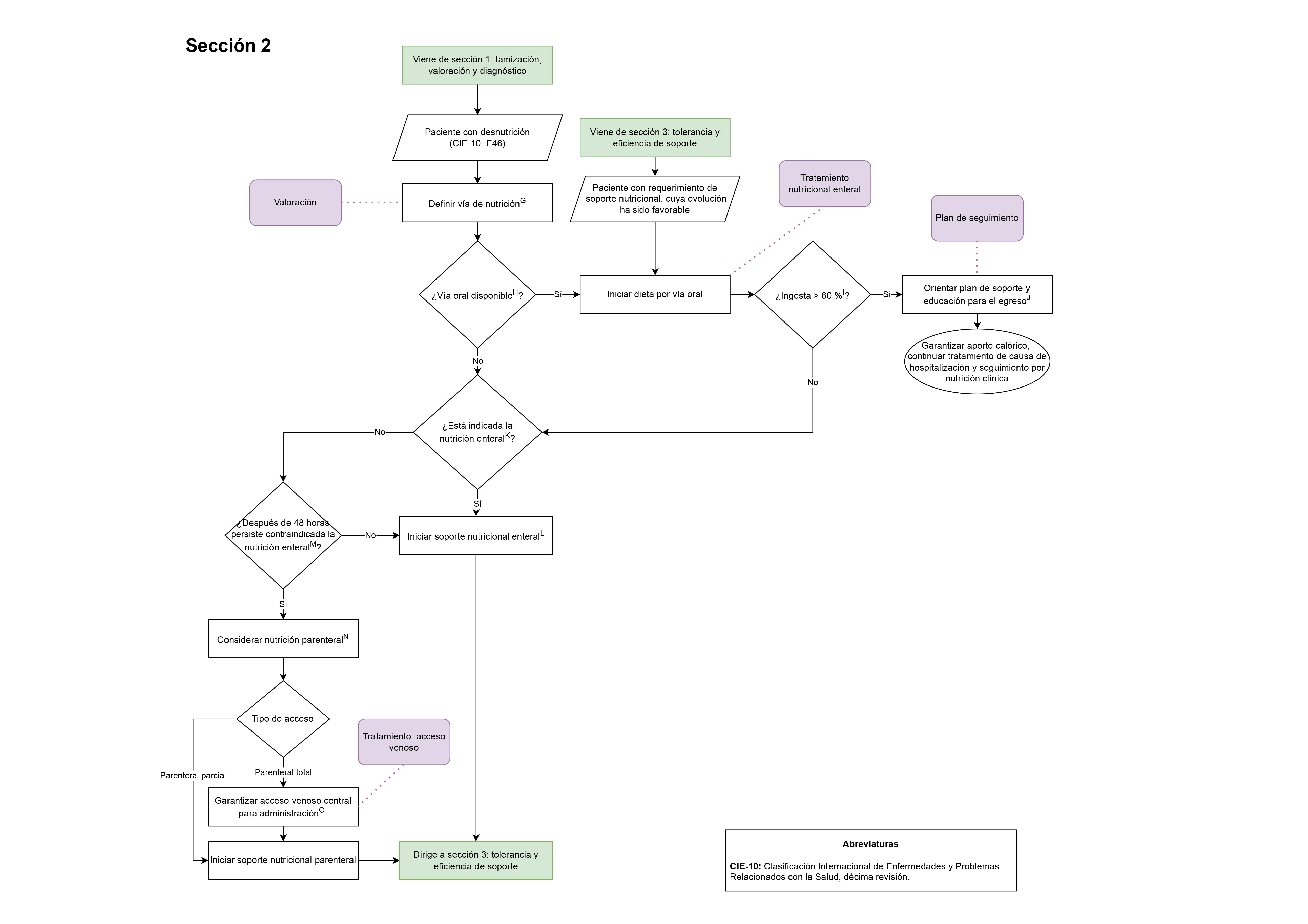
- Valoración por nutrición o equipo de soporte nutricional (Sección 2 del diagrama de flujo: tratamiento del paciente adulto con desnutrición)
- Tratamiento: inicio de nutrición enteral (Sección 2 del diagrama de flujo: tratamiento del paciente adulto con desnutrición)
- Tratamiento: acceso para soporte nutricional parenteral total (Sección 2 del diagrama de flujo: tratamiento del paciente adulto con desnutrición)
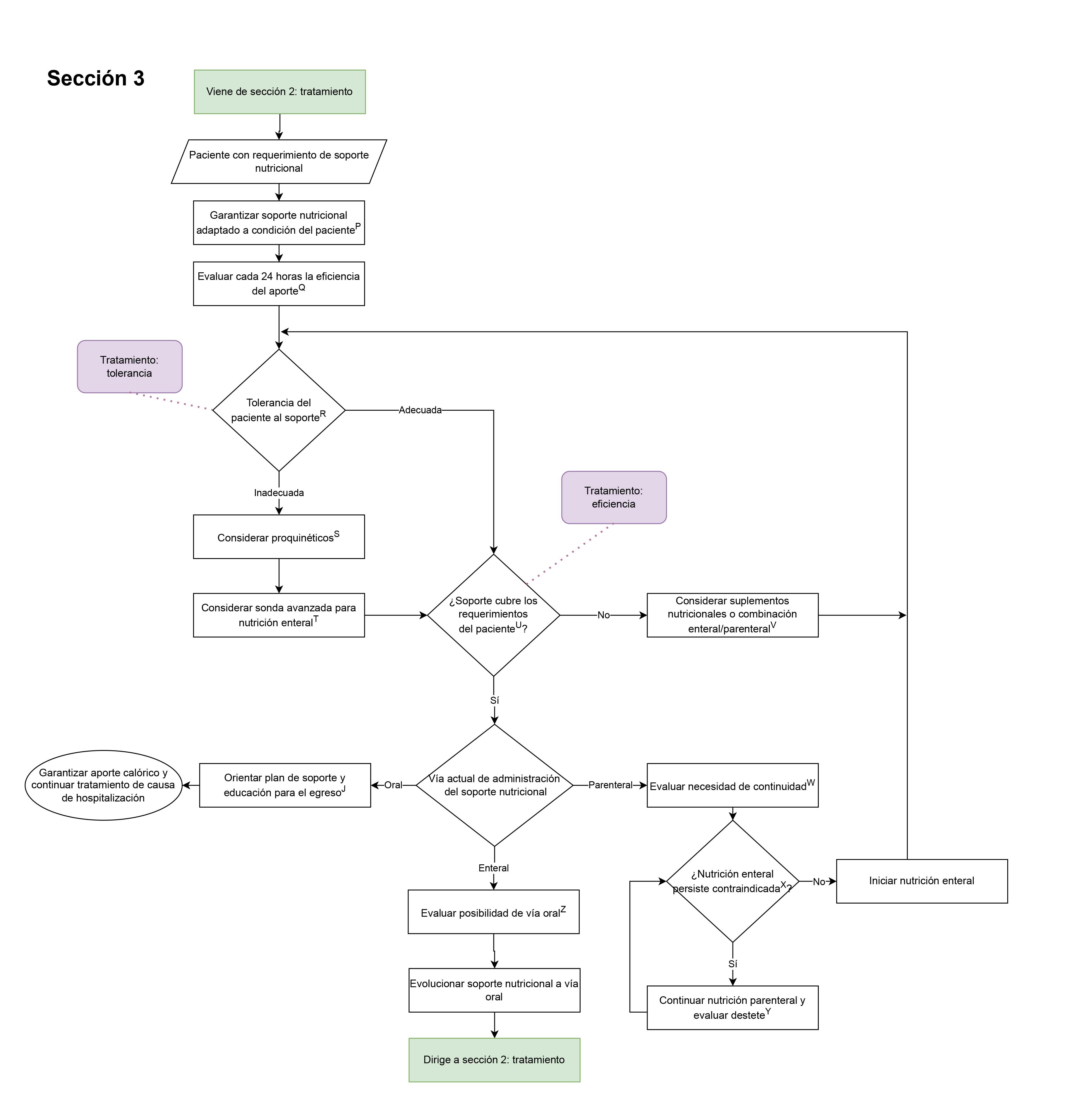
- Tratamiento: evaluación de la tolerancia al soporte (Sección 3 del diagrama de flujo: Seguimiento y eficiencia del soporte nutricional brindado al paciente con desnutrición)
- Tratamiento: evaluación de la eficiencia del soporte (Sección 3 del diagrama de flujo: Seguimiento y eficiencia del soporte nutricional brindado al paciente con desnutrición)
- Definición de plan de seguimiento nutricional (Sección 2 del diagrama de flujo: tratamiento del paciente adulto con desnutrición).
Referencias
1. Fávaro-Moreira NC, Krausch-Hofmann S, Matthys C, Vereecken C, Vanhauwaert E, Declercq A, et al. Risk Factors for Malnutrition in Older Adults: A Systematic Review of the Literature Based on Longitudinal Data123. Adv Nutr. 9 de mayo de 2016;7(3):507-22.
2. Zamora-Elson M, Martínez-Carmona JF, Ruiz-Santana S. Recomendaciones para el tratamiento nutrometabólico especializado del paciente crítico: consecuencias de la desnutrición en el paciente crítico y valoración del estado nutricional. Grupo de Trabajo de Metabolismo y Nutrición de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC). Med Intensiva. 1 de junio de 2020;44:19-23.
3. Cass AR, Charlton KE. Prevalence of hospital‐acquired malnutrition and modifiable determinants of nutritional deterioration during inpatient admissions: A systematic review of the evidence. J Hum Nutr Diet. diciembre de 2022;35(6):1043-58.
4. Lew CCH, Yandell R, Fraser RJL, Chua AP, Chong MFF, Miller M. Association Between Malnutrition and Clinical Outcomes in the Intensive Care Unit: A Systematic Review. J Parenter Enter Nutr. julio de 2017;41(5):744-58.
5. Cruz V, Bernal L, Buitrago G, Ruiz ÁJ. Frecuencia de riesgo de desnutrición según la Escala de Tamizado para Desnutrición (MST) en un servicio de Medicina Interna. Rev Médica Chile. abril de 2017;145(4):449-57.
6. Giraldo Giraldo NA. COSTE-EFECTIVIDAD DE LA TERAPIA NUTRICIONAL TEMPRANA EN PACIENTES. Nutr Hosp. 1 de diciembre de 2015;(6):2938-47.
7. Buitrago G, Vargas J, Sulo S, Partridge JS, Guevara-Nieto M, Gomez G, et al. Targeting malnutrition: Nutrition programs yield cost savings for hospitalized patients. Clin Nutr. septiembre de 2020;39(9):2896-901.
8. Sulo S, Feldstein J, Partridge J, Schwander B, Sriram K, Summerfelt WmT. Budget Impact of a Comprehensive Nutrition-Focused Quality Improvement Program for Malnourished Hospitalized Patients. Am Health Drug Benefits. julio de 2017;10(5):262-70.
9. Correia MITD, Perman MI, Waitzberg DL. Hospital malnutrition in Latin America: A systematic review. Clin Nutr. agosto de 2017;36(4):958-67.
10. Brouwers MC, Kerkvliet K, Spithoff K, AGREE Next Steps Consortium. The AGREE Reporting Checklist: a tool to improve reporting of clinical practice guidelines. BMJ. 8 de marzo de 2016;352:i1152.
11. Serón-Arbeloa C, Labarta-Monzón L, Puzo-Foncillas J, Mallor-Bonet T, Lafita-López A, Bueno-Vidales N, et al. Malnutrition Screening and Assessment. Nutrients. 9 de junio de 2022;14(12):2392.
12. Frank M, Sivagnanaratnam A, Bernstein J. Nutritional assessment in elderly care: a MUST! BMJ Qual Improv Rep. 22 de enero de 2015;4(1):u204810.w2031.
13. Compher C, Bingham AL, McCall M, Patel J, Rice TW, Braunschweig C, et al. Guidelines for the provision of nutrition support therapy in the adult critically ill patient: The American Society for Parenteral and Enteral Nutrition. J Parenter Enter Nutr. 2022;46(1):12-41.
14. Manual MSD versión para profesionales [Internet]. [citado 27 de mayo de 2024]. Interacciones entre nutrientes y fármacos - Trastornos nutricionales. Disponible en: https://www.msdmanuals.com/es-co/professional/trastornos-nutricionales/nutrición-consideraciones-generales/interacciones-entre-nutrientes-y-fármacos.
15. Wunderle C, Gomes F, Schuetz P, Stumpf F, Austin P, Ballesteros-Pomar MD, et al. ESPEN guideline on nutritional support for polymorbid medical inpatients. Clin Nutr. 1 de septiembre de 2023;42(9):1545-68.
16. Singer P, Blaser AR, Berger MM, Calder PC, Casaer M, Hiesmayr M, et al. ESPEN practical and partially revised guideline: Clinical nutrition in the intensive care unit. Clin Nutr Edinb Scotl. septiembre de 2023;42(9):1671-89.
17. Azer SA, Kanugula AK, Kshirsagar RK. Dysphagia. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 [citado 14 de mayo de 2024]. Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK559174/
18. Camblor-Álvarez M, Ocón-Bretón MJ, Luengo-Pérez LM, Virizuela JA, Sendrós-Madroño MJ, Cervera-Peris M, et al. Soporte nutricional y nutrición parenteral en el paciente oncológico: informe de consenso de un grupo de expertos. Nutr Hosp. febrero de 2018;35(1):224-33.
19. NUTRICIÓN PARENTERAL Y ENTERAL EN EL PACIENTE ADULTO EN ESTADO CRÍTICO | actuamed [Internet]. [citado 28 de mayo de 2024]. Disponible en: https://www.actuamed.com.mx/informacion-medica/nutricion-parenteral-y-enteral-en-el-paciente-adulto-en-estado-critico
20. ACG Clinical Guideline: Nutrition Therapy in the Adult Hospi... : Official journal of the American College of Gastroenterology | ACG [Internet]. [citado 14 de mayo de 2024]. Disponible en: https://journals.lww.com/ajg/Fulltext/2016/03000/ACG_Clinical_Guideline__Nutrition_Therapy_in_the.14.aspx
21. Hearing SD. Refeeding syndrome. BMJ. 17 de abril de 2004;328(7445):908-9.
22. Mehanna HM, Moledina J, Travis J. Refeeding syndrome: what it is, and how to prevent and treat it. BMJ. 28 de junio de 2008;336(7659):1495-8.
23. Díaz-Pizarro Graf JI, Kumpf VJ, de Aguilar-Nascimento JE, Hall AM, McKeever L, Steiger E, et al. [ASPEN-FELANPE Clinical Guidelines: Nutrition Support of Adult Patients with Enterocutaneous Fistula]. Nutr Hosp. 27 de agosto de 2020;37(4):875-85.
24. Pérez-Cordón L, Yébenes JC, Martínez de Lagrán I, Campins L. Transition from total parenteral nutrition to enteral nutrition in critically ill patients in Spain: A national survey. Med Intensiva. agosto de 2022;46(8):475-7.
25. Arends J, Bachmann P, Baracos V, Barthelemy N, Bertz H, Bozzetti F, et al. ESPEN guidelines on nutrition in cancer patients. Clin Nutr. 1 de febrero de 2017;36(1):11-48.
26. Ilott I, Rick J, Patterson M, Turgoose C, Lacey A. What is protocol-based care? A concept analysis. J Nurs Manag. 2006;14(7):544-52.
27. Gulwani S. Programming by Examples: Applications, Algorithms, and Ambiguity Resolution. En 2016 [citado 4 de abril de 2024]. Disponible en: https://www.microsoft.com/en-us/research/publication/programming-examples-applications-algorithms-ambiguity-resolution/
28. Mueller C, Compher C, Ellen DM, the American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.) Board of Directors. A.S.P.E.N. Clinical Guidelines. J Parenter Enter Nutr. 2011;35(1):16-24.
29. Cederholm T, Barazzoni R, Austin P, Ballmer P, Biolo G, Bischoff SC, et al. ESPEN guidelines on definitions and terminology of clinical nutrition. Clin Nutr. febrero de 2017;36(1):49-64.
30. Jun GT, Ward J, Morris Z, Clarkson J. Health care process modelling: which method when? Int J Qual Health Care. 1 de junio de 2009;21(3):214-24.
31. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 29 de marzo de 2021;372:n71.
DESCARGUE LA VERSIÓN COMPLETA
La información adicional y los anexos se podrán consultar en la versión completa que pueden descargar