ECBE
Diagnóstico, tratamiento, rehabilitación y seguimiento del paciente adulto con ataque cerebrovascular isquémico
El ataque cerebrovascular (ACV) se clasifica en dos grupos: de tipo isquémico (ACVi) y de tipo hemorrágico, que a su vez incluye la hemorragia subaracnoidea y la hemorragia intracerebral. El ACVi se define como un infarto en el encéfalo, la médula espinal o la retina y explica el 70-85% del total de ACV (1). En conjunto, el ACV conforma la segunda causa de muerte en el mundo, afecta a 13,7 millones de personas a nivel global cada año y causa alrededor de 5,5 millones de muertes (2). Se estima que 1 de cada 4 adultos tendrá la enfermedad durante su vida, y hay más de 80 millones de supervivientes al evento en el mundo, los cuales tienen alto riesgo de presentar recurrencias. En Colombia, el ACV es la segunda causa de muerte, con una frecuencia absoluta de 14.390 muertes reportadas en el 2022 por el Departamento Administrativo Nacional de Estadística (DANE), y fue la tercera causa de muerte entre el año 2010 y el 2020 (3).
Existen múltiples factores de riesgo para desarrollar la enfermedad, entre ellos se encuentran factores no modificables como la edad, el sexo y la genética (1). Se ha identificado que entre los 20 a 64 años se duplica el riesgo de ACVi (4); además, el sexo masculino tiene mayor riesgo (133 casos versus 99 casos por 100.000 habitantes) que el sexo femenino (5), y se ha atribuido una heredabilidad del 37 % en estudios de asociación de genómica ampliada (GWAS) (6). Asimismo, otros factores se han identificado en el estudio INTERSTROKE como la inactividad física, la hipertensión arterial, el alto consumo de alcohol, el estrés y la depresión, tabaquismo, los niveles altos de Apolipoproteina B, la obesidad central, la diabetes mellitus y cardiopatías (7).
El tratamiento del ACVi ha tenido grandes avances en los últimos años, tanto en la fase aguda como en la prevención secundaria y rehabilitación. En cuanto a la fase aguda, los tiempos de ventana se han logrado expandir de 4,5 horas hasta 9,0 horas para trombólisis (estudio EXTEND) y de 6,0 horas hasta 24 horas para trombectomia endovascular usando neuroimágenes avanzadas (1). Sin embargo, aún existen múltiples barreras y limitaciones para lograr un adecuado tratamiento de estos pacientes. El estudio de la etiología del ACVi es una tarea de alta importancia para establecer la mejor estrategia de prevención secundaria según cada caso, así como iniciar de forma temprana un plan de rehabilitación puede mejorar la calidad de vida, reducir secuelas y mejorar funcionalidad.
ALCANCE
Este ECBE provee recomendaciones basadas en la mejor evidencia sobre la prevención secundaria, diagnóstico, tratamiento, rehabilitación y seguimiento de pacientes adultos con ACV de tipo isquémico, atendidos en los ámbitos de la consulta externa, hospitalización y cuidados intensivos del Hospital Universitario Nacional de Colombia (HUN)
Las recomendaciones están dirigidas a profesionales de la salud en formación y en ejercicio (Médicos generales, intensivistas, internistas, anestesiólogos, especialistas en dolor y cuidado paliativo, fisiatras, geriatras, patólogos, neurólogos, neurocirujanos, psiquiatras, radiólogos, enfermeros, químicos farmacéuticos, fisioterapeutas, fonoaudiólogos, terapeutas ocupacionales, ingenieros biomédicos, bacteriólogos, psicólogos, nutricionistas, trabajadores sociales, estudiantes de ciencias de la salud de pregrado o posgrado, técnicos o auxiliares) involucrados en la atención de pacientes mayores de 18 años, con ACVi, así como por personal asistencial y administrativo que hagan parte en la toma de decisiones en el tratamiento de estos pacientes en la institución, con el fin de facilitar el desarrollo e implementación del estándar.
Es importante mencionar que este documento no incluye recomendaciones para el diagnóstico y tratamiento del ACVi en población pediátrica o gestantes.
Líderes clínicos
Miriam Saavedra Estupiñán
Médica cirujana, especialista en epidemiología, subespecialista en Neuro-Oftalmología, magíster en educación, doctora en bioética. Se desempeña como profesora titular del Departamento de Medicina Interna de la Facultad de Medicina, Universidad Nacional de Colombia y como neuróloga clínica en Proceso de Atención Ambulatoria del Hospital Universitario Nacional.
Sugeich Meléndez Rhenals
Médica general, especialista en Medicina Interna, especialista en Bioética y magíster en Bioética. Se desempeña como profesora asistente del Departamento de Medicina Interna de la Facultad de Medicina de la Universidad Nacional de Colombia, Coordinadora Académica Programa de Pregrado de Medicina y Médica Internista Hospital Universitario Nacional de Colombia.
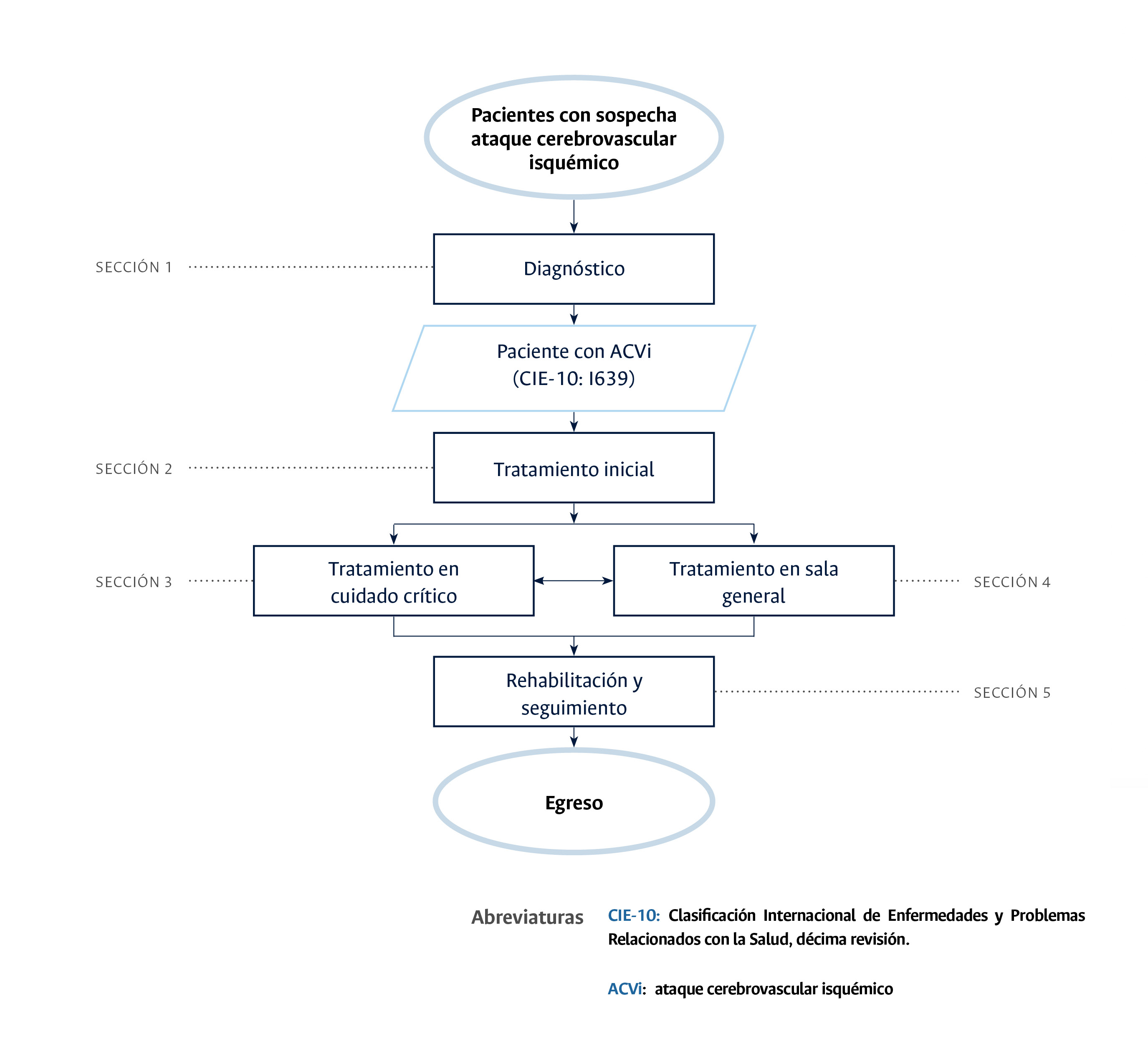
Diagrama de flujo para el Estándar clínico basado en la evidencia: Diagnóstico, tratamiento, rehabilitación y seguimiento del paciente adulto con ataque cerebrovascular isquémico en el HUN
Autores
Juan Pablo Orozco Hernández
Médico, especialista en Epidemiología en la práctica de la Salud Pública, magíster en epidemiología, máster en Infección por Virus de la Inmunodeficiencia Humana, estudiante de tercer año de la especialidad en neurología clínica y docente adjunto al Departamento de Medicina Interna de la Facultad de Medicina, Universidad Nacional de Colombia.
Sebastián Leonardo Ovalle Gómez
Médico cirujano, estudiante de cuarto año de la especialidad en neurología clínica de la Universidad Nacional de Colombia.
Rodrigo Pardo Turriago
Médico y cirujano, especialista en neurología clínica, magíster en Epidemiología Clínica, se desempeña como profesor titular del Departamento de Medicina Interna e Instituto de Investigaciones Clínicas y como coordinador del posgrado en neurología clínica de la Facultad de Medicina de la Universidad Nacional de Colombia.
Alejandra Lucía Díaz Hurtado
Estudiante de octavo semestre del pregrado en medicina de la Universidad Nacional de Colombia.
Wilmer Orlando Aponte Barrios
Médico Cirujano, Especialista en Radiología e Imágenes Diagnósticas, Especialista en Radiología Pediátrica y Especialista en Administración en Salud Pública. Se desempeña como profesor asociado y director del Departamento de Imágenes Diagnósticas de la Facultad de Medicina de la Universidad Nacional de Colombia, Radiólogo y Director del Proceso de Atención en Radiología e Imágenes Diagnósticas del Hospital Universitario Nacional de Colombia y Radiólogo Pediatra del Hospital de la Misericordia.
Bertha Ligia Bernal Bastidas
Médica general, magíster en epidemiología, estudiante de cuarto año de la especialidad en neurología clínica de la Universidad Nacional de Colombia.
Harold Betancourt Pérez
Químico farmacéutico, estudiante de la maestría en farmacoeconomía en la Universidad Internacional de la Rioja de España (UNIR). Se desempeña como Director del Proceso de Atención en Servicio Farmacéutico del Hospital Universitario Nacional de Colombia.
María Camila Camacho Fuentes
Fisioterapeuta, especialista en neurorehabilitación y cuidado crítico. Se desempeña como fisioterapeuta en el Proceso de Atención en Cuidado Crítico del Hospital Universitario Nacional de Colombia.
Juan Sebastián Castro Sepúlveda
Médico cirujano, estudiante del posgrado en epidemiología clínica y salud pública de la Universidad Internacional de Valencia, estudiante de primer año de la especialidad en neurocirugía de la Universidad Nacional de Colombia.
Mariana Díaz Amaya
Psicóloga, especialista y magíster en psicología médica y de la salud. Se desempeña como psicóloga en el proceso de Atención en Hospitalización y el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia.
Liliana Katherine Duarte Pedroza
Psicóloga, magíster en psicología con énfasis en neuropsicología clínica y cognoscitiva. Se desempeña como neuropsicóloga en el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia.
Angy Nataly García González
Ingeniera biomédica. Se desempeña como profesional biomédico en el Proceso de Gestión Administrativa del Hospital Nacional Universitario de Colombia.
Nathaly González Pabón
Enfermera, magíster en enfermería. Se desempeña como jefe del servicio de seguridad del paciente en el Proceso de Gestión de la Calidad y Seguridad de Gestión del Riesgo en Salud del Hospital Universitario Nacional de Colombia.
Loraine Sofía González Roa
Médica general, estudiante de tercer año de la especialidad en neurocirugía de la Universidad Nacional de Colombia.
Jaime Jaramillo Mejía
Médico y cirujano, especialista en anestesiología y reanimación, especialista en alivio de dolor y cuidado paliativo. Se desempeña como médico especialista en dolor del servicio de dolor y cuidado paliativo en el Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Pastor Leonardo Jurado Escobar
Médico, estudiante de segundo año de la especialización en medicina física y rehabilitación de la Universidad Nacional de Colombia.
Judit Esmedy Martín Peña
Nutricionista dietista, especialista en nutrición clínica. Se desempeña como nutricionista en el proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
María Eugenia Miranda Hernández
Fonoaudióloga. Se desempeña como tal en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional de Colombia.
Luisa Fernanda Morales Pinilla
Médica general, especialista en psiquiatría, estudiante de la maestría en docencia de la Universidad del Rosario y la Universidad Pontificia Javeriana. Se desempeña como médica especialista en psiquiatría del proceso de Atención Ambulatoria en el Hospital Universitario Nacional de Colombia.
Katherine Ostos
Fisioterapeuta. Se desempeña como tal en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional de Colombia.
Jairo Antonio Pérez Cely
Médico cirujano, especialista en anestesiología, especialista en medicina crítica y cuidado crítico, estudiante del doctorado en bioética en la Universidad del Bosque. Se desempeña como director del proceso de Atención en Cuidado Crítico en el Hospital Universitario Nacional de Colombia y director del departamento de Medicina Interna en la Universidad Nacional de Colombia.
Geraldine Tatiana Piraquive Niño
Enfermera, especialista en enfermería en cuidado crítico y magíster en cuidado crítico. Se desempeña como enfermera en el Proceso de Atención en Cuidado Crítico del Hospital Universitario Nacional de Colombia y como profesora ocasional en el Departamento de Enfermería de la Facultad de Enfermería de la Universidad Nacional de Colombia.
Diana Milena Riveros Robles
Terapeuta ocupacional, especialista en neurorehabilitación, estudiante del máster en dirección y gestión sanitaria en la Universidad de La Rioja en España. Se desempeña como terapeuta ocupacional en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional.
Milena Rocha Sierra
Enfermera, especialista en auditoria. Se desempeña como auditora en el Proceso de Gestión Comercial y Mercadeo del Hospital Universitario Nacional de Colombia.
Ángel Yobany Sánchez Merchán
Médico cirujano, especialista en patología anatómica y clínica, y magíster en gestión de organizaciones. Se desempeña como médico patólogo en el Hospital Universitario Nacional de Colombia y Profesor Asociado al Departamento de Patología de la Universidad Nacional de Colombia.
Mónica Alexandra Vargas Moreno
Médica, magíster en neurociencias. Se desempeña como médica hospitalaria en el Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Jessica Siulany Varón Chaparro
Trabajadora social. Se desempeña como trabajadora social en el Proceso de Experiencia al Usuario en el Hospital Universitario Nacional de Colombia.
Daniela Sánchez Santiesteban
Médica cirujana, estudiante de la maestría en epidemiología clínica de la Universidad Nacional de Colombia. Metodóloga de investigación de la Dirección de Investigación e Innovación del Hospital Universitario Nacional de Colombia.
Giancarlo Buitrago
Médico cirujano, magíster en economía y en epidemiología clínica, y doctor en Economía. Es profesor asociado y Vicedecano de Investigación y Extensión de la Facultad de Medicina de la Universidad Nacional de Colombia, y director de Investigación e Innovación del Hospital Universitario Nacional de Colombia.
Comité de Estándares Clínicos
Universidad Nacional de Colombia, Hospital Universitario Nacional de Colombia.
Contribuciones de los autores
Coordinación clínica: Miriam Saavedra Estupiñán, Sugeich Meléndez Rhenals, Sebastián Leonardo Ovalle Gómez y Juan Pablo Orozco Hernández.
Coordinación metodológica: Giancarlo Buitrago Gutiérrez, Rodrigo Pardo Turriago y Daniela Sánchez Santiesteban.
Definición de alcance y objetivos: Miriam Saavedra Estupiñán, Sebastián Leonardo Ovalle Gómez, Juan Pablo Orozco Hernández y Daniela Sánchez Santiesteban.
Revisión sistemática de guías de práctica clínica: Sebastián Leonardo Ovalle Gómez, Juan Pablo Orozco Hernández y Daniela Sánchez Santiesteban.
Algoritmo clínico preliminar: Miriam Saavedra Estupiñán, Sebastián Leonardo Ovalle Gómez, Juan Pablo Orozco Hernández, Rodrigo Pardo Turriago, Sugeich Meléndez Rhenals, Alejandra Lucia Díaz Hurtado y Daniela Sánchez Santiesteban.
Acuerdo interdisciplinario: Miriam Saavedra Estupiñán, Sebastián Leonardo Ovalle Gómez, Juan Pablo Orozco Hernández, Sugeich Meléndez Rhenals. Alejandra Lucia Díaz Hurtado, Wilmer Orlando Aponte Barrios, Bertha Ligia Bernal Bastidas, Harold Betancourt Pérez, María Camila Camacho Fuentes, Juan Sebastián Castro Sepúlveda, Mariana Díaz Amaya, Liliana Duarte Pedroza, Angy Nataly García González, Nathaly González Pabón, Loraine Sofía González Roa, Jaime Jaramillo Mejía, Pastor Leonardo Jurado Escobar, Judit Esmedy Martín Peña, María Eugenia Miranda Hernández, Luisa Fernanda Morales Pinilla, Katherine Ostos, Jairo Antonio Pérez Cely, Geraldine Tatiana Piraquive Niño, Diana Milena Riveros Robles, Milena Rocha Sierra, Ángel Yobany Sánchez Merchán, Mónica Alexandra Vargas Moreno, Jessica Siulany Varón Chaparro.
Algoritmo clínico final: Miriam Saavedra Estupiñán, Sebastián Leonardo Ovalle Gómez, Juan Pablo Orozco Hernández, Alejandra Lucia Diaz Hurtado, María José Hoyos Bedoya.
Revisión y edición: Paula González-Caicedo y María José Hoyos Bedoya.
Seguimiento del proceso: Comité de Estándares Clínicos.
Siglas
ACV: Ataque cerebrovascular
ACVI: Ataque cerebrovascular isquémico
AGREE: Appraisal of Guidelines for Research & Evaluation
TC: Tomografía Computarizada
TPT: Tiempo parcial de tromboplastina
TP: Tiempo de protrombina
DANE: Departamento Administrativo Nacional de Estadística
ECBE: Estándares Clínicos Basados en la Evidencia
GPC : Guías de Práctica clínica
GWAS: Asociación de genómica ampliada
HUN: Hospital Universitario Nacional de Colombia
INTERSTROKE: Estudio internacional, multicéntrico de casos y controles.
INR: Índice Internacional Normalizado
PRISMA: Preferred Reporting Items for Systematic reviews and Meta-Analyses
RM: Resonancia Magnética
ROSIER: Recognition of Stroke in the Emergency Room
Objetivos
Objetivo general
Establecer las indicaciones para la prevención secundaria, diagnóstico, tratamiento, rehabilitación y seguimiento de los pacientes mayores de 18 años con ACV de tipo isquémico atendidos en el HUN, mediante el desarrollo de un ECBE.
Objetivos específicos
• Definir las recomendaciones basadas en la evidencia para el diagnóstico y búsqueda etiológica de los pacientes mayores de 18 años con diagnóstico de ACV de tipo isquémico.
• Generar las recomendaciones basadas en la evidencia para la prevención secundaria de los pacientes mayores de 18 años con diagnóstico de ACV de tipo isquémico.
• Elaborar las recomendaciones basadas en la evidencia para las intervenciones agudas y de soporte de los pacientes mayores de 18 años con diagnóstico de ACV de tipo isquémico.
• Establecer las recomendaciones basadas en la evidencia para el tratamiento agudo y crónico de los pacientes mayores de 18 años con diagnóstico de ACV de tipo isquémico.
• Definir las recomendaciones basadas en la evidencia para la rehabilitación y los lineamientos post hospitalarios de los pacientes mayores de 18 años con diagnóstico de ACV de tipo isquémico.
• Elaborar un algoritmo clínico para el diagnóstico, tratamiento y seguimiento de pacientes con ACV de tipo Isquémico en los ámbitos de consulta externa, hospitalización, urgencias y unidad de cuidados intensivos
• Identificar los puntos de control para la implementación y evaluación del ECBE.
• Presentar los lineamientos para la difusión e implementación del ECBE.
Puntos de control
Los puntos de control para el ECBE se definieron teniendo en cuenta momentos clave en diagnóstico, tratamiento y seguimiento del paciente con accidente cerebrovascular isquémico en el HUN. Estos puntos de control fueron elegidos de forma conjunta por los miembros del equipo desarrollador y se presentan a continuación:
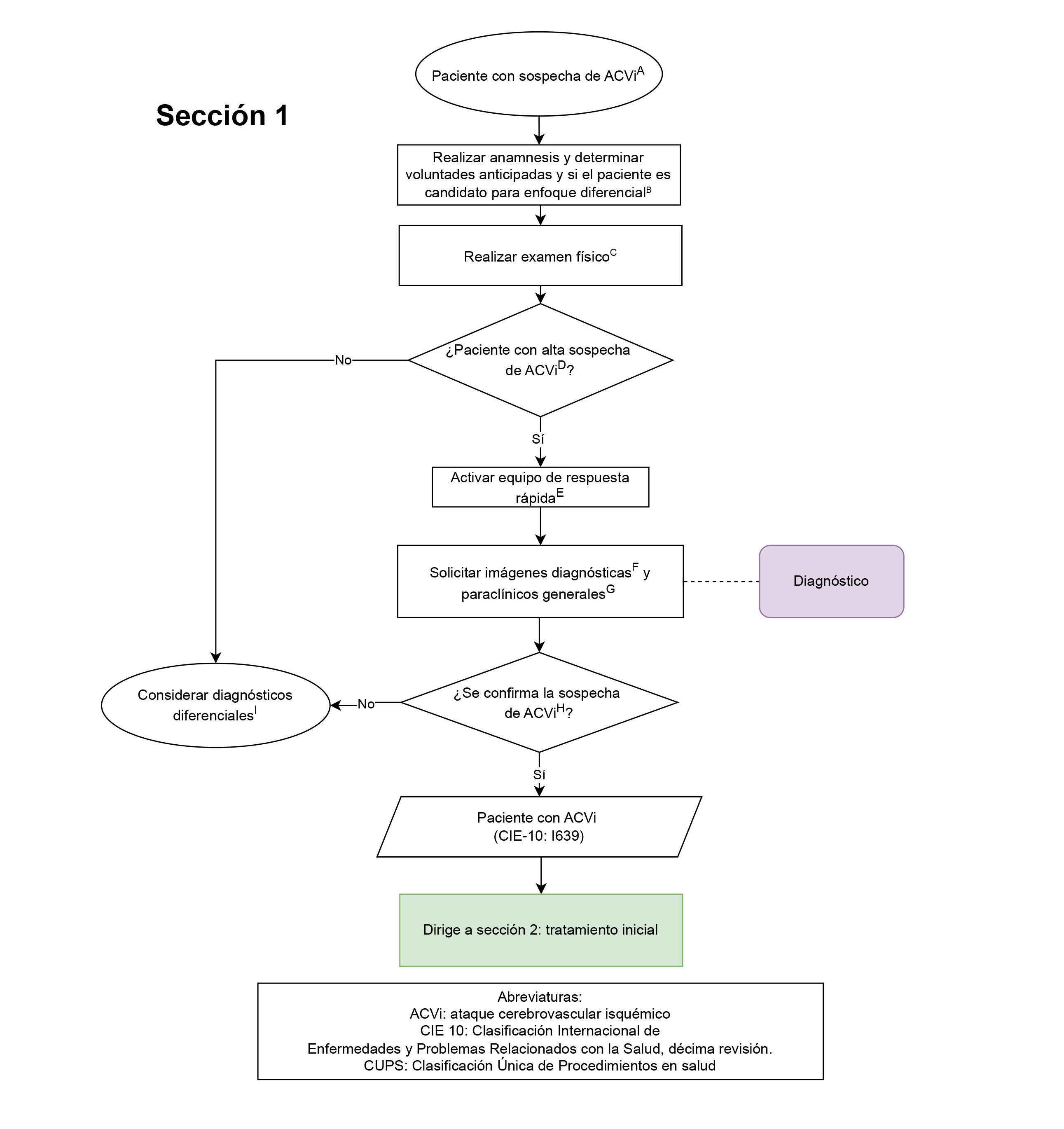
- Realizar neuroimagen en todos los pacientes con alta sospecha de ACV en los primeros 25 minutos desde la sospecha (Sección 1: paciente con sospecha de ACVi): este punto de control es de vital importancia puesto que se debe identificar lo más pronto posible a los pacientes que cursan con ACVi. Se evaluará la realización de una neuroimagen en los primeros 25 minutos luego de la sospecha de un ACV.
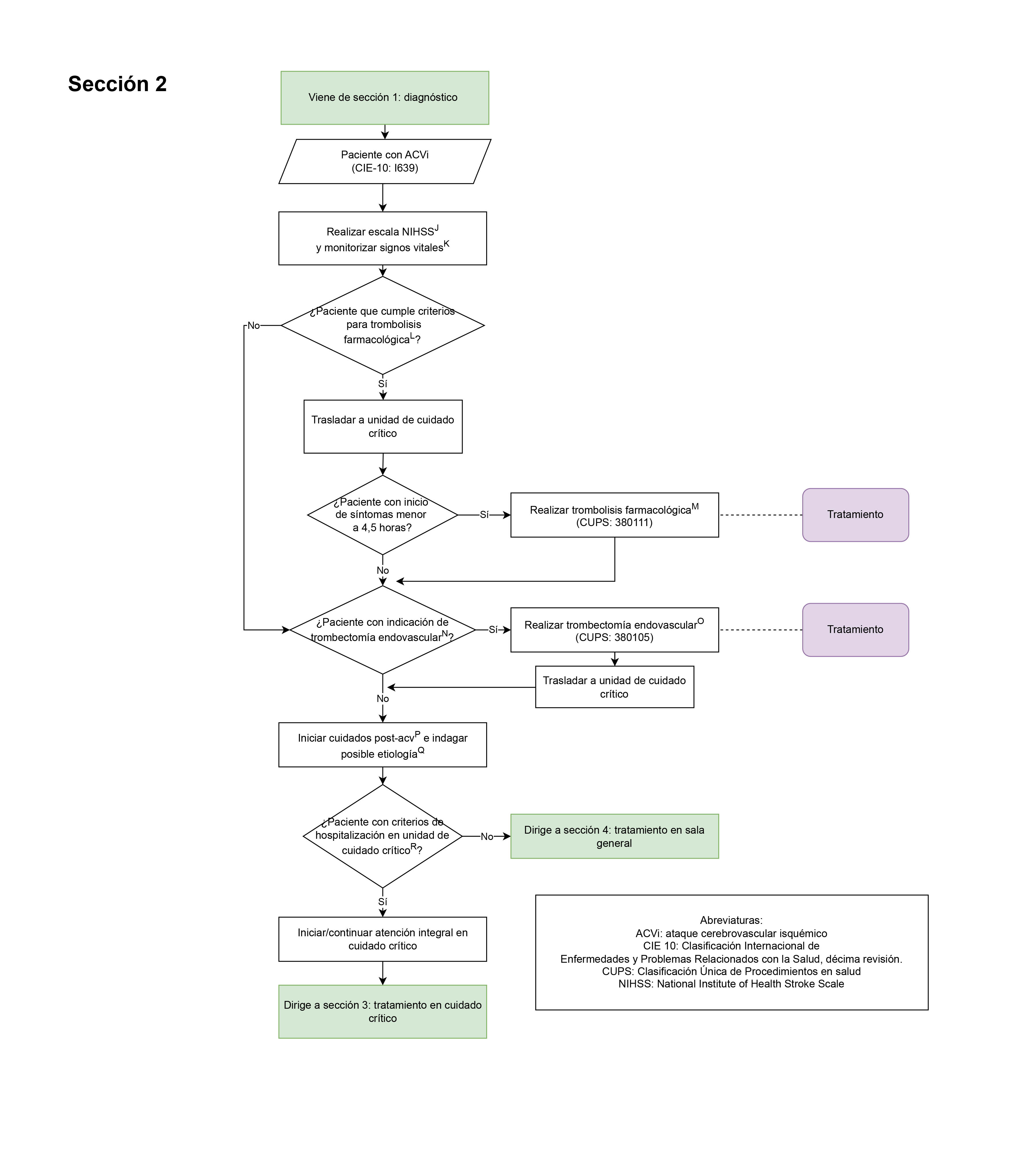
- Tratamiento con trombólisis farmacológica en pacientes con ACVi e inicio de sintomatología menor a 4,5 horas (Sección 2: tratamiento inicial del paciente con diagnóstico de ACVi): Se evaluará la realización de trombólisis farmacológica en pacientes cuyo inicio de síntomas estén dentro de dicha ventana ya que impacta favorablemente en el desenlace funcional de los pacientes.
- Tratamiento con trombectomía endovascular en pacientes con indicación en el contexto de ACVi (Sección 2: tratamiento inicial del paciente con diagnóstico de ACVi): Se evaluará la realización de trombectomía mecánica en pacientes con indicación para realización de dicho procedimiento, esto teniendo en cuenta que es una de las estrategias de reperfusión en pacientes con infarto cerebral de tipo isquémico e impacta en el desenlace funcional y vital.
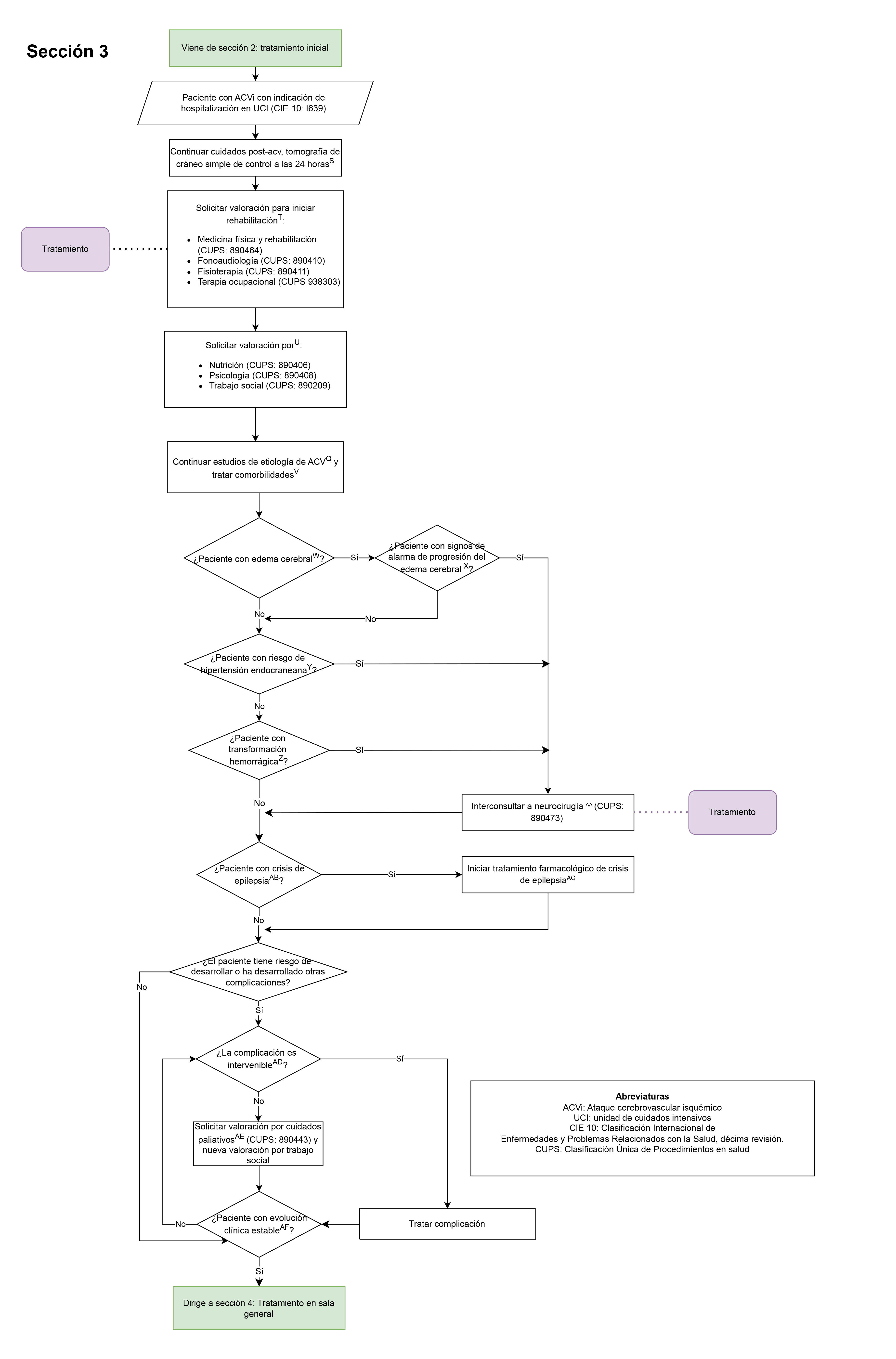
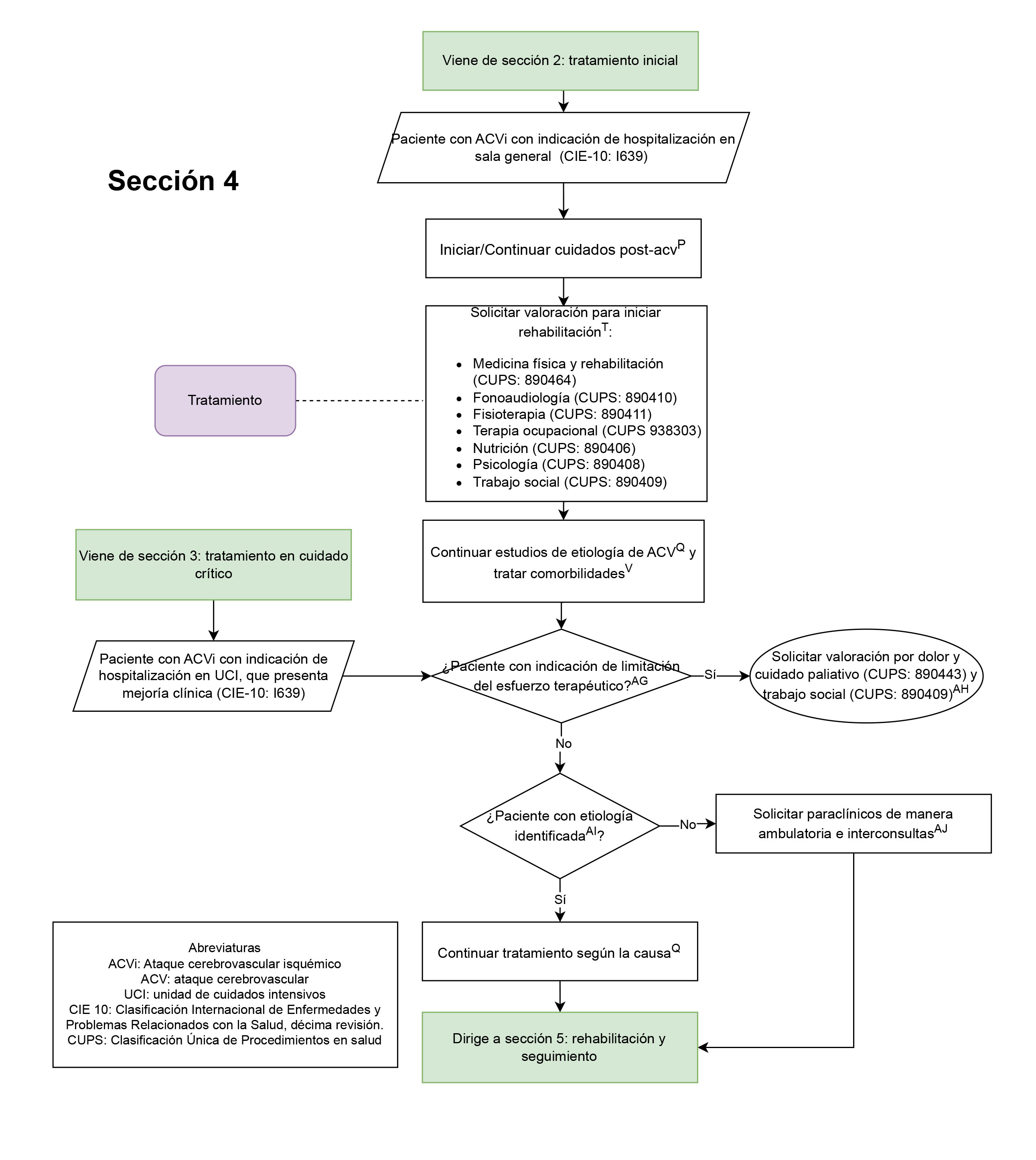
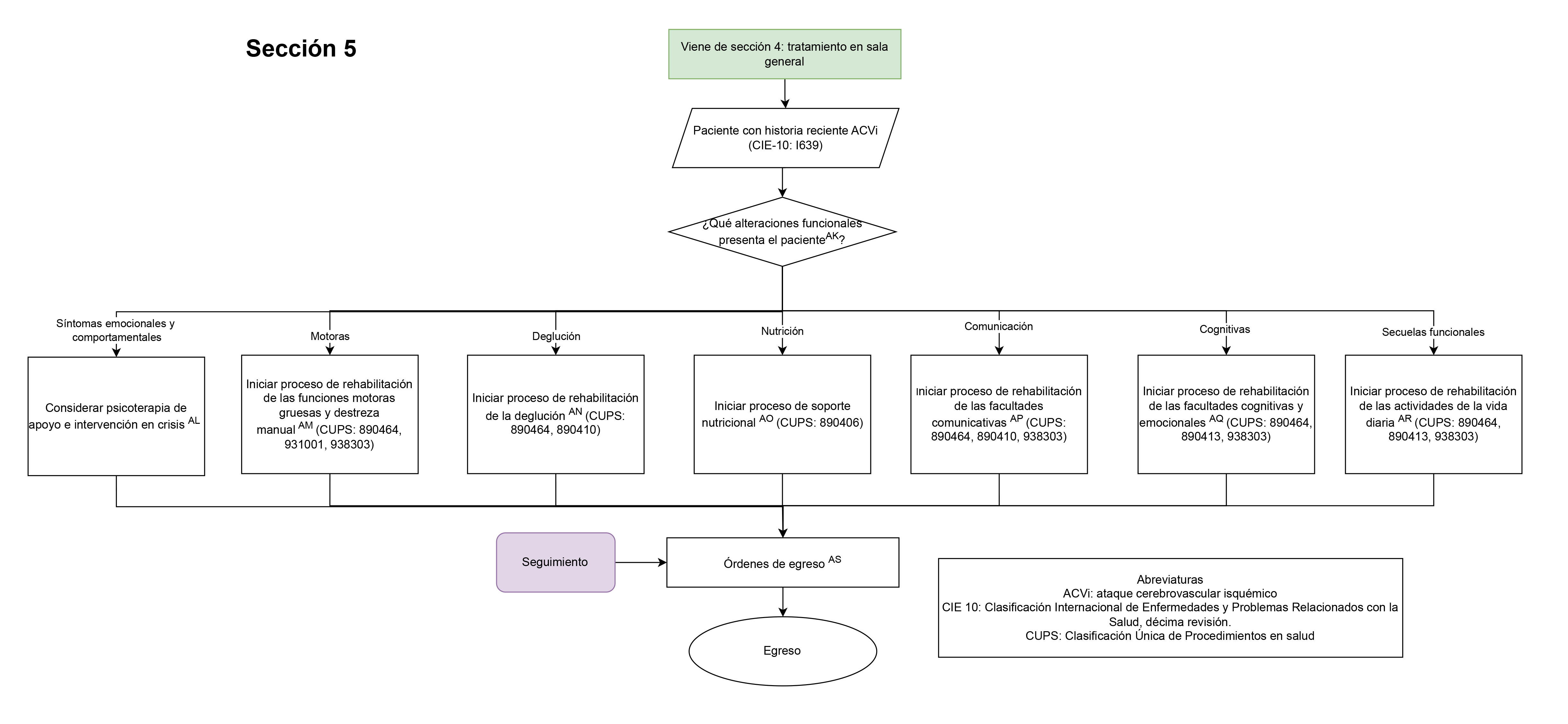
- Valoración para iniciar rehabilitación en pacientes con diagnóstico de ACVi (sección 3: tratamiento en unidad de cuidado crítico paciente con diagnóstico de ACVi, sección 4: tratamiento en sala general del paciente con diagnóstico de ACVi.): Se evaluará que el paciente con ACVi cuente con valoración por los servicios de medicina física y rehabilitación, fonoaudiología, fisioterapia, terapia ocupacional, nutrición y psicología, porque la rehabilitación representa un proceso muy importante para estos pacientes, teniendo en cuenta las diferentes estrategias que puede involucrar.
- Valoración por neurocirugía en pacientes con signos de edema cerebral, riesgo de hipertensión endocraneana o transformación hemorrágica (sección 3: tratamiento en unidad de cuidado crítico paciente con diagnóstico de ACVi): Se evaluará que el paciente cuente con una valoración por el servicio de neurocirugía en los casos en que se presenten signos de alarma de progresión de edema cerebral maligno, riesgo de hipertensión endocraneana o transformación hemorrágica, porque el abordaje quirúrgico de estos pacientes es uno de los pilares del tratamiento y un determinante en el pronóstico de los pacientes con alguna de estas condiciones.
Referencias
- Fávaro-Moreira NC, Krausch-Hofmann S, Matthys C, Vereecken C, Vanhauwaert E, Declercq A, et al. Risk Factors for Malnutrition in Older Adults: A Systematic Review of the Literature Based on Longitudinal Data123. Adv Nutr. 9 de mayo de 2016;7(3):507-22.
- Zamora-Elson M, Martínez-Carmona JF, Ruiz-Santana S. Recomendaciones para el tratamiento nutrometabólico especializado del paciente crítico: consecuencias de la desnutrición en el paciente crítico y valoración del estado nutricional. Grupo de Trabajo de Metabolismo y Nutrición de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC). Med Intensiva. 1 de junio de 2020;44:19-23.
- Cass AR, Charlton KE. Prevalence of hospital‐acquired malnutrition and modifiable determinants of nutritional deterioration during inpatient admissions: A systematic review of the evidence. J Hum Nutr Diet. diciembre de 2022;35(6):1043-58.
- Lew CCH, Yandell R, Fraser RJL, Chua AP, Chong MFF, Miller M. Association Between Malnutrition and Clinical Outcomes in the Intensive Care Unit: A Systematic Review. J Parenter Enter Nutr. julio de 2017;41(5):744-58.
- Cruz V, Bernal L, Buitrago G, Ruiz ÁJ. Frecuencia de riesgo de desnutrición según la Escala de Tamizado para Desnutrición (MST) en un servicio de Medicina Interna. Rev Médica Chile. abril de 2017;145(4):449-57.
- Giraldo Giraldo NA. COSTE-EFECTIVIDAD DE LA TERAPIA NUTRICIONAL TEMPRANA EN PACIENTES. Nutr Hosp. 1 de diciembre de 2015;(6):2938-47.
- Buitrago G, Vargas J, Sulo S, Partridge JS, Guevara-Nieto M, Gomez G, et al. Targeting malnutrition: Nutrition programs yield cost savings for hospitalized patients. Clin Nutr. septiembre de 2020;39(9):2896-901.
- Sulo S, Feldstein J, Partridge J, Schwander B, Sriram K, Summerfelt WmT. Budget Impact of a Comprehensive Nutrition-Focused Quality Improvement Program for Malnourished Hospitalized Patients. Am Health Drug Benefits. julio de 2017;10(5):262-70.
- Correia MITD, Perman MI, Waitzberg DL. Hospital malnutrition in Latin America: A systematic review. Clin Nutr. agosto de 2017;36(4):958-67.
- Brouwers MC, Kerkvliet K, Spithoff K, AGREE Next Steps Consortium. The AGREE Reporting Checklist: a tool to improve reporting of clinical practice guidelines. BMJ. 8 de marzo de 2016;352:i1152.
- Serón-Arbeloa C, Labarta-Monzón L, Puzo-Foncillas J, Mallor-Bonet T, Lafita-López A, Bueno-Vidales N, et al. Malnutrition Screening and Assessment. Nutrients. 9 de junio de 2022;14(12):2392.
- Frank M, Sivagnanaratnam A, Bernstein J. Nutritional assessment in elderly care: a MUST! BMJ Qual Improv Rep. 22 de enero de 2015;4(1):u204810.w2031.
- Compher C, Bingham AL, McCall M, Patel J, Rice TW, Braunschweig C, et al. Guidelines for the provision of nutrition support therapy in the adult critically ill patient: The American Society for Parenteral and Enteral Nutrition. J Parenter Enter Nutr. 2022;46(1):12-41.
- Manual MSD versión para profesionales [Internet]. [citado 27 de mayo de 2024]. Interacciones entre nutrientes y fármacos - Trastornos nutricionales. Disponible en: https://www.msdmanuals.com/es-co/professional/trastornos-nutricionales/nutrición-consideraciones-generales/interacciones-entre-nutrientes-y-fármacos.
- Wunderle C, Gomes F, Schuetz P, Stumpf F, Austin P, Ballesteros-Pomar MD, et al. ESPEN guideline on nutritional support for polymorbid medical inpatients. Clin Nutr. 1 de septiembre de 2023;42(9):1545-68.
- Singer P, Blaser AR, Berger MM, Calder PC, Casaer M, Hiesmayr M, et al. ESPEN practical and partially revised guideline: Clinical nutrition in the intensive care unit. Clin Nutr Edinb Scotl. septiembre de 2023;42(9):1671-89.
- Azer SA, Kanugula AK, Kshirsagar RK. Dysphagia. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 [citado 14 de mayo de 2024]. Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK559174/
- Camblor-Álvarez M, Ocón-Bretón MJ, Luengo-Pérez LM, Virizuela JA, Sendrós-Madroño MJ, Cervera-Peris M, et al. Soporte nutricional y nutrición parenteral en el paciente oncológico: informe de consenso de un grupo de expertos. Nutr Hosp. febrero de 2018;35(1):224-33.
- NUTRICIÓN PARENTERAL Y ENTERAL EN EL PACIENTE ADULTO EN ESTADO CRÍTICO | actuamed [Internet]. [citado 28 de mayo de 2024]. Disponible en: https://www.actuamed.com.mx/informacion-medica/nutricion-parenteral-y-enteral-en-el-paciente-adulto-en-estado-critico
- ACG Clinical Guideline: Nutrition Therapy in the Adult Hospi... : Official journal of the American College of Gastroenterology | ACG [Internet]. [citado 14 de mayo de 2024]. Disponible en: https://journals.lww.com/ajg/Fulltext/2016/03000/ACG_Clinical_Guideline__Nutrition_Therapy_in_the.14.aspx
- Hearing SD. Refeeding syndrome. BMJ. 17 de abril de 2004;328(7445):908-9.
- Mehanna HM, Moledina J, Travis J. Refeeding syndrome: what it is, and how to prevent and treat it. BMJ. 28 de junio de 2008;336(7659):1495-8.
- Díaz-Pizarro Graf JI, Kumpf VJ, de Aguilar-Nascimento JE, Hall AM, McKeever L, Steiger E, et al. [ASPEN-FELANPE Clinical Guidelines: Nutrition Support of Adult Patients with Enterocutaneous Fistula]. Nutr Hosp. 27 de agosto de 2020;37(4):875-85.
- Pérez-Cordón L, Yébenes JC, Martínez de Lagrán I, Campins L. Transition from total parenteral nutrition to enteral nutrition in critically ill patients in Spain: A national survey. Med Intensiva. agosto de 2022;46(8):475-7.
- Arends J, Bachmann P, Baracos V, Barthelemy N, Bertz H, Bozzetti F, et al. ESPEN guidelines on nutrition in cancer patients. Clin Nutr. 1 de febrero de 2017;36(1):11-48.
- Ilott I, Rick J, Patterson M, Turgoose C, Lacey A. What is protocol-based care? A concept analysis. J Nurs Manag. 2006;14(7):544-52.
- Gulwani S. Programming by Examples: Applications, Algorithms, and Ambiguity Resolution. En 2016 [citado 4 de abril de 2024]. Disponible en: https://www.microsoft.com/en-us/research/publication/programming-examples-applications-algorithms-ambiguity-resolution/
- Mueller C, Compher C, Ellen DM, the American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.) Board of Directors. A.S.P.E.N. Clinical Guidelines. J Parenter Enter Nutr. 2011;35(1):16-24.
- Cederholm T, Barazzoni R, Austin P, Ballmer P, Biolo G, Bischoff SC, et al. ESPEN guidelines on definitions and terminology of clinical nutrition. Clin Nutr. febrero de 2017;36(1):49-64.
- Jun GT, Ward J, Morris Z, Clarkson J. Health care process modelling: which method when? Int J Qual Health Care. 1 de junio de 2009;21(3):214-24.
- Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 29 de marzo de 2021;372:n71.
DESCARGUE LA VERSIÓN COMPLETA
La información adicional y los anexos se podrán consultar en la versión completa que pueden descargar