ECBE
Diagnóstico y tratamiento del paciente con falla Cardiaca Crónica
La falla cardíaca crónica (FCC) es un síndrome clínico caracterizado por síntomas como disnea, ortopnea y disnea paroxística nocturna. Además, pueden presentarse signos como elevación de la presión venosa yugular o edema periférico. Esta condición es causada por una anomalía estructural o funcional cardíaca, que resulta en presiones intracardiacas elevadas o un gasto cardíaco inadecuado en reposo o ejercicio. La identificación de la etiología de la disfunción cardíaca subyacente es obligatoria en el diagnóstico de la FCC, ya que con base en esta información se puede determinar el tratamiento a implementar.
En 2019 se atendieron 604 personas con FCC (761 consultas ambulatorias en total) en el Hospital Universitario Nacional de Colombia (HUN). La atención integral de estos pacientes en el hospital involucra los servicios de cardiología (cardiología clínica, electrofisiología y cardiología intervencionista), medicina interna, medicina física y rehabilitación, medicina del deporte, apoyo terapéutico y rehabilitación, farmacia, radiología, laboratorio clínico y enfermería. Teniendo en cuenta lo anterior, estandarizar el tratamiento de esta enfermedad en el HUN es de gran importancia, por lo que este ECBE busca disminuir la variabilidad en el diagnóstico y tratamiento del paciente con FCC en el HUN, a partir de un enfoque interdisciplinario y basado en la mejor evidencia disponible.
NUESTRO
ALCANCE
La población objetivo de este ECBE son los pacientes adultos con FCC atendidos en el servicio de consulta externa y en teleconsulta en el HUN. Este ECBE está dirigido a los profesionales de la salud involucrados en la atención de individuos con FCC en el HUN, a saber, servicios de medicina general, medicina interna, cardiología (cardiología clínica, electrofisiología y cardiología intervencionista), medicina física y rehabilitación, medicina del deporte, apoyo terapéutico y rehabilitación, farmacia, radiología, laboratorio clínico y enfermería; pues les proporcionará recomendaciones para el diagnóstico y tratamiento de estos pacientes en el escenario de la atención por consulta externa del hospital
También podrá ser utilizado tanto por docentes y estudiantes de las ciencias de la salud de la Universidad Nacional de Colombia que se encuentren realizando sus prácticas clínicas en el HUN. Finalmente, puede ser usado por personal administrativo de la institución para la toma de decisiones en relación con el manejo de esta enfermedad.
Líderes clínicos
Guillermo Mora Pabón. Médico cirujano, profesor titular, Departamento de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia. Cardiólogo y coordinador, Servicio de Cardiología, Hospital Universitario Nacional de Colombia.
HermesFalla cardíaca crónica en el Hospital Universitario Nacional de Colombia
Autores
Guillermo Mora Pabón
Profesor titular, Departamento de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia. Cardiólogo y electrofisiólogo, Servicio de Cardiología, Hospital Universitario Nacional de Colombia.
John Contreras Ceballos
Residente de tercer año de medicina interna, Facultad de Medicina, Universidad Nacional de Colombia.
Rubén Darío Cárdenas Granados
Residente de cuarto año de medicina física y rehabilitación, Facultad de Medicina, Universidad Nacional de Colombia.
Alejandro Vega Molina
Profesor asistente, Departamento de Imágenes Diagnósticas, Facultad de Medicina, Universidad Nacional de Colombia. Radiólogo, Servicio de Imágenes Diagnósticas, Hospital Universitario Nacional de Colombia.
Sugeich Meléndez Rhenals
Profesora auxiliar, Departamento de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia. Médico internista, Servicio de Medicina Interna, Hospital Universitario Nacional de Colombia.
Ángel Yobany Sánchez Merchán
Profesor asociado, Departamento de Patología, Facultad de Medicina, Universidad Nacional de Colombia. Patólogo anatómico y clínico y director, Laboratorio Clínico y de Patología, Hospital Universitario Nacional de Colombia.
Dayan Amazo Arias
Profesora auxiliar adjunta, Departamento de Salud de Colectivos, Facultad de Enfermería Universidad Nacional de Colombia. Enfermera, Programa de promoción y mantenimiento de la salud y Programa de salud cardiovascular, Hospital Universitario Nacional de Colombia.
Camilo Ernesto Povea Combariza
Profesor asociado, Departamento de Medicina Interna y Programa de especialidad en medicina del deporte, Facultad de Medicina, Universidad Nacional de Colombia. Médico especialista en medicina del deporte, Servicio de Medicina del Deporte, Hospital Universitario Nacional de Colombia).
Andrés Felipe Guerrero
Residente de segundo año de medicina del deporte, Facultad de Medicina, Universidad Nacional de Colombia.
José Elkin Serna Soto
Fisioterapeuta, magíster en ingeniería biomédica, Servicio de Medicina Física y Rehabilitación, Hospital Universitario Nacional de Colombia.
Harold Betancourt Pérez
Químico farmacéutico, Programa de Oncología, Servicio de Farmacia, Hospital Universitario Nacional de Colombia.
Ingrid Jany Guzmán
Profesor Ad Honorem, Departamento de Movimiento Corporal Humano y sus Desordenes, Facultad de Medicina, Universidad Nacional de Colombia. Fisioterapeuta y coordinadora, Servicio de Rehabilitación y Desarrollo Humano, Hospital Universitario Nacional de Colombia.
Romar Baquero Galvis
Estudiante de noveno semestre de medicina, Facultad de Medicina, Universidad Nacional de Colombia.
Javier Amaya-Nieto
Candidato a magíster en epidemiología clínica, Facultad de Medicina, Universidad Nacional de Colombia. Médico, Dirección de Investigación e Innovación, Hospital Universitario Nacional de Colombia.
Jaime David NavarroCárdenas
Médico, Instituto de Investigaciones Clínicas, Facultad de Medicina, Universidad Nacional de Colombia.
Giancarlo Buitrago
Profesor asociado y director, Instituto de Investigaciones Clínicas, Facultad de Medicina, Universidad Nacional de Colombia. Director, Dirección de Investigación e Innovación, Hospital Universitario Nacional de Colombia.
Comité de Estándares Clínicos
Universidad Nacional de Colombia, Hospital Universitario Nacional de Colombia.
Contribuciones de los autores
Coordinación clínica
Jorge Rolando Ortiz, Sebastián Herrera y Juan Esteban Gutiérrez.
Coordinación metodológica
Javier Amaya-Nieto; Juan Esteban Paneso y Giancarlo Buitrago.
Definición de alcance y objetivos
Jorge Rolando Ortiz, Sebastián Herrera, Juan Esteban Gutiérrez, Javier Amaya-Nieto y Juan Esteban Paneso.
Revisión sistemática de guías de práctica clínica
Jorge Rolando Ortiz, Sebastián Herrera, Juan Esteban Gutiérrez y Javier Amaya-Nieto.
Algoritmo clínico preliminar
Jorge Rolando Ortiz, Sebastián Herrera, Juan Esteban Gutiérrez, Liliana Rodríguez, Ingrid Jany Guzmán, Edgar Cortés Reyes, Javier Amaya-Nieto, Juan Esteban Paneso y Anamaría Vargas Cáceres.
Acuerdo interdisciplinario
Jorge Rolando Ortiz, Sebastián Herrera, Juan Esteban Gutiérrez, Camilo Mendoza-Pulido, Daniel Urrego y Enrique Calvo.
Algoritmo clínico final
Jorge Rolando Ortiz, Sebastián Herrera, Juan Esteban Gutiérrez y Javier Amaya-Nieto.
Revisión y edición
Jorge Rolando Ortiz; Sebastián Herrera; Juan Esteban Gutiérrez, Anamaría Vargas Cáceres y Giancarlo Buitrago.
Seguimiento del proceso
Comité de Estándares Clínicos.
Siglas
ACC American College of Cardiology
AHA American Heart Association
AHRQ Agency for Healthcare Research and Quality
ARAII Antagonista del receptor de angiotensina tipo II
ARM Antagonistas de los receptores de mineralocorticoides
BNP Péptido natriurético cerebral
CENETEC Centro Nacional de Excelencia Tecnológica en Salud - México
CHFS Canadian Heart Failure Society
CHS Cardiovascular Heart Study
ECBE Estándar clínico basado en la evidencia
ESC European Society of Cardiology
FCC Falla cardiaca crónica
FEVI Fracción de eyección del ventrículo izquierdo
FHS Framingham Heart Study
GIN Guidelines International Network
GPC Guía de práctica clínica
HFSA Heart Failure Society of America
HUN Hospital Universitario Nacional de Colombia
IECA Inhibidor de la enzima convertidora de angiotensina
IETS Instituto de Evaluación Tecnológica en Salud
INRA Inhibidor de la neprilisina y del receptor de angiotensina
iSLGT2 Inhibidores del cotransportador sodio-glucosa tipo 2
NE Nivel de evidencia
NICE National Institute for Health and Clinical Excellence
NT-proBNP Porción N-terminal del pro-péptido natriurético tipo B
NYHA Escala de la New York Heart Association
OMS Organización Mundial de la Salud
OPS Organización Panamericana de la Salud
PA Presión arterial
PAS Presión arterial sistólica
RMC Resonancia magnética del corazón
SIGN Scottish Intercollegiate Guidelines Network
TFG Tasa de filtración glomerular
WHOLIS Sistema de Información de la Biblioteca de la Organización Mundial de la Salud
Objetivos
OBJETIVO GENERAL
Identificar las indicaciones para el diagnóstico y tratamiento de pacientes ambulatorios con FCC atendidos en el HUN mediante el desarrollo de un ECBE.
OBJETIVOS ESPECÍFICOS
- Identificar las áreas asistenciales del HUN involucradas en el diagnóstico y tratamiento de pacientes ambulatorios con FCC.
- Identificar recomendaciones basadas en la evidencia para el diagnóstico y tratamiento de pacientes con FCC reportadas en la literatura biomédica.
- Generar un consenso entre las áreas asistenciales involucradas sobre el diagnóstico y tratamiento de pacientes ambulatorios con FCC en el HUN.
- Elaborar un algoritmo clínico para el diagnóstico y tratamiento de pacientes ambulatorios con FCC atendidos en el HUN.
- Identificar puntos de control para la implementación y evaluación del ECBE.
- Presentar los lineamientos para la difusión e implementación del ECBE.
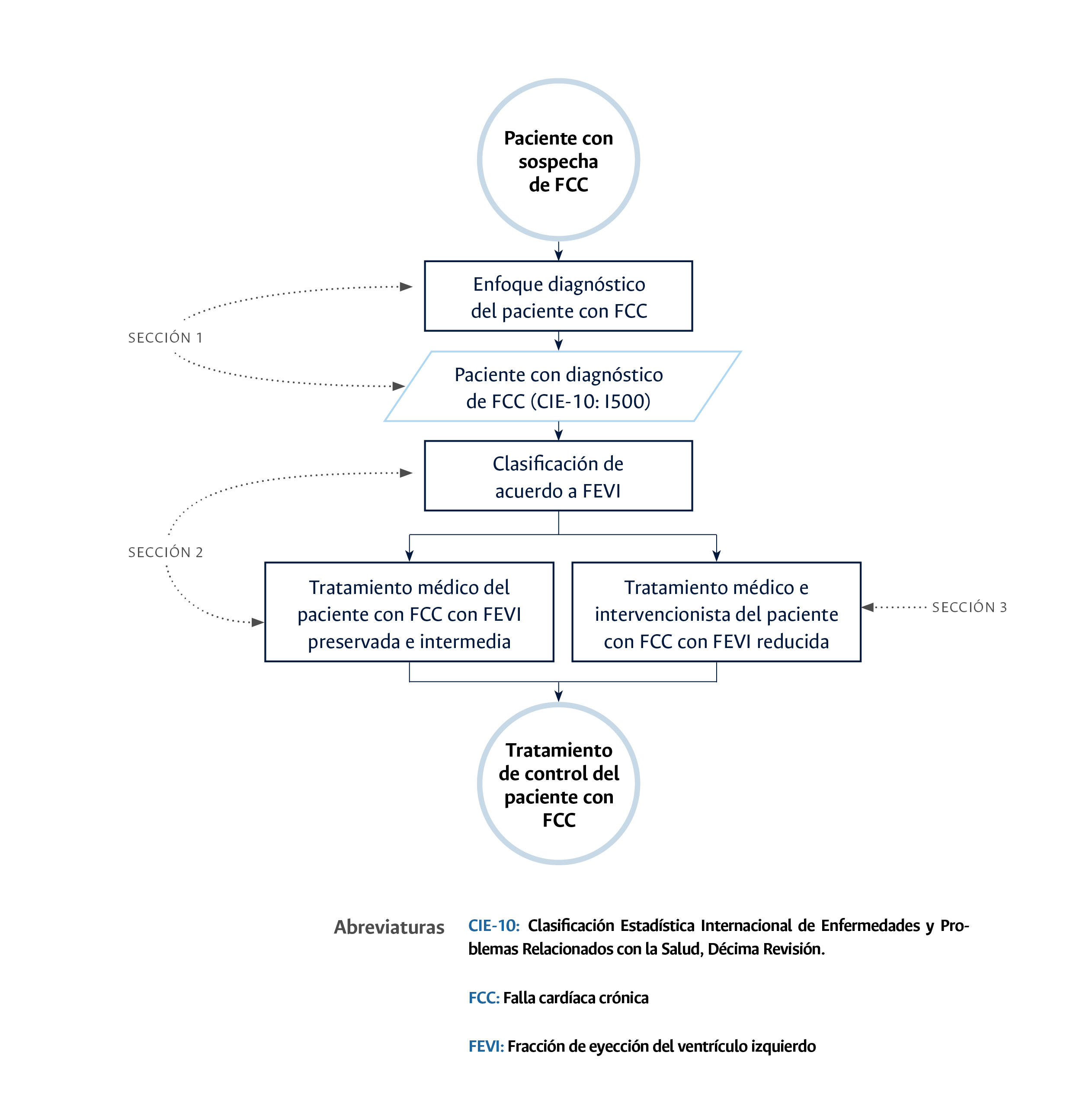
Sección uno
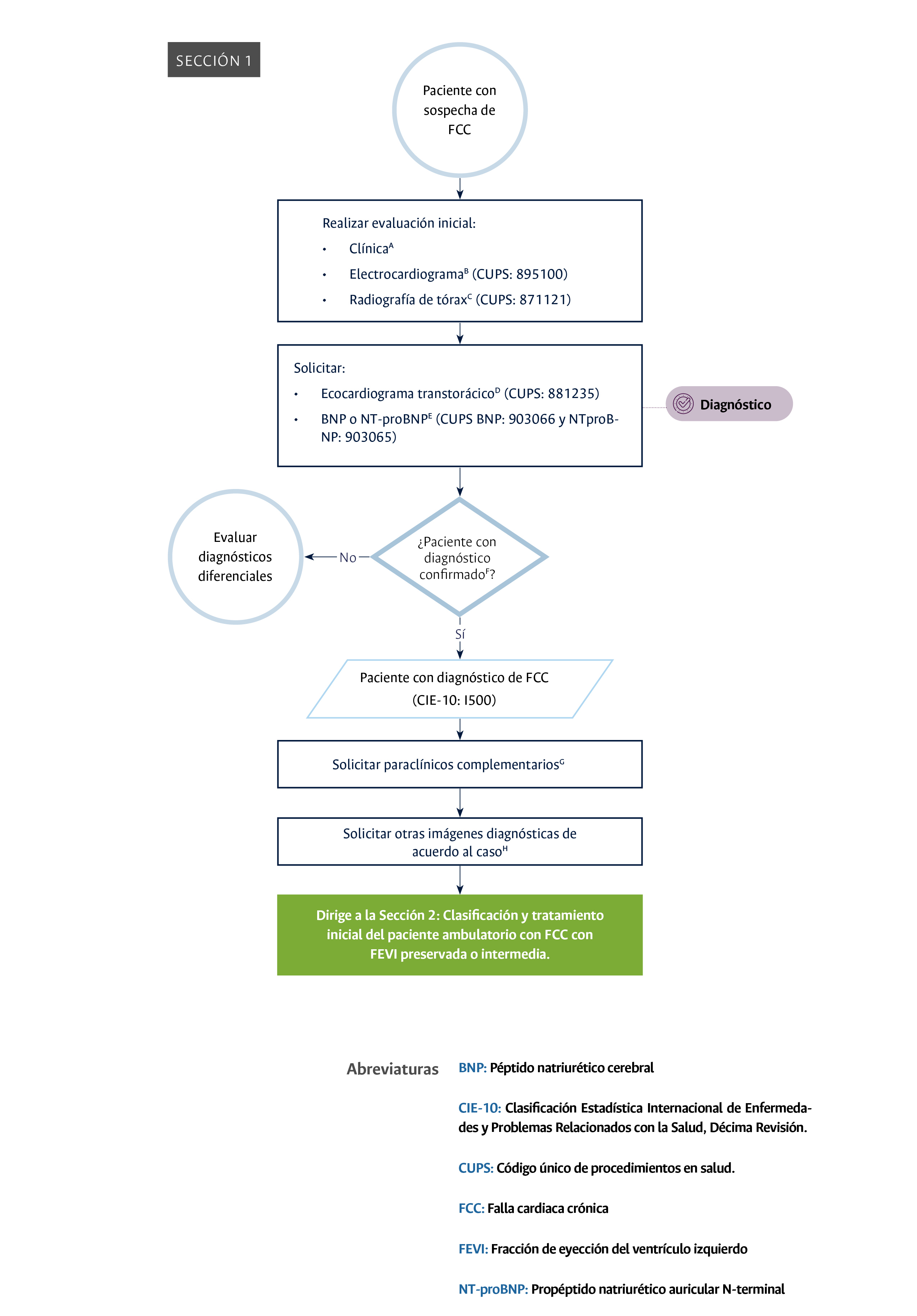
Enfoque diagnóstico del paciente ambulatorio con falla cardíaca crónica en el Hospital Universitario Nacional de Colombia.
Sección dos
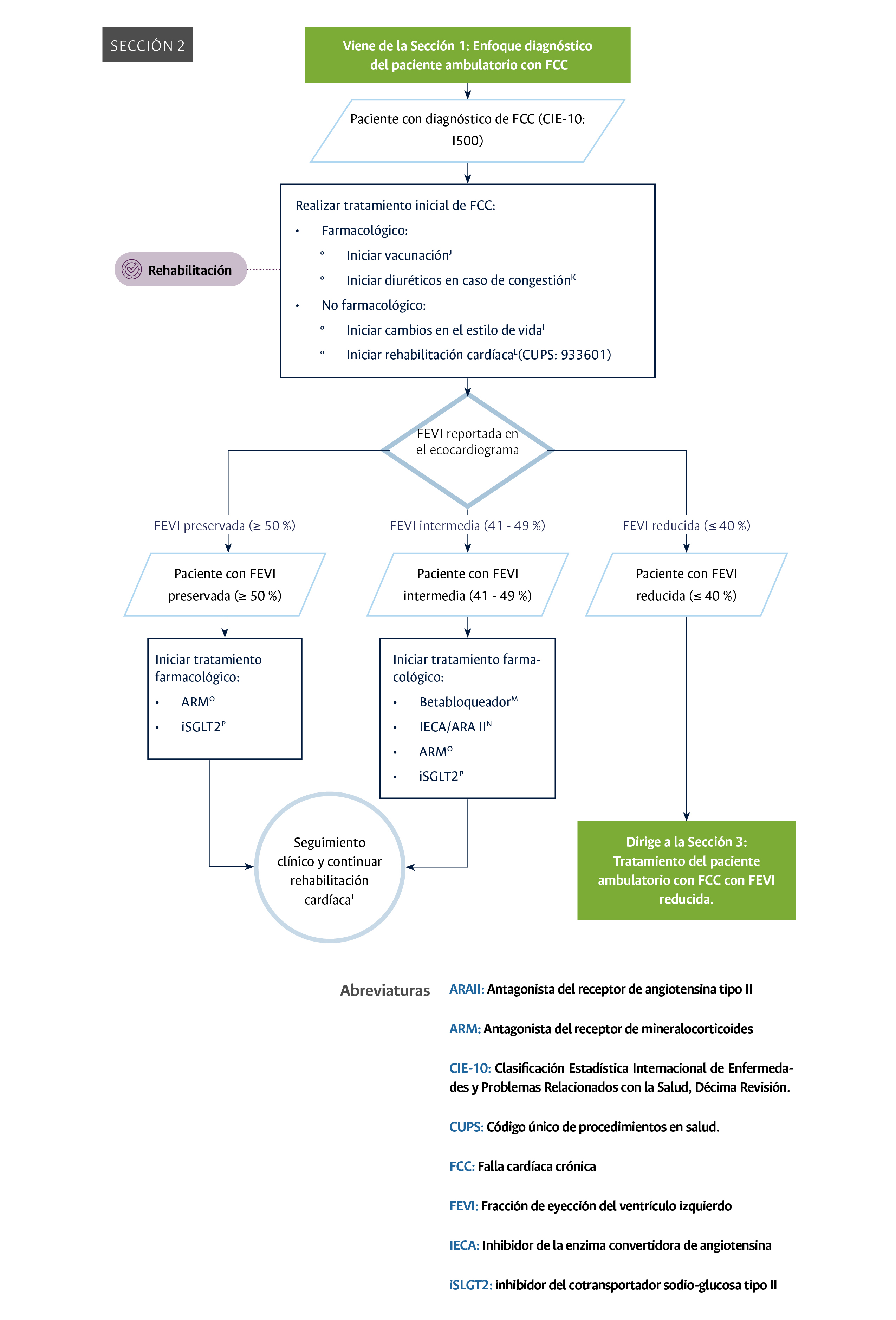
Clasificación y tratamiento inicial del paciente ambulatorio con falla cardíaca crónica con fracción de eyección del ventrículo izquierdo preservada o intermedia en el Hospital Universitario Nacional de Colombia.
Sección tres
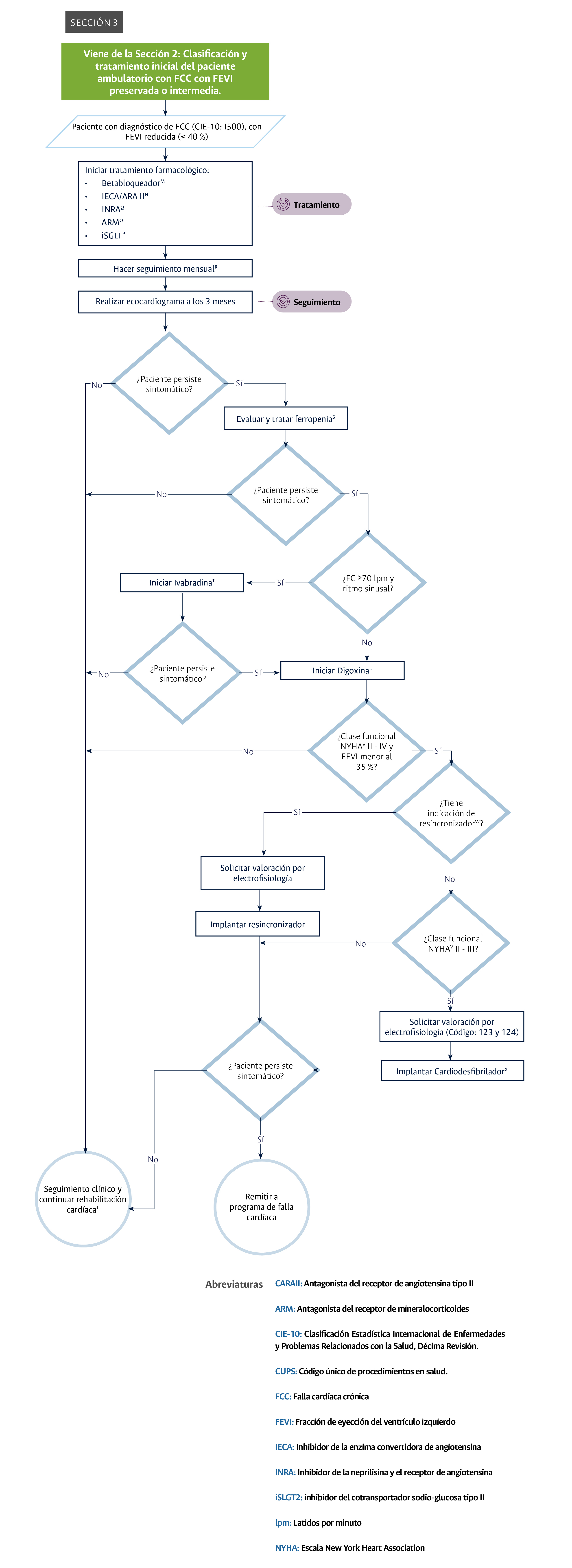
Tratamiento del paciente ambulatorio con falla cardíaca crónica con fracción de eyección del ventrículo izquierdo reducida.
Puntos de control
Los puntos de control para el ECBE se definieron teniendo en cuenta momentos claves en el proceso integral de atención del paciente con FCC. Estos puntos de control fueron elegidos de forma conjunta por los miembros del equipo desarrollador y se presentan a continuación:
- Realización de ecocardiograma y examen de BNP o NT-proBNP a todos los pacientes ambulatorios con sospecha de FCC (Sección 1: enfoque diagnóstico del paciente ambulatorio con FCC): este punto de control es de vital importancia, ya que estas dos pruebas son fundamentales para el diagnóstico y clasificación adecuadas del paciente con FCC, es decir, este es un momento crítico dentro del proceso diagnóstico de los pacientes con esta condición. Este punto de control también se escogió teniendo en cuenta que estas dos pruebas deben realizarse en los pacientes atendidos en el HUN para ofrecerles un tratamiento integral. En la Tabla 2 se presenta el indicador planteado para medir este punto de control.
- Realización de rehabilitación cardíaca a todos los pacientes con diagnóstico confirmado de FCC (Sección 2: clasificación y tratamiento inicial del paciente ambulatorio con FCC con FEVI preservada o intermedia.): este punto de control es importante debido a que permite iniciar el proceso de recuperación de forma temprana y, por tanto, en todo paciente diagnosticado con FCC con FEVI preservada o intermedia se debe iniciar rehabilitación cardíaca. El indicador planteado para la medición de este punto de control se describe en la Tabla 2.
- Realización del tratamiento con IECA/ARAII/INRA más un betabloqueador más iSGLT2 más ARM en todo paciente con FCC con FEVI reducida (Sección 3: tratamiento del paciente ambulatorio con FCC con FEVI reducida): este punto de control se considera importante porque este manejo farmacológico debe implementarse en todos los pacientes con FCC con FEVI reducida atendidos en el HUN, ya que se ha asociado con un mejor desenlace en comparación con aquellos que no reciben este tratamiento. Además, este punto de control constituye un momento crítico en el tratamiento adecuado de estos pacientes. El indicador planteado para la medición de este punto de control se presenta en la Tabla 2.
- Realización de ecocardiografía de control en todos los pacientes con FCC con FEVI reducida y en tratamiento farmacológico adecuado (Sección 3: tratamiento del paciente ambulatorio con FCC con FEVI reducida): este punto de control se considera importante porque permite evaluar de forma indirecta el proceso de rehabilitación cardíaca y realizar un seguimiento del paciente con FCC con FEVI reducida luego de iniciar el manejo farmacológico, pues se considera que una cita de control a los 3 meses de haberse instaurado el tratamiento adecuado permite evaluar aspectos importantes como la evolución clínica del paciente y las complicaciones asociadas al tratamiento, así como verificar si el funcionamiento de la bomba cardíaca ha disminuido o no. En la Tabla 5 se puede observar el indicador planteado para la medición de este punto de control.
Referencias
1. Ilott I, Rick J, Patterson M, Turgoose C, Lacey A. What is protocol-based care? A concept analysis. J Nurs Manag. 2006;14(7):544-52. doi: 10.1111/j.1365-2934.2006.00703.x.
2. Gulwani S. Programming by examples: Applications, algorithms, and ambiguity resolution.Redmond, WA: Microsoft Corporation; 2016.
3. Hurst JW, Morris DC, Alexander RW. The use of the New york heart association’s classification of cardiovascular disease as part of the patient’s complete problem list. Clin Cardiol. 1999;22(6):385-90. doi: 10.1002/clc.4960220604.
4. Jun GT, Ward J, Morris Z, Clarkson J. Health care process modelling: which method when? Int J Qual Heal Care. 2009; 21(3):214–24. doi: 10.1093/intqhc/mzp016.
5. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021;n71. doi: 10.1136/bmj.n71.
6. Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JGF, Coats AJS, et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC)Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J. 14 2016;37(27):2129-200. doi: 10.1093/eurheartj/ehw128.
7. Ezekowitz JA, O’Meara E, McDonald MA, Abrams H, Chan M, Ducharme A, et al. 2017 Comprehensive Update of the Canadian Cardiovascular Society Guidelines for the Management of Heart Failure. Can J Cardiol. 2017;33(11):1342-433. doi: 10.1016/j.cjca.2017.08.022.
8. Mcmurray JJV, Adamopoulos S, Anker SD, AurFCChio A, Böhm M, Dickstein K, et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2012;33(14):1787-847. doi: 10.1093/eurheartj/ehs104.
9. McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Böhm M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021;42(36):3599-726. doi: 10.1093/eurheartj/ehab368.
10. Ho KKL, Pinsky JL, Kannel WB, Levy D. The epidemiology of heart failure: The Framingham Study. J Am Coll Cardiol. 1993;22(4 Suppl A):6A-13A. doi: 10.1016/0735-1097(93)90455-a.
11. Gómez E. Capítulo 2. Introducción, epidemiología de la falla cardiaca e historia de las clínicas de falla cardiaca en Colombia. Revista Colombiana de Cardiología. 2016;23(Supplement 1):6-12. doi: 10.1016/j.rccar.2016.01.004.
12. Tsao CW, Lyass A, Enserro D, Larson MG, Ho JE, Kizer JR, et al. Temporal Trends in the Incidence of and Mortality Associated With Heart Failure With Preserved and Reduced Ejection Fraction. JACC: Heart Fail. 2018;6(8):678-85. doi: 10.1016/j.jchf.2018.03.006.
13. Crespo-Leiro MG, Anker SD, Maggioni AP, Coats AJ, Filippatos G, Ruschitzka F, et al. European Society of Cardiology Heart Failure Long-Term Registry (ESC-HF-LT): 1-year follow-up outcomes and differences across regions. Eur J Heart Fail. 2016 Jun;18(6):613-25. doi: 10.1002/ejhf.566.
14. Brouwers MC, Kerkvliet K, Spithof K. The AGREE reporting checklist: A tool to improve reporting of clinical practice guidelines. BMJ. 2016;352:i1152. doi:10.1136/bmj.i1152.
15. Grupo de trabajo de la Guía de Práctica Clínica sobre Tratamiento de la Falla Cardiaca Crónica. Guía de Práctica Clínica sobre Tratamiento de la Falla Cardiaca Crónica. [cited April 17 2022] Ministerio de Sanidad, Servicios Sociales e Igualdad. Unidad de Evaluación de Tecnologías Sanitarias de la Comunidad de Madrid. 2016;214. Available from: https://bit.ly/3kHAW0J.
16. Colombia. Ministerio de Salud y Protección Social (Minsalud). Guía de práctica clínica para la prevención, diagnóstico, tratamiento y rehabilitación de la falla cardíaca en población mayor de 18 años, clasificación B, C y D. Guía Completa No. 53. Bogotá D.C.: Minsalud; 2016.
17. United Kingdom. National Institute for Health and Care Excellence (NICE). Chronic heart failure in adults: diagnosis and management. NICE guideline. London: NICE; 2018.
18. Scotland. Scottish Intercollegiate Guidelines Network (SIGN). Cardiac Rehabilitation: A national clinical guideline. Edinburg: SIGN. 2017.
19. Scotland. Scottish Intercollegiate Guidelines Network (SIGN). Management of chronic heart failure: A national clinical guideline. Edinburg: SIGN; 2016.
20. Yancy CW, Jessup M, Bozkurt B, Butler J, Casey DE, Colvin MM, et al. 2017 ACC/AHA/HFSA Focused Update of the 2013 ACCF/AHA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Failure Society of America. Circulation. 2017;136(6):e137-e161. doi: 10.1161/CIR.0000000000000509.
21. Atherton JJ, Sindone A, De Pasquale CG, Driscoll A, MacDonald PS, Hopper I, et al. National Heart Foundation of Australia and Cardiac Society of Australia and New Zealand: Guidelines for the Prevention, Detection, and Management of Heart Failure in Australia 2018. Heart Lung Circ. 2018;27(10):1123-1208. doi: 10.1016/j.hlc.2018.06.1042.
22. Ezekowitz JA, O’Meara E, McDonald MA, Abrams H, Chan M, Ducharme A, et al. 2017 Comprehensive Update of the Canadian Cardiovascular Society Guidelines for the Management of Heart Failure. Can J Cardiol. 2017;33(11):1342-1433. doi: 10.1016/j.cjca.2017.08.022.
23. Zaphiriou A, Robb S, Murray-Thomas T, Mendez G, Fox K, McDonagh T, et al. The diagnostic accuracy of plasma BNP and NTproBNP in patients referred from primary care with suspected heart failure: results of the UK natriuretic peptide study. Eur J Heart Fail. junio de 2005; 7(4):537-41. doi: 10.1016/j.ejheart.2005.01.022.
24. Kim DK, Hunter P. Recommended adult immunization schedule, United States, 2019. Ann Intern Med. 2019; 170:182–92. doi: 10.7326/M18-3600.
25. López-Jiménez F, Pérez-Terzic C, Zeballos PC, Anchique CV, Burdiat G, González K, et al. Consenso de Rehabilitación Cardiovascular y Prevención Secundaria de las Sociedades Interamericana y Sudamericana de Cardiología. R Rev.Urug.Cardiol. 2013;28(2):189-224.
26. Bozkurt B, Fonarow GC, Goldberg LR, Guglin M, Josephson RA, Forman DE, et al. Cardiac Rehabilitation for Patients With Heart Failure: JACC Expert Panel. J Am Coll Cardiol. 2021;77(11):1454-69. doi: 10.1016/j.jacc.2021.01.030.
27. Chun K, Kang S-M. Cardiac Rehabilitation in Heart Failure. Int J Heart Fail. 2021;3(1):1-14. doi: 10.36628/ijhf.2020.0021.
28. Liguori G. ACSM’s Guidelines for Exercise Testing and Prescription. 11th ed. Indianapolis, IN: American College of Sports Medicine; 2021.
29. Anker SD, Butler J, Filippatos G, Ferreira JP, Bocchi E, Böhm M, et al. Empagliflozin in Heart Failure with a Preserved Ejection Fraction. N Engl J Med. 2021;385(16):1451-1461. doi: 10.1056/NEJMoa2107038.
