ECBE
Diagnóstico, tratamiento farmacológico y quirúrgico de la leiomiomatosis uterina en pacientes sintomáticas atendidas en el Hospital Universitario Nacional de Colombia
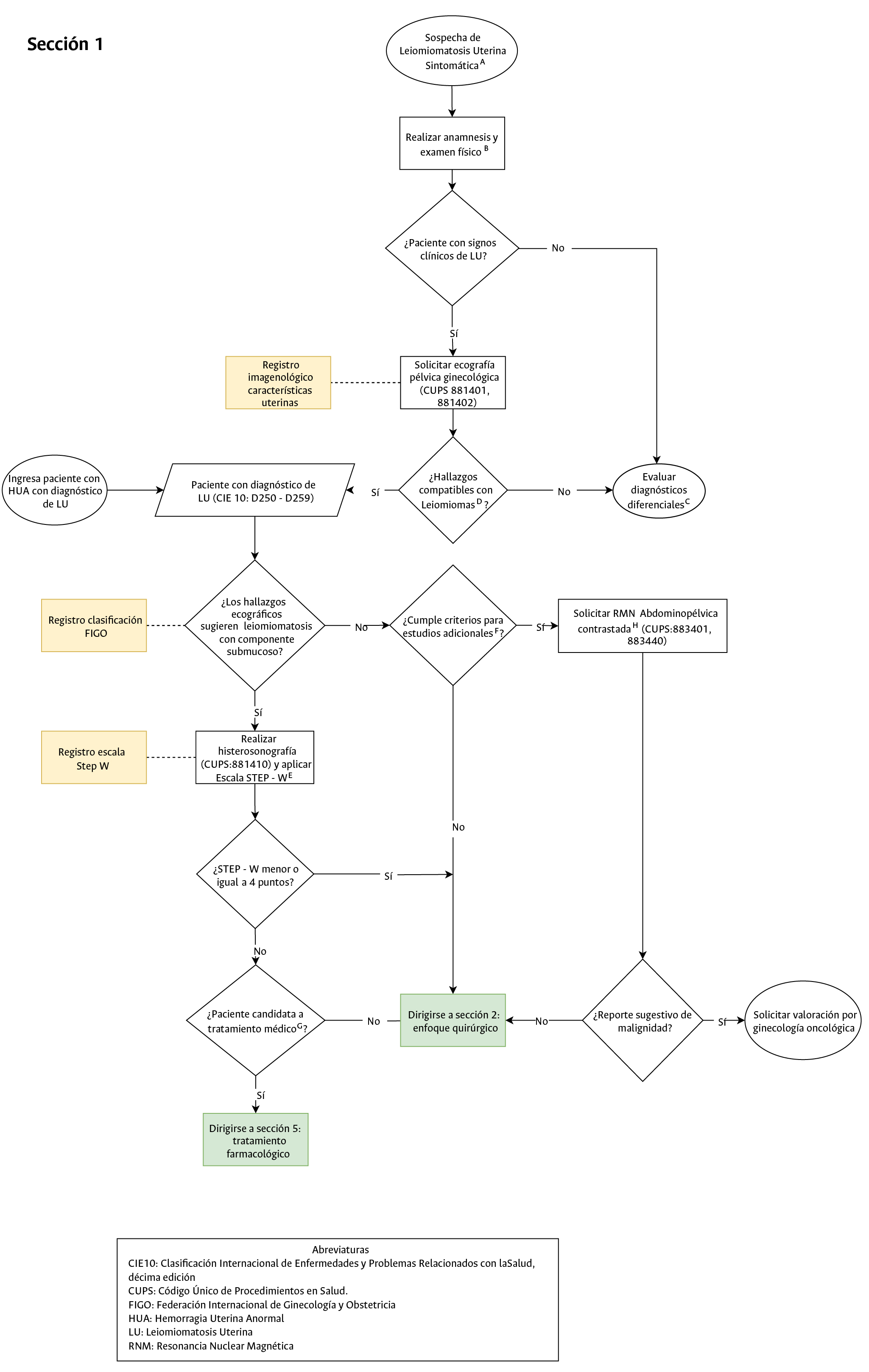
Los leiomiomas son los tumores mesenquimales benignos más frecuentemente diagnosticados en la mujer, su espectro clínico abarca pacientes asintomáticas y pacientes que desarrollan hemorragia uterina anormal, dolor pélvico crónico, dispareunia, infertilidad y afectación de órganos cercanos por fenómenos de compresión mecánica. La Federación Internacional de Ginecología y Obstetricia (FIGO) desarrolló un sistema estandarizado de subclasificación de leiomiomas para describir la ubicación de los leiomiomas uterinos en relación con las superficies endometrial y serosa.
Los leiomiomas uterinos son comunes y se estima que ocurren hasta en el 70% de las mujeres en la menopausia. Sin embargo, la verdadera incidencia y prevalencia siguen siendo desconocidas debido a que la mayoría de los casos son asintomáticos y probablemente no se diagnostican, aproximadamente el 25% de los leiomiomas uterinos requieren algún tipo de intervención. La incidencia de leiomiomas uterinos aumenta con la edad hasta la menopausia. Otros factores que se asocian con un mayor riesgo de leiomiomas uterinos incluyen, la raza negra, el estado premenopáusico, los antecedentes familiares, el intervalo mayor desde el último parto, la hipertensión y la obesidad. Los factores que se asocian con una menor incidencia de leiomiomas uterinos incluyen el aumento de la paridad y el uso de anticonceptivos hormonales orales o acetato de medroxiprogesterona de depósito durante cualquier duración.
En el Hospital Universitario Nacional para el año 2022, no se registraron eventos de mortalidad directamente relacionados con el diagnóstico de LU, sin embargo, cabe mencionar que los pacientes que ingresan a ésta institución remitidas por descompensación de dicha patología cursan con condiciones que requieren soporte transfusional, monitorización en unidad de cuidado intensivo, la realización de procedimientos quirúrgicos como la histerectomía total (por vía abdominal o laparoscópica) con las posibles complicaciones derivadas del procedimiento entre las que destacan el tromboembolismo pulmonar, infección del sitio operatorio y lesión de órgano cercano con implicaciones posteriores como reintervención quirúrgica o reingreso. No se ha encontrado una asociación entre el tipo de procedimiento quirúrgico (histerectomía abdominal o miomectomía abdominal) y el requerimiento de transfusión o la tasa de complicaciones mayores (lesión visceral, eventos potencialmente mortales, regreso urgente al quirófano y reingresos hospitalarios) en mujeres con tamaños uterinos menores al equivalente a 18 semanas de gestación.
Este ECBE busca, con base en la mejor evidencia disponible, elaborar un algoritmo clínico para establecer el diagnóstico, tratamiento farmacológico (adyuvante) y quirúrgico, que conlleven a los mejores desenlaces en mujeres adultas con LU sintomática, atendidos en los servicios de consulta externa y salas de cirugía del Hospital Universitario Nacional de Colombia (HUN).
Las recomendaciones aquí contenidas están dirigidas a diversos profesionales de la salud pertenecientes a las áreas de anestesiología, cirugía general, enfermería, , farmacia, ginecología, cuidados intensivos, laboratorio clínico y patología, medicina hospitalaria, medicina interna, médicos generales, médicos ginecólogos, médicos internistas, médicos radiólogos, nutrición, radiología y trabajo social, involucrados en la atención de pacientes con LU. Este ECBE además podrá ser usado tanto por docentes como por estudiantes de ciencias de la salud (pregrado y posgrado) de la Universidad Nacional de Colombia, que se encuentren realizando sus prácticas clínicas en el HUN, con el fin de facilitar el proceso de implementación del ECBE en el hospital.
Este documento no incluye recomendaciones para el tratamiento de pacientes con leiomiomatosis uterina menores de 18 años o pacientes gestantes.
Líderes Clínicos
Cristhiam David Sánchez Corredor
Médico cirujano, especialista en Obstetricia y Ginecología y magíster en Educación Médica. Se desempeña como médico ginecólogo en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia y como profesor auxiliar del Departamento de Obstetricia y Ginecología de la Facultad de Medicina en la Universidad Nacional de Colombia.
Jorge Andrés Rubio Romero
Médico cirujano, especialista en Obstetricia y Ginecología, Magíster en Epidemiología Clínica. Profesor titular, Departamento de Obstetricia y Ginecología de la Facultad de Medicina en la Universidad Nacional de Colombia.
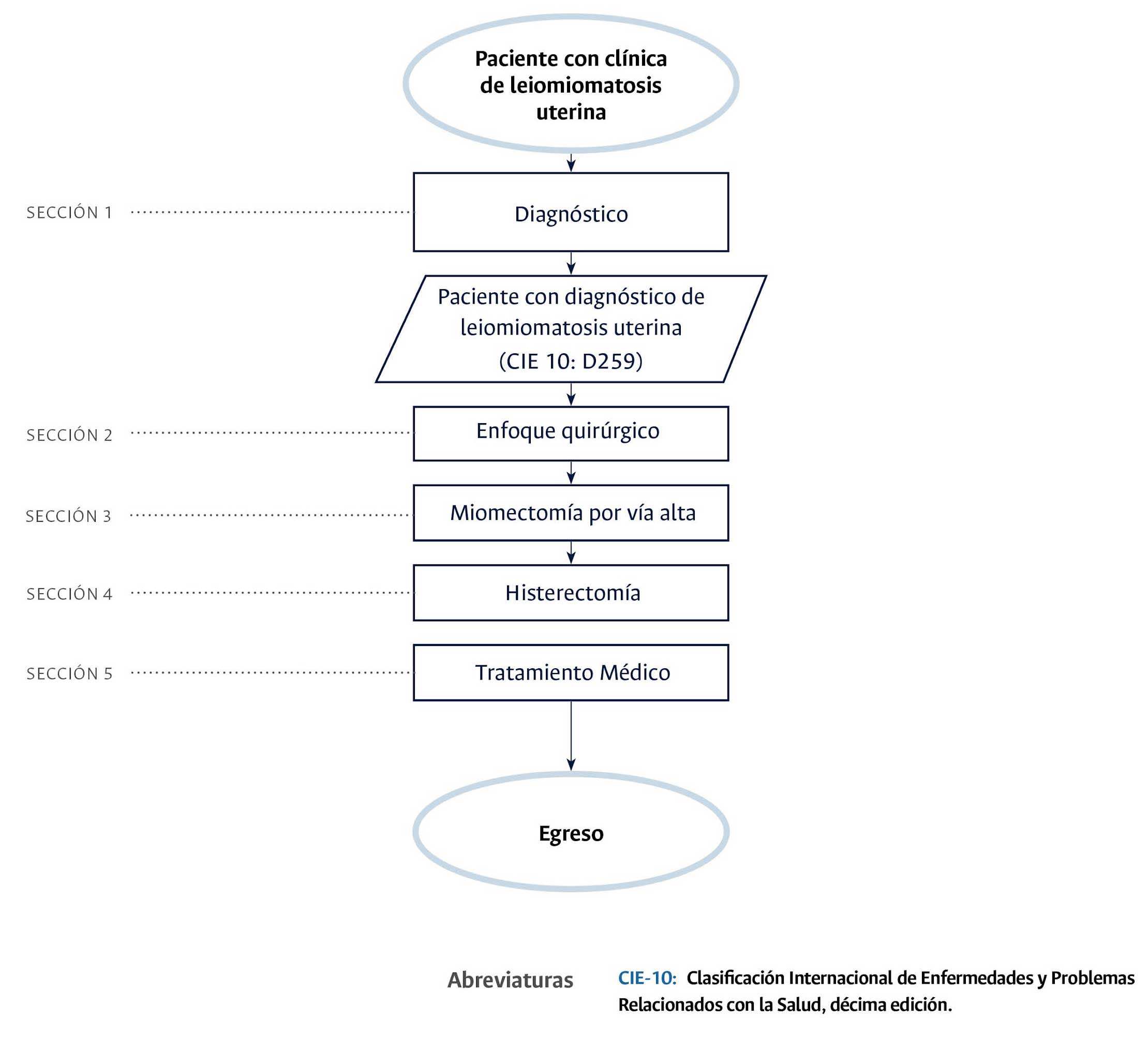
Diagrama de flujo para el Estándar clínico basado en la evidencia: Diagnóstico, tratamiento farmacológico y quirúrgico de la leiomiomatosis uterina en pacientes sintomáticas atendidas en el Hospital Universitario Nacional de Colombia
Autores
• Líderes de la propuesta
Cristhiam David Sánchez Corredor
Médico cirujano, especialista en Obstetricia y Ginecología y magíster en Educación Médica. Se desempeña como médico ginecólogo en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia y como profesor auxiliar del Departamento de Obstetricia y Ginecología de la Facultad de Medicina en la Universidad Nacional de Colombia.
Jorge Andrés Rubio Romero
Médico cirujano, especialista en Obstetricia y Ginecología, Magíster en Epidemiología Clínica. Profesor titular, Departamento de Obstetricia y Ginecología de la Facultad de Medicina en la Universidad Nacional de Colombia.
Wilson Pertuz Manotas
Médico cirujano, estudiante de tercer año de la especialidad en Obstetricia y Ginecología, Universidad Nacional de Colombia.
• Participantes consenso
Wilmer Orlando Aponte Barrios
Médico cirujano, especialista en radiología e imágenes diagnósticas, especialista en radiología pediátrica y especialista en administración en salud pública. Se desempeña como profesor asociado y director del Departamento de Imágenes Diagnósticas de la Facultad de Medicina de la Universidad Nacional de Colombia, radiólogo y director del Proceso de Atención en Radiología e Imágenes Diagnósticas del Hospital Universitario Nacional de Colombia y radiólogo pediatra del Hospital de la Misericordia.
Lida Marcela Caicedo Torres
Nutricionista dietista, magíster en fisiología. Se desempeña como nutricionista clínica del Proceso de Atención en Hospitalización en el Hospital Universitario Nacional de Colombia.
Daniel Otálvaro Cortés Díaz
Médico, especialista en ginecología y obstetricia y cirugía pélvica perineal. Se desempeña como profesor asociado de ginecología y obstetricia en la Universidad Nacional de Colombia, como ginecólogo y coordinador del servicio de ginecología en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia.
Hernando Guillermo Gaitán Duarte
Médico cirujano, especialista en obstetricia y ginecología, magíster en Epidemiología Clínica, se desempeña como profesor titular del Departamento de Obstetricia y Ginecología e Instituto de Investigaciones Clínicas de la Facultad de Medicina de la Universidad Nacional de Colombia.
Andrea Lizeth Ibáñez Triana
Química farmacéutica. Se desempeña como química farmacéutica asistencial del Proceso de Atención en Servicio Farmacéutico del Hospital Universitario Nacional de Colombia.
Erika María Jiménez Niño
Enfermera, especialista en auditoria. Se desempeña como enfermera auditora en el Proceso de Gestión Comercial y Mercadeo del Hospital Universitario Nacional de Colombia.
Darío Fernando Muñoz Mora
Médico, especialista en epidemiología clínica. Estudiante de tercer año de la especialidad en Medicina Interna de la Universidad Nacional de Colombia.
Guillermo Enrique Ospino Rodríguez
Médico cirujano, especialista en anestesiología y reanimación, magíster en medicina alternativa y terapia neural. Se desempeña como Profesor Auxiliar en el Departamento de Cirugía de la Facultad de Medicina de la Universidad Nacional de Colombia y es director del Proceso de Atención en Cirugía en el Hospital Universitario Nacional de Colombia.
Yanira Astrid Rodríguez Holguín
Enfermera, especialista en docencia universitaria, magíster en cuidado materno perinatal, doctora en bioética. Se desempeña como profesora asociada al Departamento de Enfermería de la Facultad de Enfermería en la Universidad Nacional de Colombia y como Directora de Enfermería en el Hospital Universitario Nacional de Colombia.
Erika Geraldin Rodríguez Simbaqueva
Enfermera, estudiante de la especialidad en oncología de la Fundación Universitaria Sanitas. Se desempeña como enfermera en el Proceso de Atención en Cuidado Crítico en el Hospital Universitario Nacional de Colombia.
Ángel Yobany Sánchez
Médico cirujano, especialista en patología anatómica y clínica, y magíster en gestión de organizaciones. Se desempeña como médico patólogo en el Proceso de Atención en Patología y Laboratorio Clínico del Hospital Universitario Nacional de Colombia y como profesor asociado al Departamento de Patología de la Facultad de Medicina en la Universidad Nacional de Colombia.
María Carolina Vargas Cortés
Médica y cirujana general, especialista en epidemiología. Se desempeña como médica hospitalaria del Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Jessica Siulany Varón Chaparro
Trabajadora social. Se desempeña como trabajadora social en el Proceso de Experiencia al Usuario en el Hospital Universitario Nacional de Colombia.
• Coordinadores metodológicos
Giancarlo Buitrago Gutiérrez
Médico cirujano, magíster en Economía y en Epidemiología Clínica y doctor en Economía. Profesor asociado, vicedecano de Investigación y Extensión de la Facultad de Medicina de la Universidad Nacional de Colombia y director de Investigación e Innovación del Hospital Universitario Nacional de Colombia.
Andrés Felipe Patiño Benavidez
Médico cirujano, magíster en epidemiología clínica. Metodólogo de investigación de la Dirección de Investigación e Innovación del Hospital Universitario Nacional de Colombia.
Contribuciones de los autores
• Coordinación clínica: Cristhiam David Sánchez Corredor, Jorge Andrés Rubio Romero, Wilson Pertuz Manotas.
• Coordinación metodológica: Giancarlo Buitrago Gutiérrez y Andrés Felipe Patiño Benavidez.
• Definición de alcance y objetivos: Wilson Pertuz Manotas.
• Revisión sistemática de guías de práctica clínica: Wilson Pertuz Manotas.
• Algoritmo clínico preliminar: Cristhiam David Sánchez Corredor, Jorge Andrés Rubio Romero, Wilson Pertuz Manotas y Andrés Felipe Patiño Benavidez.
• Acuerdo interdisciplinario: Cristhiam David Sánchez Corredor, Jorge Andrés Rubio Romero, Wilson Pertuz Manotas, Andrés Felipe Patiño Benavidez, Hernando Gaitan Duarte, Andrea Lizeth Ibañez Triana, Erika Jimenez Niño, Erika Geraldine Martinez Simbaqueva, Dario Fernando Muñoz Mora, Guillermo Enrique Ospino Rodriguez, Yanira Astrid Rodriguez Holguín, Angel Yobany Sanchez.
• Algoritmo clínico final: Cristhiam David Sánchez Corredor, Jorge Andrés Rubio Romero, Wilson Pertuz Manotas y Andrés Felipe Patiño Benavidez.
• Revisión y edición: Wilson Pertuz Manotas y Andrés Felipe Patiño Benavidez.
• Seguimiento del proceso: Comité de Estándares Clínicos.
Siglas
AGREE: Appraisal of Guidelines for Research & Evaluation
ASA PS: Sistema de clasificación del estado fisiológico de la Sociedad Americana de Anestesiólogos
CIE-10: Clasificación internacional de las enfermedades, décima edición
CUPS: Clasificación única de procedimientos en salud
ECBE: Estándares Clínicos Basados en Evidencia
FIGO: Federación Internacional de Ginecología y Obstetricia
GnRH: Hormona liberadora de gonadotropinas
GPC: Guías de Práctica clínica
HUA: Hemorragia Uterina Anormal
HUN: Hospital Universitario Nacional de Colombia
LU: Leiomiomatosis Uterina
MUSA: Morphological Uterus sonographic assessment group
NICE: Instituto Nacional de Salud y Excelencia Clínica del Reino Unido
PRISMA: Preferred Reporting Items for Systematic reviews and Meta-Analyses
RNM: Resonancia nuclear magnética
RR: Riesgo relativo
STEP-W: Por sus siglas en inglés shape, topography, extension of the base, penetration y lateral wall
Objetivos
Estos se dividen en general y específicos, como se detalla a continuación.
Objetivo general
Establecer las indicaciones y directrices para el diagnóstico, tratamiento farmacológico y quirúrgico de la leiomiomatosis uterina en pacientes sintomáticas atendidos en el servicio de consulta externa, hospitalización y UCI del HUN, mediante el desarrollo de un ECBE.
Objetivos específicos
• Identificar recomendaciones basadas en la evidencia para el diagnóstico, tratamiento farmacológico y quirúrgico de la leiomiomatosis uterina en pacientes sintomáticas
• Generar un consenso entre las diferentes áreas/servicios asistenciales involucrados con el diagnóstico, tratamiento farmacológico y quirúrgico de la leiomiomatosis uterina en pacientes sintomáticas
• Proponer consideraciones preoperatorias para el abordaje quirúrgico (abierta, laparoscópica o histeroscopia) de la paciente con diagnóstico de leiomiomatosis uterina.
• Generar recomendaciones basadas en la evidencia para el tratamiento de pacientes con leiomiomatosis uterina con deseo de preservación de la fertilidad.
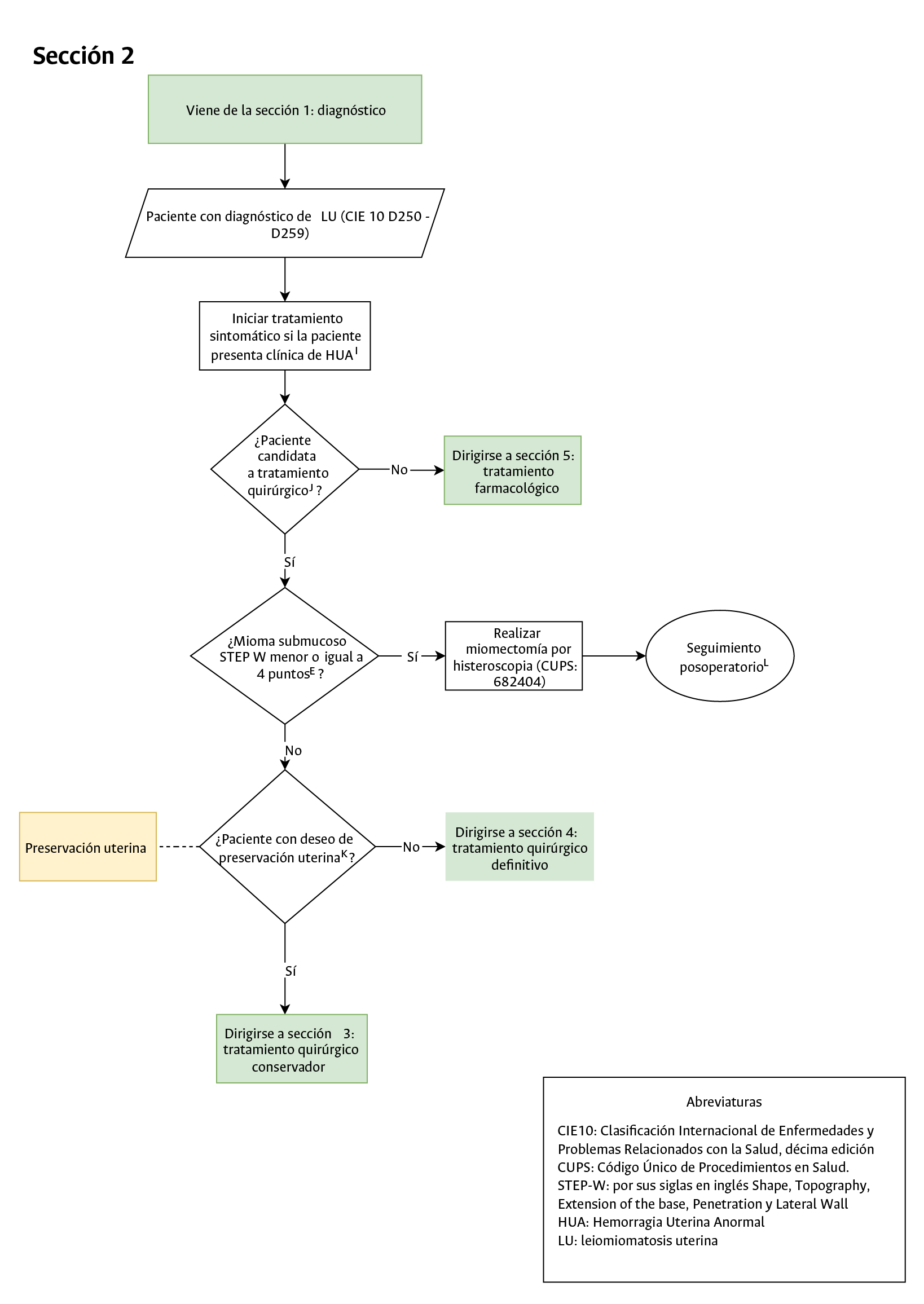
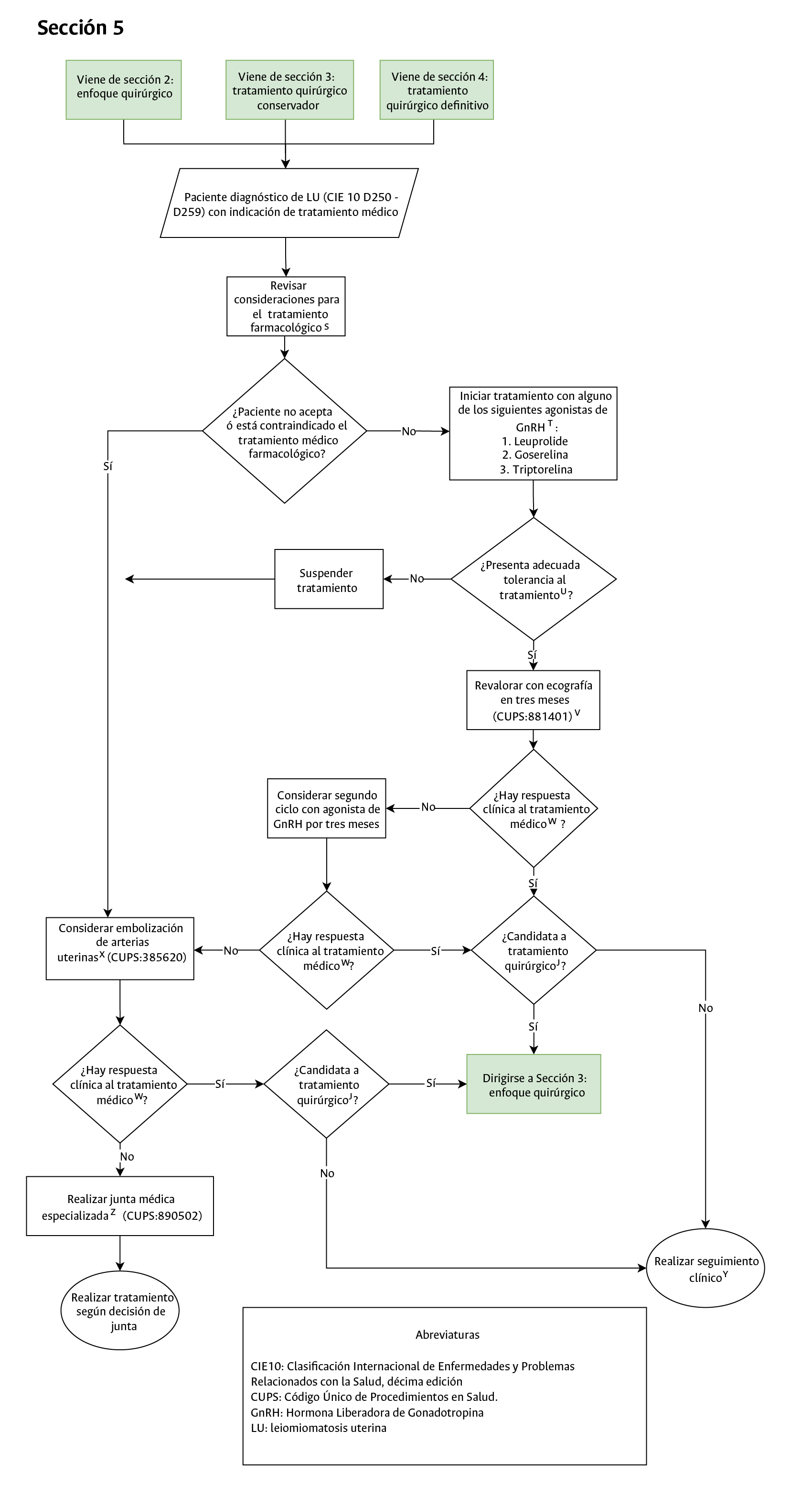
• Elaborar un algoritmo clínico para definir el tratamiento de las pacientes con leiomiomatosis uterina sintomáticas atendidas en consulta externa y salas de cirugía del HUN.
• Identificar puntos de control para la implementación y evaluación del ECBE.
• Presentar los lineamientos para la difusión e implementación del ECBE.
Puntos de control
Los puntos de control para el ECBE se definieron teniendo en cuenta momentos claves en el proceso integral de atención del paciente con LU en el HUN. Estos puntos de control se eligieron de forma conjunta por los miembros del equipo desarrollador y se presentan a continuación:
- Registro imagenológico características uterinas (Sección 1 del diagrama de flujo: diagnóstico de la paciente con LU): Este punto de control es significativo porque brinda guía al momento de elegir una vía de abordaje quirúrgica, así como descartar presencia de patología maligna concomitante a nivel endometrial, para ello se tendrán en cuenta los criterios Morphological Uterus sonographic assessment group (MUSA).
- Registro clasificación FIGO (Sección 1 del diagrama de flujo: diagnóstico de la paciente con LU): Toda historia clínica debe contener esta clasificación debido que orienta la vía de abordaje quirúrgica ya sea por vía vaginal o abdominal.
- Registro Step W prequirúrgico en pacientes con mioma submucoso (Sección 1 del diagrama de flujo: diagnóstico de la paciente con LU): este punto de control es relevante dado que permite establecer las pacientes que tienen la mayor tasa de éxito de resección por vía histeroscópica, debe quedar registro en todas las historias clínicas si aplica o no y calcular la puntuación en caso de ser aplicable.
- Registro en historia clínica sobre deseo de preservación uterina (Sección 2 del diagrama de flujo: enfoque quirúrgico): debe quedar registro explícito en historia clínica sobre el deseo de preservación uterina ya que permite establecer el tipo de tratamiento quirúrgico ya sea conservador o definitivo.
- Criterios para cirugía mínimamente invasiva (Sección 4 del diagrama de flujo: Tratamiento quirúrgico definitivo): deben evaluarse los criterios de abordaje quirúrgico y dejar descrito en historia clínica los criterios previamente descritos para el abordaje laparoscópico.
- Seguimiento posquirúrgico (Sección 5 del diagrama de flujo: tratamiento médico): el registro del seguimiento posquirúrgico con reporte de patología debe presentarse en lo posible en los próximos 15 días posterior a egreso para establecer evolución de paciente.
Referencias
- Marret H, Fritel X, Ouldamer L, Bendifallah S, Brun JL, De Jesus I, et al. Therapeutic management of uterine fibroid tumors: updated French guidelines. Eur J Obstet Gynecol Reprod Biol. diciembre de 2012;165(2):156–64.
- Management of Symptomatic Uterine Leiomyomas: ACOG Practice Bulletin, Number 228. Obstet Gynecol. el 1 de junio de 2021;137(6):e100–15.
- Munro MG, Critchley HOD, Broder MS, Fraser IS, Disorders for the FWG on M. FIGO classification system (PALM-COEIN) for causes of abnormal uterine bleeding in nongravid women of reproductive age. Int J Gynecol Obstet. 2011;113(1):3–13.
- Stewart E, Cookson C, Gandolfo R, Schulze‐Rath R. Epidemiology of uterine fibroids: a systematic review. BJOG Int J Obstet Gynaecol. septiembre de 2017;124(10):1501–12.
- Day Baird D, Dunson DB, Hill MC, Cousins D, Schectman JM. High cumulative incidence of uterine leiomyoma in black and white women: Ultrasound evidence. Am J Obstet Gynecol. enero de 2003;188(1):100–7.
- Eltoukhi HM, Modi MN, Weston M, Armstrong AY, Stewart EA. The health disparities of uterine fibroid tumors for African American women: a public health issue. Am J Obstet Gynecol. marzo de 2014;210(3):194–9.
- Pavone D, Clemenza S, Sorbi F, Fambrini M, Petraglia F. Epidemiology and Risk Factors of Uterine Fibroids. Best Pract Res Clin Obstet Gynaecol. el 1 de enero de 2018;46:3–11.
- Leonardi M, Robledo KP, Gordijn SJ, Condous G. A consensus-based core feature set for surgical complexity at laparoscopic hysterectomy. Am J Obstet Gynecol. el 1 de mayo de 2022;226(5):700.e1-700.e9.
- Singh S, Best C, Dunn S, Leyland N, Wolfman WL. No. 292-Abnormal Uterine Bleeding in Pre-Menopausal Women. J Obstet Gynaecol Can JOGC J Obstet Gynecol Can JOGC. mayo de 2018;40(5):e391–415.
- 1Brouwers MC, Kerkvliet K, Spithoff K, AGREE Next Steps Consortium. The AGREE Reporting Checklist: a tool to improve reporting of clinical practice guidelines. BMJ. el 8 de marzo de 2016;352:i1152.
- Vilos GA, Allaire C, Laberge PY, Leyland N, Vilos AG, Murji A, et al. The Management of Uterine Leiomyomas. J Obstet Gynaecol Can. febrero de 2015;37(2):157–78.
- Hospital Universitario Nacional de Colombia, Universidad Nacional de Colombia. DIAGNÓSTICO Y TRATAMIENTO SINTOMÁTICO DE LA PACIENTE CON HEMORRAGIA UTERINA ANORMAL EN EL HOSPITAL UNIVERSITARIO NACIONAL DE COLOMBIA [Internet]. Disponible en: https://www.hun.edu.co/sites/default/files/2024-07/02_16_ECBE_DARUMA%20HUA.pdf
- Van Den Bosch T, Dueholm M, Leone FPG, Valentin L, Rasmussen CK, Votino A, et al. Terms, definitions and measurements to describe sonographic features of myometrium and uterine masses: a consensus opinion from the Morphological Uterus Sonographic Assessment (MUSA) group. Ultrasound Obstet Gynecol. septiembre de 2015;46(3):284–98.
- Benacerraf BR, Abuhamad AZ, Bromley B, Goldstein SR, Groszmann Y, Shipp TD, et al. Consider ultrasound first for imaging the female pelvis. Am J Obstet Gynecol. el 1 de abril de 2015;212(4):450–5.
- Lasmar RB, Lasmar BP, Celeste RK, Da Rosa DB, Depes DDB, Lopes RGC. A New System to Classify Submucous Myomas: A Brazilian Multicenter Study. J Minim Invasive Gynecol. septiembre de 2012;19(5):575–80.
- Hindman N, Kang S, Fournier L, Lakhman Y, Nougaret S, Reinhold C, et al. MRI Evaluation of Uterine Masses for Risk of Leiomyosarcoma: A Consensus Statement. Radiology. el 4 de octubre de 2022;306(2):e211658.
- Andersen LL, Alling Møller LM, Gimbel HM. Objective comparison of subtotal vs. total abdominal hysterectomy regarding pelvic organ prolapse and urinary incontinence: a randomized controlled trial with 14-year follow-up. Eur J Obstet Gynecol Reprod Biol. octubre de 2015;193:40–5.
- Doyle DJ, Hendrix JM, Garmon EH. American Society of Anesthesiologists Classification. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 [citado el 13 de agosto de 2024]. Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK441940/
- Loddo A, Djokovic D, Drizi A, Vree BPD, Sedrati A, Herendael BJ van. Hysteroscopic myomectomy: The guidelines of the International Society for Gynecologic Endoscopy (ISGE). Eur J Obstet Gynecol Reprod Biol. el 1 de enero de 2022;268:121–8.
- Kaganov H, Ades A, Fraser DS. PREOPERATIVE MAGNETIC RESONANCE IMAGING DIAGNOSTIC FEATURES OF UTERINE LEIOMYOSARCOMAS: A SYSTEMATIC REVIEW. Int J Technol Assess Health Care. enero de 2018;34(2):172–9.
- Orlando M, Kollikonda S, Hackett L, Kho R. Non-hysteroscopic Myomectomy and Fertility Outcomes: A Systematic Review. J Minim Invasive Gynecol. el 1 de marzo de 2021;28(3):598-618.e1.
- Metwally M, Raybould G, Cheong YC, Horne AW. Surgical treatment of fibroids for subfertility - Metwally, M - 2020 | Cochrane Library. [citado el 13 de agosto de 2024]; Disponible en: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD003857.pub4/full
- Carranza-Mamane B, Havelock J, Hemmings R, Cheung A, Sierra S, Case A, et al. The Management of Uterine Fibroids in Women With Otherwise Unexplained Infertility. J Obstet Gynaecol Can. el 1 de marzo de 2015;37(3):277–85.
- Cianci S, Gulino FA, Palmara V, La Verde M, Ronsini C, Romeo P, et al. Exploring Surgical Strategies for Uterine Fibroid Treatment: A Comprehensive Review of Literature on Open and Minimally Invasive Approaches. Medicina (Mex). el 28 de diciembre de 2023;60(1):64.
- Chittawar PB, Franik S, Pouwer AW, Farquhar C. Minimally invasive surgical techniques versus open myomectomy for uterine fibroids - Bhave Chittawar, P - 2014 | Cochrane Library. [citado el 13 de agosto de 2024]; Disponible en: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD004638.pub3/full
- Murji A, Scott S, Singh SS, Bougie O, Leyland N, Laberge PY, et al. No. 371-Morcellation During Gynaecologic Surgery: Its Uses, Complications, and Risks of Unsuspected Malignancy. J Obstet Gynaecol Can. el 1 de enero de 2019;41(1):116–26.
- Thurston J, Murji A, Scattolon S, Wolfman W, Kives S, Sanders A, et al. No. 377-Hysterectomy for Benign Gynaecologic Indications. J Obstet Gynaecol Can. el 1 de abril de 2019;41(4):543–57.
- Glasser MH. Minilaparotomy: A Minimally Invasive Alternative for Major Gynecologic Abdominal Surgery. Perm J. 2005;9(1):41–5.
- Millet P, Gauthier T, Vieillefosse S, Dewaele P, Rivain AL, Legendre G, et al. Should we perform cervix removal during hysterectomy for benign uterine disease? Clinical practice guidelines from the French College of Gynecologists and Obstetricians (CNGOF). J Gynecol Obstet Hum Reprod. el 1 de octubre de 2021;50(8):102134.
- Lethaby A, Ivanova V, Johnson N. Total versus subtotal hysterectomy for benign gynaecological conditions - Lethaby, A - 2006 | Cochrane Library. [citado el 14 de agosto de 2024]; Disponible en: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD004993.pub2/information
- Drug Interactions results - MICROMEDEX [Internet]. [citado el 14 de agosto de 2024]. Disponible en: https://www-micromedexsolutions-com.udea.lookproxy.com/micromedex2/librarian/PFDefaultActionId/evidencexpert.ShowDrugInteractionsResults
- Lethaby A, Puscasiu L, Vollenhoven B. Preoperative medical therapy before surgery for uterine fibroids - Lethaby, A - 2017 | Cochrane Library. [citado el 14 de agosto de 2024]; Disponible en: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000547.pub2/full
- Wilson AC, Vadakkadath Meethal S, Bowen RL, Atwood CS. Leuprolide acetate: a drug of diverse clinical applications. Expert Opin Investig Drugs. el 1 de noviembre de 2007;16(11):1851–63.
- INVIMA M. Informe de Seguridad No. 066-2019 Riesgo potencial de daño hepático con el uso de acetato de ulipristal [Internet]. 2019. Disponible en: https://app.invima.gov.co/alertas/ckfinder/userfiles/files/INFORMES%20DE%20SEGURIDAD/Medicamentos/2019/MARZO/Informe%20de%20seguridad%20No_%20%23066-2019%20.pdf
- Karlsen K, Hrobjartsson A, Korsholm M, Mogensen O, Humaidan P, Ravn P. Fertility after uterine artery embolization of fibroids: a systematic review. Arch Gynecol Obstet. el 1 de enero de 2018;297(1):13–25.
- khatova A, Aimagambetova G, Bapayeva G, Laganà AS, Chiantera V, Oppelt P, et al. Reproductive and Obstetric Outcomes after UAE, HIFU, and TFA of Uterine Fibroids: Systematic Review and Meta-Analysis. Int J Environ Res Public Health. el 2 de marzo de 2023;20(5):4480.
- Ilott I, Rick J, Patterson M, Turgoose C, Lacey A. What is protocol-based care? A concept analysis. J Nurs Manag. octubre de 2006;14(7):544–52.
- Gulwani S. Programming by Examples: Applications, Algorithms, and Ambiguity Resolution.
- Jun GT, Ward J, Morris Z, Clarkson J. Health care process modelling: which method when? Int J Qual Health Care. el 1 de junio de 2009;21(3):214–24.
- Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. el 29 de marzo de 2021;n71.
- ACOG practice bulletin-Surgical Alternatives to Hysterectomy in the Management of Leiomyomas. Int J Gynecol Obstet. 2001;73(3):285–94.
DESCARGUE LA VERSIÓN COMPLETA
La información adicional y los anexos se podrán consultar en la versión completa que pueden descargar