ECBE
Evaluación de la condición física y prescripción de actividad física en el paciente con enfermedades reumáticas en el Hospital Universitario Nacional de Colombia
Las enfermedades reumáticas comprenden un grupo heterogéneo de trastornos inflamatorios y degenerativos que afectan predominantemente al sistema musculoesquelético; incluyendo articulaciones, huesos, músculos y tejidos blandos. Estas condiciones, de naturaleza multifactorial, tienen un impacto significativo en la funcionalidad y calidad de vida de los pacientes, representando una de las principales causas de discapacidad en todo el mundo. Algunas de las enfermedades que conforman este grupo son la artritis reumatoide, la osteoartritis, las miopatías, la espondiloartritis y la fibromialgia, cada una con características clínicas y patogénicas únicas que exigen un manejo personalizado. A pesar del universo diverso inherente a estas enfermedades, ellas comparten el potencial de producir dolor crónico, inflamación y limitación funcional.
El desarrollo de estas patologías involucra una compleja interacción entre factores genéticos, inmunológicos y ambientales. Por ejemplo, en la artritis reumatoide, la activación del sistema inmune genera una inflamación sinovial persistente, mientras que en la osteoartritis predominan los cambios degenerativos del cartílago articular. Además, comorbilidades comunes como obesidad, enfermedad cardiovascular y depresión aumentan la carga global de estas patologías, subrayando la necesidad de un enfoque integral en su manejo. La evidencia reciente destaca que, más allá de la farmacoterapia, la intervención sobre hábitos de vida, incluida la prescripción de actividad física, es esencial para mejorar los resultados en estos pacientes.
Las enfermedades para las cuales hemos dedicado cuidadosamente el desarrollo de este ECBE, son:
• Artritis reumatoide: enfermedad inflamatoria crónica y autoinmune que afecta principalmente las articulaciones sinoviales, provocando inflamación persistente, dolor y destrucción progresiva del cartílago y el hueso. Su fisiopatología involucra una activación aberrante del sistema inmunológico, donde células T y B, junto con citocinas proinflamatorias como el TNF-α e IL-6, desempeñan un papel central. Se caracteriza por una simetría articular distintiva y puede generar complicaciones sistémicas, incluyendo enfermedad cardiovascular, osteoporosis y fatiga crónica. Su diagnóstico temprano y manejo integral, que incluye fármacos inmunomoduladores y estrategias no farmacológicas, como el ejercicio físico supervisado, son fundamentales para prevenir discapacidad y mejorar la calidad de vida .
• Osteoartritis: enfermedad articular degenerativa caracterizada por la degradación progresiva del cartílago articular, remodelación ósea subyacente y cambios inflamatorios leves en la sinovial. Afecta comúnmente articulaciones de carga, como las rodillas y caderas, siendo una de las principales causas de dolor musculoesquelético y discapacidad en adultos mayores. Su etiología es multifactorial, incluyendo factores biomecánicos, genéticos y metabólicos. La evidencia actual resalta la importancia de la actividad física para mejorar la movilidad, reducir el dolor y preservar la función articular, complementando el manejo médico y quirúrgico cuando sea necesario.
• Miopatías: estas engloban un grupo dispar de enfermedades musculares que pueden ser hereditarias (distrofias musculares) o adquiridas (inflamatorias, metabólicas o inducidas por fármacos). Las miopatías inflamatorias, como la polimiositis y la dermatomiositis, son trastornos autoinmunes que causan debilidad muscular progresiva, especialmente en músculos proximales. Estas condiciones pueden asociarse con fenómenos extra musculares, como intersticiopatías pulmonares. Su tratamiento incluye inmunomodulación y estrategias de rehabilitación física cuidadosamente diseñadas para mejorar la fuerza y reducir la fatiga sin exacerbar el daño muscular.
• Fibromialgia: síndrome de dolor crónico generalizado asociado con hipersensibilidad en puntos específicos, fatiga, trastornos del sueño y síntomas cognitivos. Su fisiopatología involucra una disfunción del procesamiento del dolor en el sistema nervioso central, junto con alteraciones neuroquímicas y hormonales. Aunque su etiología precisa es desconocida, factores como estrés físico o emocional pueden desencadenarla. El ejercicio aeróbico de bajo impacto y el entrenamiento de fuerza moderado han demostrado ser herramientas efectivas para mejorar el dolor, la calidad de vida y la funcionalidad en estos pacientes.
• Espondiloartritis: grupo de enfermedades inflamatorias que afectan principalmente el esqueleto axial, las entesis y, ocasionalmente, las articulaciones periféricas. Incluye entidades como la espondilitis anquilosante y la artritis psoriásica, con una fuerte asociación genética al HLA-B27. Los pacientes presentan dolor lumbar inflamatorio, rigidez matutina y limitación funcional progresiva, con potencial afectación sistémica, incluyendo inflamación ocular y enfermedades cardiovasculares. Las terapias biológicas y el ejercicio físico regular enfocado en la movilidad espinal y la fuerza muscular son pilares esenciales en su manejo.
Las enfermedades autoinmunes como un grupo se consideran una de las principales causas de morbimortalidad en el mundo, con un impacto social y económico importante, siendo la artritis reumatoide, la osteoartritis, las espondiloartritis y el síndrome de Sjogren de las más prevalentes. La artritis reumatoide (AR) es una de las enfermedades reumáticas más prevalentes en el mundo así como en Latinoamérica con incidencias reportadas de hasta 41 por 100.000 personas año, con una afectación principalmente por el género femenino. De la misma manera el impacto económico de la patología es importante ya que genera por paciente tanto gastos directos (medicamentos, hospitalizaciones, consulta ambulatoria) estimados entre US$406 hasta US$67306 hasta gastos indirectos (pérdida de productividad por ausentismo laboral, presentismo laboral, retiros tempranos, carga sobre el individuo, familia, sociedad y empleadores) estimados entre US$595 hasta US$22444 por individuo. La osteoartritis (OA) es otra de las condiciones reumáticas con una prevalencia a nivel mundial alta (aproximadamente 300 millones de adultos), a esto se le suma que es una de las principales causas de discapacidad en adultos mayores dado por limitación funcional, dolor y disminución de la calidad de vida; además los costos asociados a la enfermedad son aproximadamente de 139.8 millones de dólares anuales, esto sin tener en cuenta la pérdida de productividad en aquellos sin enfermedad avanzada. Otras patologías como las miopatías inflamatorias reportan incidencias estimadas desde 0,2 a 2 /100.000 persona-años y prevalencias de 2-25 personas por 100.000 habitantes y espondilitis anquilosante con prevalencias en Norteamérica entre 13–28 / 100.000 habitantes y Europa entre 10–30/100.000 habitantes.
La presencia de enfermedades reumáticas en Colombia también tiene gran importancia como en artritis reumatoide donde se registran estudios con prevalencias de hasta 0,24% de la población nacional. En Colombia al igual que a nivel mundial tanto la artritis reumatoide como la osteoartritis son las enfermedades reumáticas más prevalentes, cambiando su distribución de acuerdo a la ciudad, donde la AR tiene mayor prevalencia en Bogotá, Cali y Barranquilla, mientras que en prevalencia a nivel nacional la OA se encuentra en primer lugar.
La actividad física y el ejercicio hacen parte fundamental del tratamiento integral de las enfermedades reumáticas, siendo una de las intervenciones en conformar el grupo del tratamiento no farmacológico; los principales cambios que genera la actividad física como intervención son la mejoría de la capacidad funcional, la mejoría en la fatiga, en la percepción del dolor y de manera general en la calidad de vida; existen diferentes efectos dados para cada una de las condiciones, con mayor cantidad de evidencia en las principales AR y OA. En OA la realización de programas de ejercicio mostró mejoría en la capacidad funcional, calidad de vida global y disminución del dolor; también se usa como intervención coadyuvante en el control de factores de riesgo presentes en esta población (sobrepeso, obesidad, síndrome metabólico, sedentarismo, entre otros). Por lo anterior, estandarizar la prescripción de ejercicio físico para los pacientes con estas condiciones, cobra relevancia.
ALCANCE
Este ECBE busca, con base en la mejor evidencia disponible, elaborar un algoritmo clínico basado para abordar el diagnóstico de la condición física e intervenciones desde la actividad física, ejercicio o deporte, de pacientes adultos con enfermedades reumáticas atendidos en consulta externa del Hospital Universitario Nacional de Colombia (HUN).
Las recomendaciones planteadas están dirigidas a los profesionales de la salud (Calidad y Gestión del Riesgo Clínico en Salud, cardiología, dirección comercial, dolor y cuidado paliativo, enfermería, fisioterapia, medicina física y rehabilitación, terapia ocupacional, geriatría, ingeniería biomédica, medicina ambulatoria, medicina del deporte, medicina interna, neumología, nutrición clínica, ortopedia, psicología, reumatología, seguridad del paciente, telemedicina, trabajo social) que estén involucrados en la atención de los pacientes con enfermedades reumáticas.
Este ECBE, además, podrá ser usado tanto por docentes como por estudiantes de ciencias de la salud (pregrado y posgrado) de la Universidad Nacional de Colombia, que se encuentren realizando sus prácticas clínicas en el HUN, así como por personal asistencial y administrativo de la institución responsable de tomar decisiones relativas al abordaje integral de estos pacientes, con el fin de facilitar el proceso de implementación del ECBE en el hospital.
Es importante mencionar que este documento no incluye recomendaciones para la atención en población pediátrica o gestantes.
LÍDERES CLÍNICOS
Yimy Francisco Medina Velásquez
Médico cirujano, especialista en Medicina Interna, subespecialista en Reumatología y magíster en Epidemiología Clínica. Se desempeña como médico reumatólogo en el Hospital Simón Bolívar, la Clínica Fray Bartolomé de las Casas y en el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia. Además, es profesor titular del Departamento de Medicina Interna de la Universidad Nacional de Colombia.
Camilo Ernesto Povea Combariza
Médico cirujano, especialista en Medicina del Deporte, Doctorado en el Sector Ciencias de la Vida y de la salud en la especialidad: Fisiología de las Adaptaciones. Se desempeña como médico del deporte en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional de Colombia. Además, es profesor asociado y coordinador de la especialidad en Medicina del deporte del Departamento de Medicina Interna de la Universidad Nacional de Colombia y profesor asistente en la Universidad El Bosque.
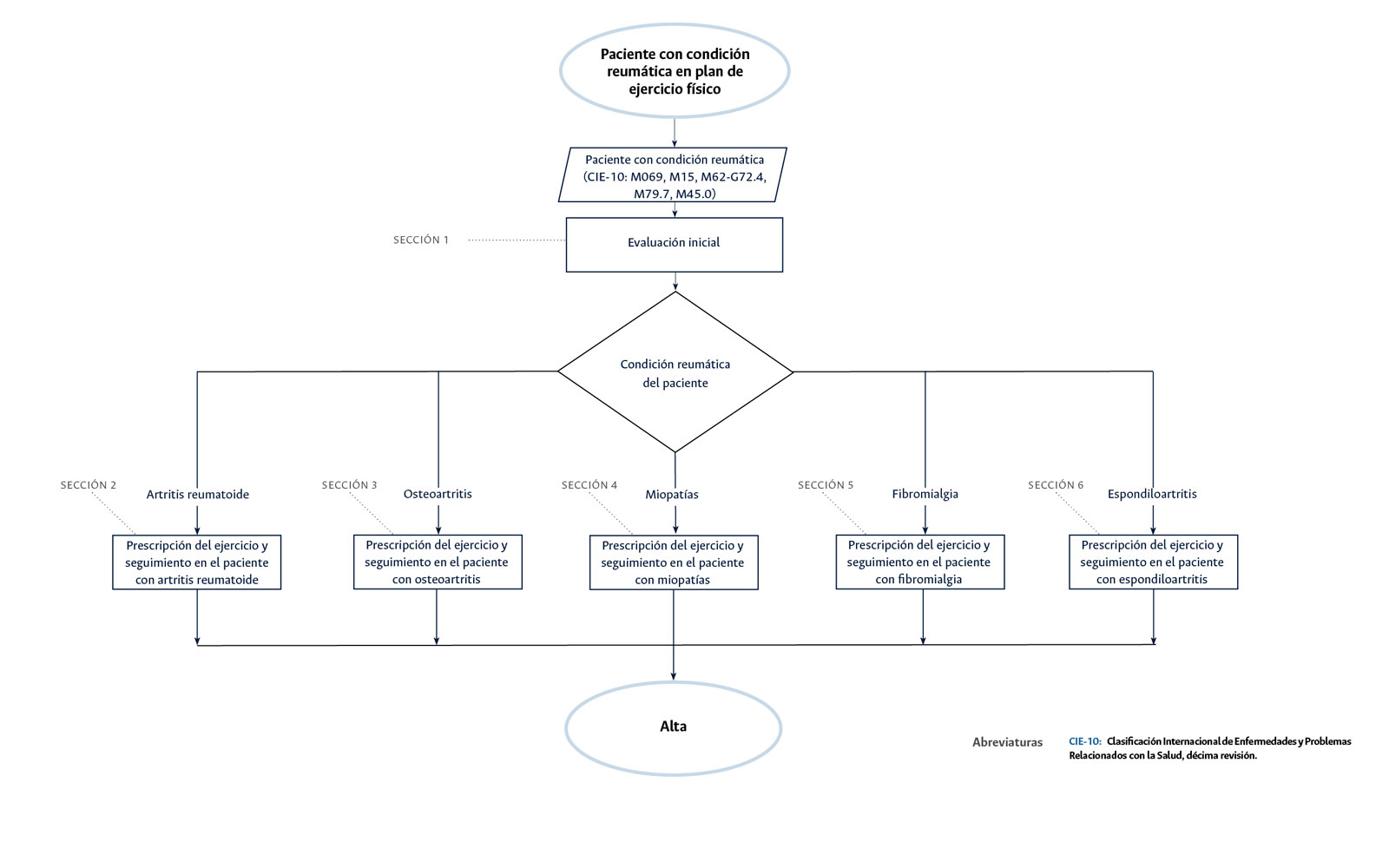
Diagrama del Estándar clínico basado en la evidencia: evaluación de la condición física y prescripción de actividad física en
el paciente con enfermedades reumáticas en el Hospital Universitario Nacional de Colombia
Autores
Yimy Francisco Medina Velásquez
Médico cirujano, especialista en Medicina Interna, subespecialista en Reumatología y magíster en Epidemiología Clínica. Se desempeña como médico reumatólogo en el Hospital Simón Bolívar, la Clínica Fray Bartolomé de las Casas y en el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia. Además, es profesor titular del Departamento de Medicina Interna de la Universidad Nacional de Colombia.
Camilo Ernesto Povea Combariza
Médico cirujano, especialista en Medicina del Deporte, Doctorado en el Sector Ciencias de la Vida y de la salud en la especialidad: Fisiología de las Adaptaciones. Se desempeña como médico del deporte en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional de Colombia. Además, es profesor asociado y coordinador de la especialidad en Medicina del deporte del Departamento de Medicina Interna de la Universidad Nacional de Colombia y profesor asistente en la Universidad El Bosque.
Sergio Andrés Chacón Pedraza
Médico general, estudiante de 3er año de la especialidad en medicina del deporte Universidad Nacional de Colombia.
Sebastián Lozano Alonso
Médico general, estudiante de 3er año de la especialidad en medicina del deporte Universidad Nacional de Colombia.
Vanessa Lozano Velasco
Médico general, estudiante de 2do año de la especialidad en medicina del deporte Universidad Nacional de Colombia.
Especialistas participantes en el consenso interdisciplinar
Luis Hernán Arenas Vera
Médico cirujano. Se desempeña como médico hospitalario en el Proceso de Atención en Hospitalización en el Hospital Universitario Nacional de Colombia.
Heider Alexis Bautista Mier
Médico cirujano, especialista en Geriatría y magíster en Métodos para la PRACCIS. Se desempeña como médico geriatra de la unidad para la evaluación cognitiva COGNICIÓN HUN en el Proceso de Atención ambulatoria y el Proceso de atención en hospitalización del Hospital Universitario Nacional de Colombia, y como docente adjunto al Departamento de Medicina Interna en la Facultad de Medicina de la Universidad Nacional de Colombia.
Lida Marcela Caicedo Torres
Nutricionista dietista y magíster en Fisiología. Nutricionista clínica en el Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Jakeline Caro
Médica, especialista en gerencia en calidad y magíster en innovación en salud digital. Se desempeña como Jefe de telemedicina en el Hospital Universitario Nacional de Colombia y como vicepresidente de la asociación colombiana salud digital
Alejandro Correa Giraldo
Médico, especialista en medicina interna, estudiante de la especialidad en reumatología de la Universidad Nacional de Colombia. Se desempeña como médico especialista en el proceso de Atención en Cuidado Crítico en el Hospital Universitario Nacional de Colombia
Santiago Enriquez Pardo
Trabajador social. Se desempeña como trabajador social en el Proceso de Experiencia al Usuario en el Hospital Universitario Nacional de Colombia.
Diana Yardleny Gualtero Lesmes
Enfermera, estudiante de segundo año de la maestría en enfermería de la Universidad Nacional de Colombia.
Andrés Guerrero Rodríguez
Médico, especialista en medicina del deporte. Se desempeña como médico del deporte en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional de Colombia.
Fricsy Jazmín Suarez
Enfermera, especialista en auditoría y garantía de calidad con énfasis en epidemiología. Se desempeña como auditora de cuentas médicas en el Proceso de Gestión Comercial y Mercadeo en el Hospital Universitario Nacional de Colombia.
Liliana Elizabeth Rodríguez Zambrano
Médica cirujana, especialista en Medicina Física y Rehabilitación. Médica especialista en Medicina Física y Rehabilitación del Hospital Universitario Nacional de Colombia, profesora auxiliar de la Universidad Nacional de Colombia, médica especialista en Medicina Física y Rehabilitación de SURA Ayudas diagnósticas y médica especialista en Medicina Física y Rehabilitación del Centro de Investigación en Fisiatría y Electrodiagnóstico CIFEL.
María Angélica Palencia
Médica, especialista en medicina interna, estudiante de primer año de la especialidad en neumología de la Universidad Nacional de Colombia.
Yady Milena Varón
Fisioterapeuta, especialista en cuidado crítico. Se desempeña como fisioterapueta en el Proceso de Rehabilitación y Desarrollo Humano en el Hospital Universitario Nacional de Colombia.
Coordinación metodológica
Yimy Francisco Medina Velásquez
Médico cirujano, especialista en Medicina Interna, subespecialista en Reumatología y magíster en Epidemiología Clínica. Se desempeña como médico reumatólogo en el Hospital Simón Bolívar, la Clínica Fray Bartolomé de las Casas y en el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia. Además, es profesor titular del Departamento de Medicina Interna de la Universidad Nacional de Colombia.
Paula Andrea González Caicedo
Fisioterapeuta y magíster en Epidemiología Clínica. Metodóloga de investigación en la Dirección de Investigación e Innovación del Hospital Universitario Nacional de Colombia.
Contribuciones de los autores
• Coordinación clínica: Camilo Ernesto Povea Combariza, Yimy Francisco Medina Velasquez
• Coordinación metodológica: Yimy Francisco Medina Velasquez, Paula Andrea González Caicedo.
• Definición de alcance y objetivos: Sergio Andres Chacon Pedraza, Sebastián Lozano Alonso, Vanessa Lozano Velasco
• Revisión sistemática de guías de práctica clínica: Sergio Andres Chacon Pedraza, Sebastián Lozano Alonso, Vanessa Lozano Velasco, Paula Andrea González Caicedo.
• Algoritmo clínico preliminar: Camilo Ernesto Povea Combariza, Yimy Francisco Medina Velasquez, Sergio Andres Chacon Pedraza, Sebastián Lozano Alonso, Vanessa Lozano Velasco.
• Acuerdo interdisciplinar: Camilo Ernesto Povea Combariza, Yimy Francisco Medina Velasquez, Sergio Andres Chacon Pedraza, Sebastián Lozano Alonso, Vanessa Lozano Velasco, Luis Hernan Arenas Vera, Heider Alexis Bautista Mier, Lida Marcela Caicedo Torres, Jakeline Caro, Alejandro Correa Giraldo, Santiago Enriquez Pardo, Diana Yardleny Gualtero Lesmes, Andrés Guerrero Rodríguez, Fricsy jazmín Suarez, Liliana Elizabeth rodríguez Zambrano, María Angélica Palencia, Yady Milena Varón
• Algoritmo clínico final: Camilo Ernesto Povea Combariza, Yimy Francisco Medina Velasquez, Sergio Andres Chacon Pedraza, Sebastián Lozano Alonso, Vanessa Lozano Velasco, Paula Andrea González Caicedo.
• Revisión y edición: Camilo Ernesto Povea Combariza, Yimy Francisco Medina Velasquez, Sergio Andres Chacon Pedraza, Sebastián Lozano Alonso, Vanessa Lozano Velasco, Paula Andrea González Caicedo.
• Seguimiento del proceso: Comité de Estándares Clínicos.
Siglas
6MWT: Caminata de 6 minutos
ACSM: Colegio Americano de Medicina del Deporte
AIMS: Arthritis Impact Measurement Scale
AIMS-SF: Arthritis Impact Measurement Scale Short Form
AF: Actividad física
AR: Artritis reumatoide
ASAS: Sociedad Internacional de Evaluación de la Espondiloartritis
ASDAS-CRP: Ankylosing Spondylitis Disease Activity Score con proteína C-reactiva
CIE-10: Clasificación Internacional de Enfermedades, 10.ª edición
CK: Creatina quinasa
cm: Centímetro
CUPS: Clasificación Única de Procedimientos de Salud
ECBE: Estándar Clínico Basado en la Evidencia
EPI: Enfermedad pulmonar intersticial progresiva
EPOC: Enfermedad pulmonar obstructiva crónica
EVA: Escala visual análoga
FCR: Frecuencia cardiaca de reserva
FIQ: Fibromyalgia Impact Questionnaire
FM: Fibromialgia
GRADE: Grade of Recommendation, Assessment, Development, and Evaluation
HAQ: Health Assessment Questionnaire
HIIT: Entrenamiento a intervalos de alta intensidad
Hr: Hora
HRR: Frecuencia cardiaca de reserva
HUN: Hospital Universitario Nacional de Colombia
IMC: Índice de masa corporal
IFNy: Interferón gamma
Kg: Kilogramo
Kcal: Kilocaloría
MET: Equivalente Metabólico
MI: Miopatía Inflamatoria
MICT: Entrenamiento continuo de intensidad moderada
ml: Mililitro
min: Minuto
mmHg: Milímetro de mercurio
MRC: Escala de Fuerza Muscular Medical Research Council
NYHA: New York Heart Association
OA: Osteoartritis
OAC: Osteoartritis de cadera
OAR: Osteoartritis de rodilla
PF: Percentil Fitness
Recomendaciones FITT: Frecuencia, Intensidad, Tiempo, Tipo
ROM: Rango de movilidad
RPE: Tasa de esfuerzo percibido
RM: Repetición Máxima
SAMS: Síntomas musculares asociados a estatinas
SF36: Short Form 36 Health Survey
SpO2: Saturación de oxígeno
TCD8+: Linfocitos T CD8
TIS: Total Improvement Score
VO2: Consumo de oxígeno
VO2 max: Consumo de oxígeno máximo
VO2R: Consumo de oxígeno de reserva
Objetivos
Estos se dividen en general y específicos, como se detalla a continuación.
Objetivo general
Identificar las indicaciones para el diagnóstico de la condición física e intervenciones desde la actividad física, ejercicio o deporte en adultos con enfermedades reumáticas en el HUN; esto a través del desarrollo del ECBE.
Objetivos específicos
• Identificar las áreas asistenciales del HUN involucradas en el diagnóstico de la condición física y prescripción de actividad física, ejercicio o deporte de los pacientes con enfermedades reumáticas.
• Identificar recomendaciones basadas en la evidencia para el diagnóstico de la condición física e intervenciones desde la actividad física, ejercicio o deporte en adultos con enfermedades reumáticas en el HUN
• Generar un acuerdo entre las áreas/servicios asistenciales involucrados en el diagnóstico de la condición física e intervenciones desde la actividad física, ejercicio o deporte en adultos con enfermedades reumáticas en el HUN.
• Elaborar un algoritmo clínico para el diagnóstico de la condición física y la prescripción de actividad física, ejercicio o deporte en los pacientes con enfermedades reumáticas atendidos en el servicio de consulta externa del HUN.
• Identificar puntos de control para la implementación y evaluación del ECBE
• Presentar los lineamientos para la difusión e implementación del ECBE.
Puntos de control
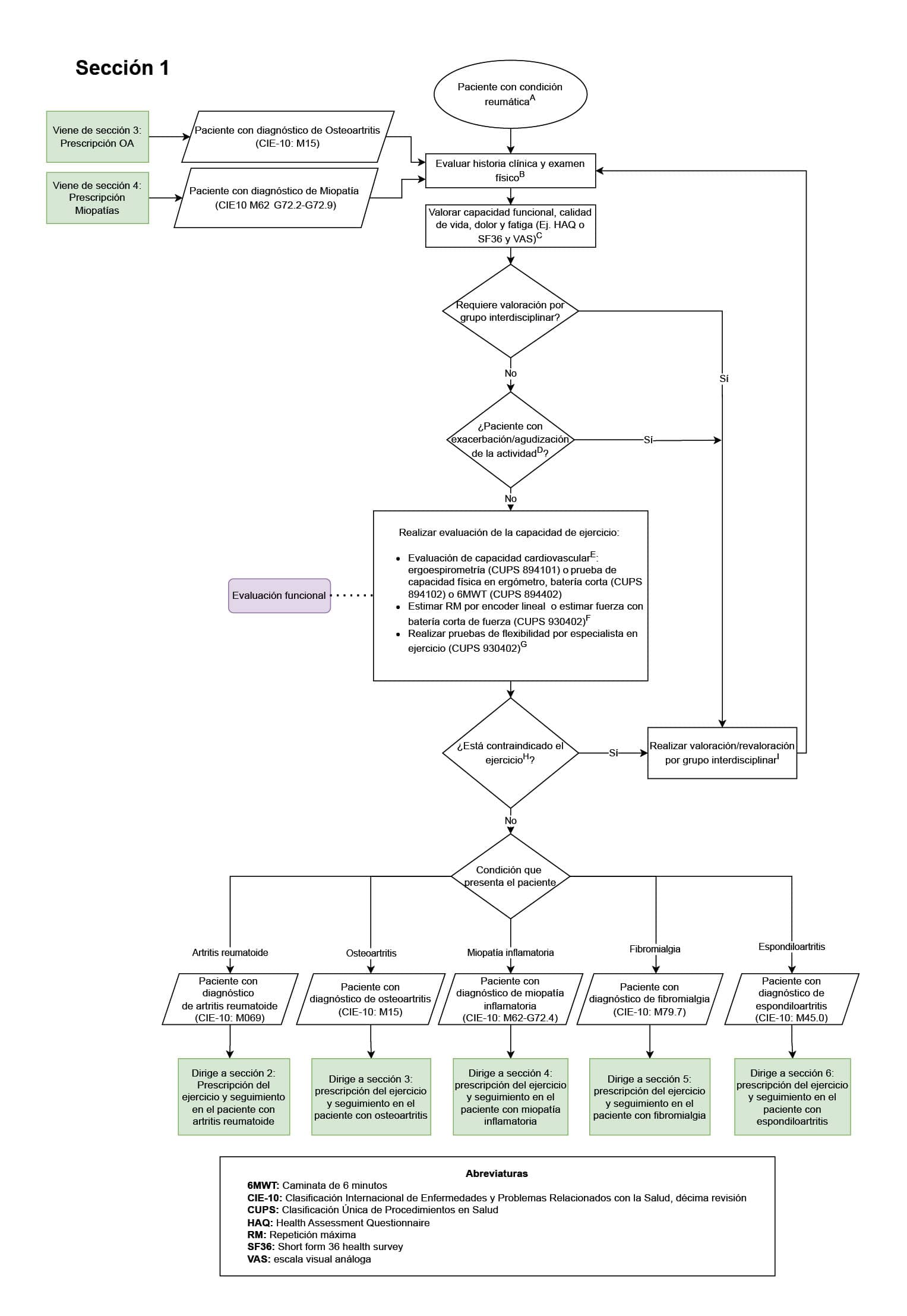
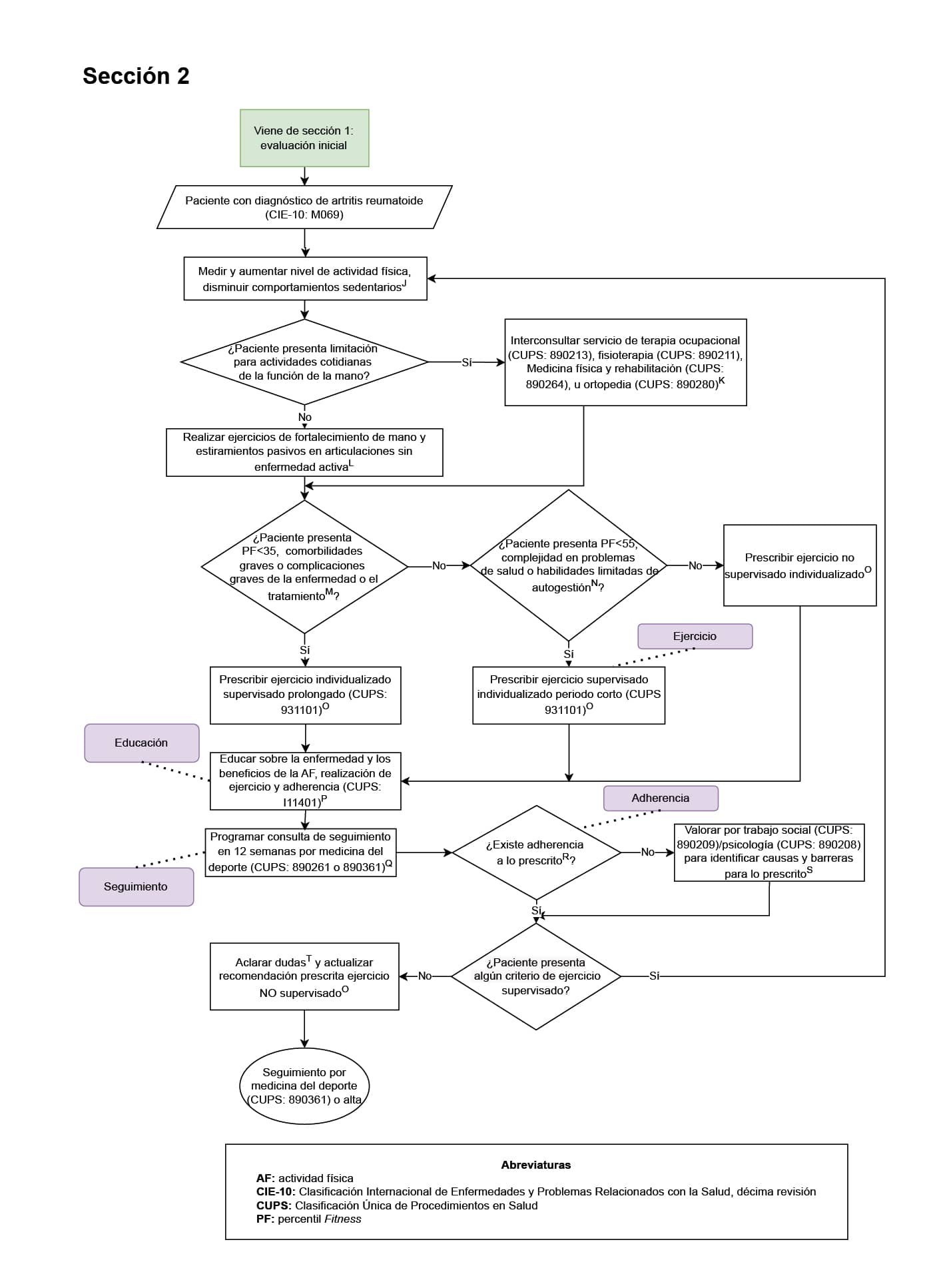
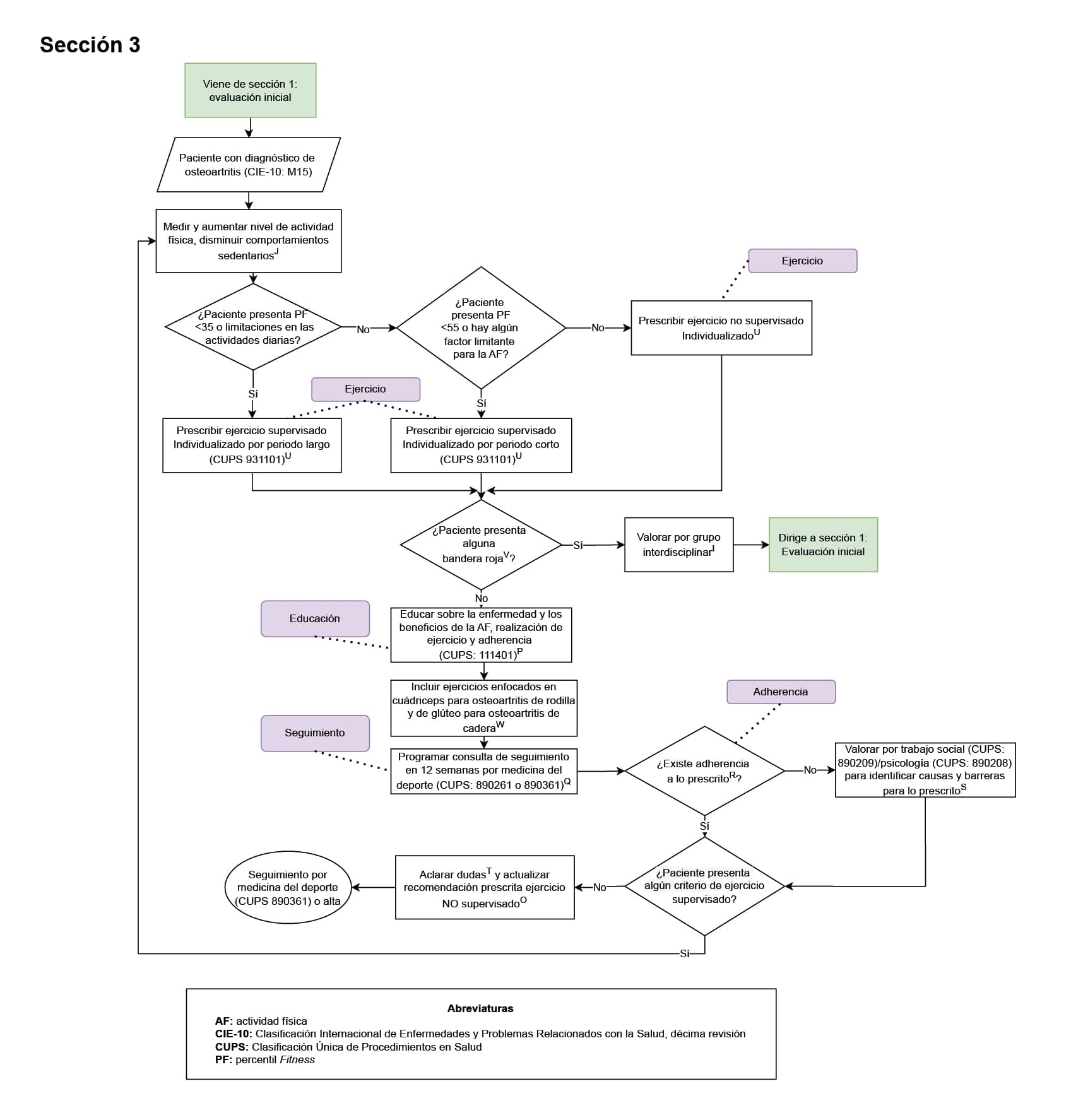
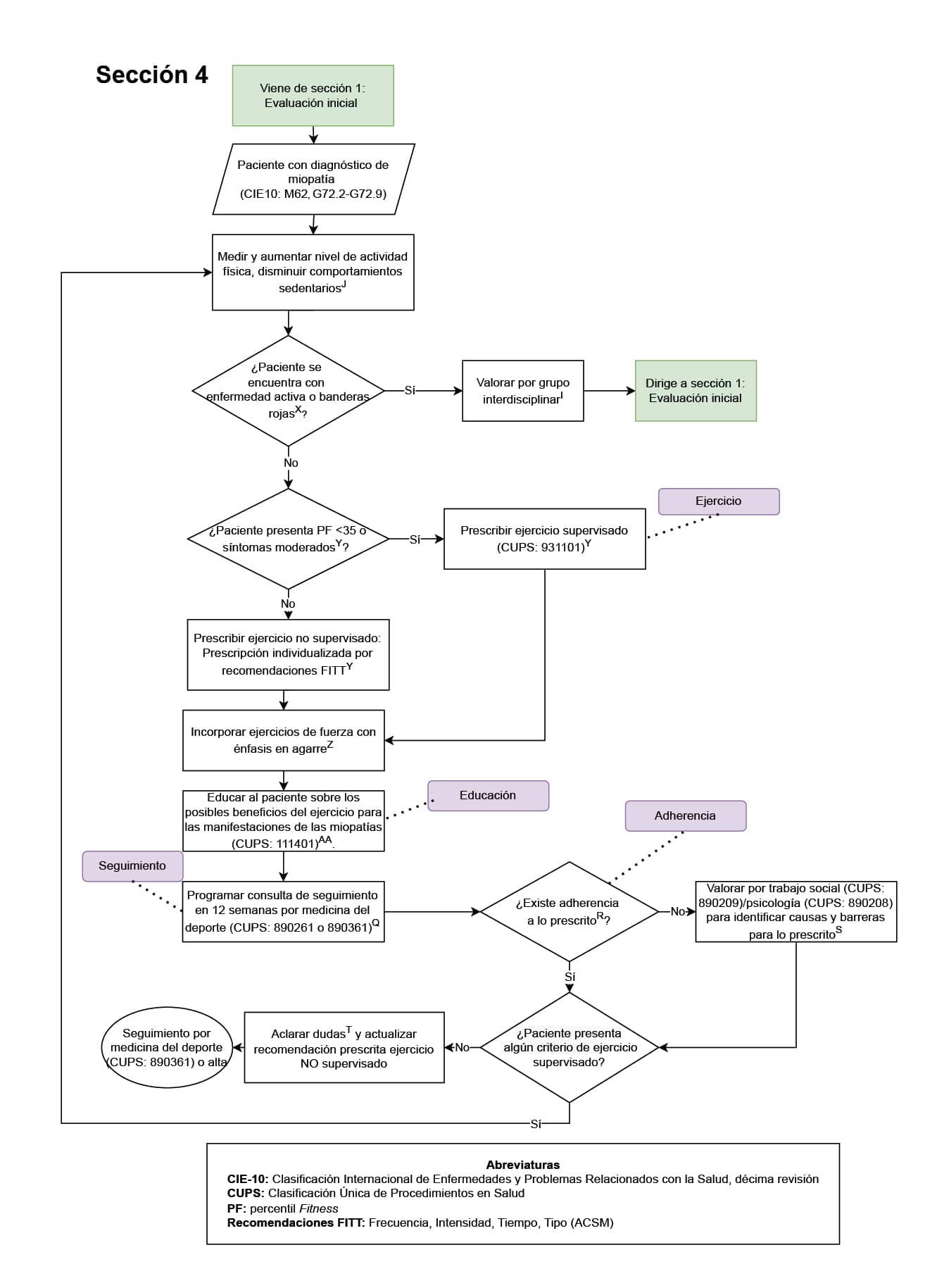
1. Todo paciente con enfermedad reumática que inicia prescripción de actividad física, debe contar con evaluación de su capacidad funcional (Sección 1 del diagrama de flujo: evaluación inicial): todo paciente con enfermedad reumática debe contar con una evaluación de su capacidad funcional, ya que se caracteriza por una disminución de la reserva fisiológica y la función de varios sistemas, lo que aumenta la vulnerabilidad a resultados adversos de salud. Adicionalmente, este paciente puede presentar múltiples comorbilidades que dificultan el adecuado abordaje y pueden producir mayor limitación funcional. En este sentido, evaluar la capacidad funcional permite una mejor gestión de estas comorbilidades, implementación de programas de rehabilitación adecuados además de identificar limitaciones específicas y a diseñar intervenciones personalizadas para mejorar la movilidad y la independencia del paciente
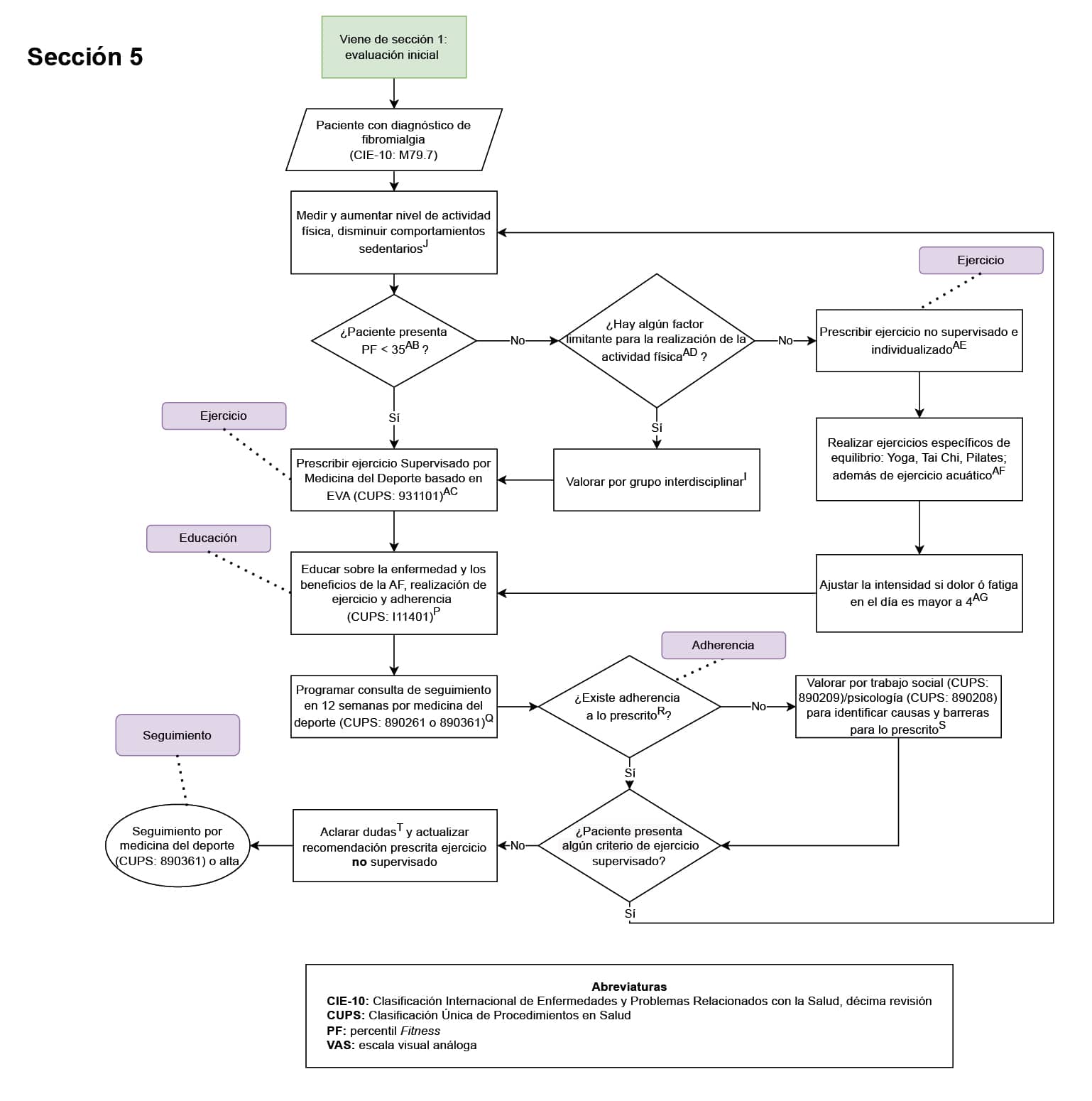
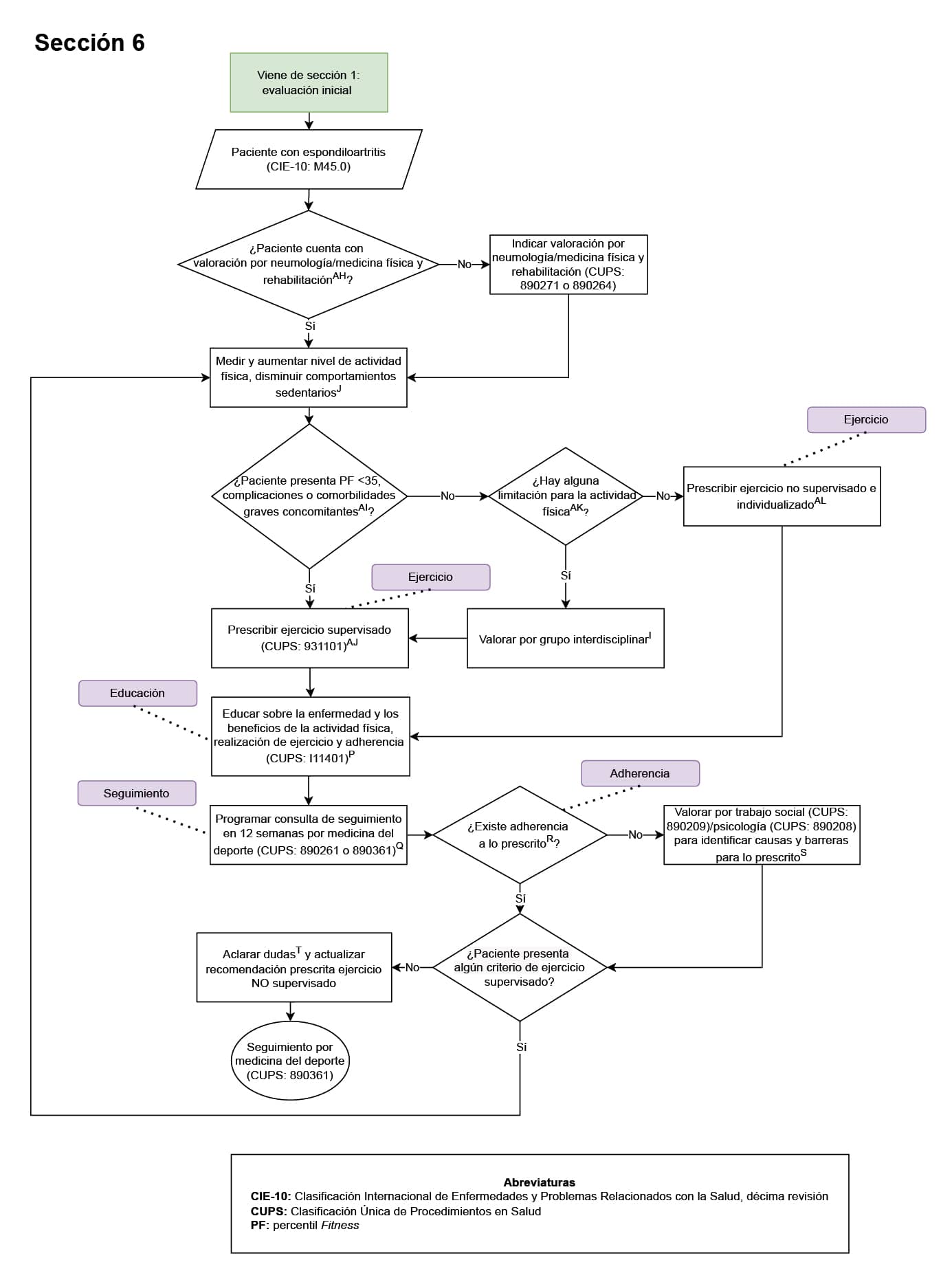
2. Evaluación de adherencia al cumplimiento de sesiones de ejercicio físico en todo paciente con enfermedad reumática en plan de ejercicio (Sección 2 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con artritis reumatoide; sección 3 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con osteoartritis; sección 4 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con miopatías; sección 5 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con fibromialgia; sección 6 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con espondiloartritis): la adherencia es un pilar clave para evaluar de manera objetiva la intervención realizada, en este caso, el ejercicio prescrito. La adherencia permite ajustar la prescripción buscando progreso del paciente, o identificar las barreras y limitaciones para la intervención y ajustar según las mismas cuando no hubo adherencia (cumplimiento <80% de las sesiones prescritas de ejercicio).
3. Registro en la historia clínica de la educación en incremento en el nivel de actividad física (sección 2 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con artritis reumatoide; sección 3 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con osteoartritis; sección 4 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con miopatías; sección 5 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con fibromialgia; sección 6 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con espondiloartritis): todo paciente con enfermedad reumática debe recibir educación, información y asesoramiento personalizados para apoyar un autocontrol eficaz y optimizar la salud y el bienestar. Se debe proporcionar información y asesoramiento sobre el trastorno y las posibles consecuencias de la condición, la importancia del ejercicio y un estilo de vida saludable (incluida la reducción del estrés y la fatiga y la forma de lograr y mantener este estilo de vida) y las opciones de tratamiento. La educación sobre la actividad física es fundamental porque puede mejorar significativamente su salud y calidad de vida, y debe ser promovida activamente por los profesionales del área de la salud.
4. Solicitud de interconsulta de seguimiento por medicina del deporte o reumatología (sección 2 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con artritis reumatoide, sección 3 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con osteoartritis, sección 4 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con miopatías, sección 5 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con fibromialgia, sección 6 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con espondiloartritis): el paciente con condición reumática que se encuentra en plan de actividad física debe contar con seguimiento por medicina del deporte; esto con la finalidad de evaluar y ajustar la prescripción de la actividad física, así como identificar alguna limitación o inconveniente relacionada a la misma; asimismo, por su condición reumática de base, el médico tratante de la misma será el especialista en reumatología, con quien debe tener seguimiento para el tratamiento integral de la sintomatología y afecciones relacionadas a su condición reumática, también debe exponer el plan de actividad física al especialista en reumatología para que este pueda sugerir cambios sobre el mismo al médico del deporte acorde al estado actual del paciente.
5. Prescripción individualizada del ejercicio (sección 2 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con artritis reumatoide, sección 3 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con osteoartritis, sección 4 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con miopatías, sección 5 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con fibromialgia, sección 6 del diagrama de flujo: prescripción del ejercicio y seguimiento en el paciente con espondiloartritis): todos paciente con enfermedad reumática debe contar con una prescripción de ejercicio individualizada ya que su capacidad física, la actividad de la enfermedad y las comorbilidades pueden variar considerablemente. Ajustar la intensidad, frecuencia y tipo de actividad a las características y limitaciones de cada individuo permite maximizar los beneficios del ejercicio y reducir los posibles riesgos
Referencias
1. Van der Heijde D, Daikh DI, Betteridge N, Burmester GR, Hassett AL, Matteson EL, et al. Common language description of the term rheumatic and musculoskeletal diseases (RMDs) for use in communication with the lay public, healthcare providers and other stakeholders endorsed by the European League Against Rheumatism (EULAR) and the American College of Rheumatology (ACR). Ann Rheum Dis. junio de 2018;77(6):829-32.
2. Murphy EP, Crean D. NR4A1-3 nuclear receptor activity and immune cell dysregulation in rheumatic diseases. Front Med. 22 de julio de 2022;9:874182.
3. Di Matteo A, Bathon JM, Emery P. Rheumatoid arthritis. Lancet Lond Engl. 25 de noviembre de 2023;402(10416):2019-33.
4. Katz JN, Arant KR, Loeser RF. Diagnosis and Treatment of Hip and Knee Osteoarthritis: A Review. JAMA. 9 de febrero de 2021;325(6):568-78.
5. Cavazzana I, Fredi M, Selmi C, Tincani A, Franceschini F. The Clinical and Histological Spectrum of Idiopathic Inflammatory Myopathies. Clin Rev Allergy Immunol. febrero de 2017;52(1):88-98.
6. Siracusa R, Paola RD, Cuzzocrea S, Impellizzeri D. Fibromyalgia: Pathogenesis, Mechanisms, Diagnosis and Treatment Options Update. Int J Mol Sci. 9 de abril de 2021;22(8):3891.
7. Mease PJ. Suspecting and Diagnosing the Patient with Spondyloarthritis and What to Expect from Therapy. Rheum Dis Clin North Am. mayo de 2022;48(2):507-21.
8. Shapira Y, Agmon-Levin N, Shoenfeld Y. Geoepidemiology of autoimmune rheumatic diseases. Nat Rev Rheumatol. agosto de 2010;6(8):468-76.
9. Germano JL, Reis-Pardal J, Tonin FS, Pontarolo R, Melchiors AC, Fernandez-Llimos F. Prevalence of rheumatoid arthritis in South America: a systematic review and meta-analysis. Cienc Saude Coletiva. 2021;26(suppl 3):5371-82.
10. Myasoedova E, Davis J, Matteson EL, Crowson CS. Is the epidemiology of rheumatoid arthritis changing? Results from a population-based incidence study, 1985-2014. Ann Rheum Dis. abril de 2020;79(4):440-4.
11. Hsieh PH, Wu O, Geue C, McIntosh E, McInnes IB, Siebert S. Economic burden of rheumatoid arthritis: a systematic review of literature in biologic era. Ann Rheum Dis. junio de 2020;79(6):771-7.
12. Abramoff B, Caldera FE. Osteoarthritis: Pathology, Diagnosis, and Treatment Options. Med Clin North Am. marzo de 2020;104(2):293-311.
3. Khoo T, Lilleker JB, Thong BYH, Leclair V, Lamb JA, Chinoy H. Epidemiology of the idiopathic inflammatory myopathies. Nat Rev Rheumatol. noviembre de 2023;19(11):695-712.
14. Cuervo FM, Santos AM, Saldarriaga EL, Angarita I, Peláez-Ballestas I, Rueda JC, et al. PREVALENCIA DE LAS ENFERMEDADES REUMÁTICAS EN COLOMBIA. Medicina (Mex). 13 de febrero de 2018;40(1):94-5.
15. Sen R, Hurley JA. Osteoarthritis. En: StatPearls [Internet] [Internet]. StatPearls Publishing; 2023 [citado 25 de noviembre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/sites/books/NBK482326/
16. American College of Sports Medicine, Liguori G, Feito Y, Fountaine CJ, Roy B, editores. ACSM’s guidelines for exercise testing and prescription. Eleventh edition. Philadelphia Baltimore New York London$PBuenod Aires Hong Kong Sydney Tokyo: Wolters Kluwer; 2022. 513 p.
17. Brouwers MC, Kerkvliet K, Spithoff K, Consortium ANS. The AGREE Reporting Checklist: a tool to improve reporting of clinical practice guidelines. BMJ. 8 de marzo de 2016;352:i1152.
18. Rheumatic Diseases - MeSH - NCBI [Internet]. [citado 22 de septiembre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/?term=rheumatic+disease
19. Peter WF, Swart NM, Meerhoff GA, Vliet Vlieland TPM. Clinical Practice Guideline for Physical Therapist Management of People With Rheumatoid Arthritis. Phys Ther. 1 de agosto de 2021;101(8):pzab127.
20. Dirección de Aseguramiento Atención Integral En Salud Con Enfoque Diferencial [Internet]. [citado 22 de noviembre de 2024]. Disponible en: https://www.saludcapital.gov.co/DASEG/Paginas/Atencion-integral-salud.aspx
21. Torres DJD. Prevención, Diagnóstico y Tratamiento de Rehabilitaciónn en el paciente adulto con Osteoartrosis de rodilla en los tres niveles de atención. [Internet]. Instituto Mexicano del Seguro Social; 2014. Disponible en: https://www.imss.gob.mx/sites/all/statics/guiasclinicas/726GER.pdf
22. Díaz E, Cajas J, Casallas A, Abella J, Morales R, Rondón F, et al. Medición de la percepción global de salud mediante diferentes escalas en pacientes con artritis reumatoide: propuesta de una escala combinada. Rev Colomb Reum. 2020;262-8.
23. Conde RM, de Almeida Pereira Pena L, do Nascimento Elias AH, Guerreiro CT, Pereira DA, da Rosa Sobreira CF, et al. Inter-rater reliability of the Rasch-modified medical research council scoring criteria for manual muscle testing in neuromuscular diseases. J Peripher Nerv Syst JPNS. marzo de 2023;28(1):119-24.
24. Aggarwal R, Charles-Schoeman C, Schessl J, Bata-Csörgő Z, Dimachkie MM, Griger Z, et al. Trial of Intravenous Immune Globulin in Dermatomyositis. N Engl J Med. 5 de octubre de 2022;387(14):1264-78.
25. Esteve Vives JJ, Batlle Gualda E. Evaluación de pacientes con fibromialgia. Estudio comparativo de 4 versiones españolas del Fibromyalgia Impact Questionnaire (FIQ). Reumatol Clínica Engl Ed. 2006;2(6):283-8.
26. Disease Progression - MeSH - NCBI [Internet]. [citado 6 de octubre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/?term=disease+exacerbation
27. Chaix E, Lauper K. [Rheumatoid arthritis flares]. Rev Med Suisse. 15 de marzo de 2023;19(818):517-20.
28. Luppi F, Sebastiani M, Salvarani C, Bendstrup E, Manfredi A. Acute exacerbation of interstitial lung disease associated with rheumatic disease. Nat Rev Rheumatol. febrero de 2022;18(2):85-96.
29. Gomez-Arguelles J, Moreno-Zazo M, Maestu C. Characterizing fibromyalgia flares: a prospective observational study. Rheumatology. 31 de agosto de 2022;60(4):242-6.
30. Parry E, Ogollah R, Peat G. ‘Acute flare-ups’ in patients with, or at high risk of, knee osteoarthritis: a daily diary study with case-crossover analysis. Osteoarthritis Cartilage. agosto de 2019;27(8):1124-8.
31. Aouad K, Gossec L. Defining and managing flares in axial spondyloarthritis. Curr Opin Rheumatol. 1 de julio de 2022;34(4):195-202.
32. Abuzinadah AR, Alanazy MH, Butt NS, Barohn RJ, Dimachkie MM. Exacerbation Rate in Generalized Myasthenia Gravis and Its Predictors. Eur Neurol. 2021;84(1):43-8.
33. Rausch Osthoff AK, Niedermann K, Braun J, Adams J, Brodin N, Dagfinrud H, et al. 2018 EULAR recommendations for physical activity in people with inflammatory arthritis and osteoarthritis. Ann Rheum Dis. septiembre de 2018;77(9):1251-60.
34. KNGF Guideline for Physical Therapy in patients with Osteoarthritis of the hip and knee | Guidelines International Network (GIN) [Internet]. [citado 23 de septiembre de 2024]. Disponible en: https://guidelines.ebmportal.com/kngf-guideline-physical-therapy-patients-osteoarthritis-hip-and-knee
35. Fletcher GF, Ades PA, Kligfield P, Arena R, Balady GJ, Bittner VA, et al. Exercise standards for testing and training: a scientific statement from the American Heart Association. Circulation. 20 de agosto de 2013;128(8):873-934.
36. Ndosi M, Ferguson R, Backhouse MR, Bearne L, Ainsworth P, Roach A, et al. National variation in the composition of rheumatology multidisciplinary teams: a cross-sectional study. Rheumatol Int. 2017;37(9):1453-9.
37. Rizzello F, Olivieri I, Armuzzi A, Ayala F, Bettoli V, Bianchi L, et al. Multidisciplinary Management of Spondyloarthritis-Related Immune-Mediated Inflammatory Disease. Adv Ther. 2018;35(4):545-62.
38. Maldonado Acosta LM, Peralta JJ, Díaz Tribaldos DC, Martinez DC, Calla D, Povea Combariza CE. Estándar Clínico Basado en la Evidencia: Diagnóstico, tratamiento y seguimiento del paciente con obesidad y pérdida masiva de peso en el Hospital Universitario Nacional de Colombia [Internet]. 1.a ed. Vol. 1. Bogotá, Colombia; 2022 [citado 20 de noviembre de 2024]. Disponible en: https://www.hun.edu.co/sites/default/files/2022-09/ECBE_Obesidad.pdf
39. Fedorchenko Y, Zimba O, Yatsyshyn R, Doskaliuk B, Zaiats L, Fedorchenko M. The interplay between rheumatic diseases and pulmonary health. Rheumatol Int. julio de 2024;44(7):1179-84.
40. Gwinnutt JM, Wieczorek M, Balanescu A, Bischoff-Ferrari HA, Boonen A, Cavalli G, et al. 2021 EULAR recommendations regarding lifestyle behaviours and work participation to prevent progression of rheumatic and musculoskeletal diseases. Ann Rheum Dis. enero de 2023;82(1):48-56.
41. Llavero-Valero M, Escalada San Martín J, Martínez-González MA, Alvarez-Mon MA, Alvarez-Alvarez I, Martínez-González J, et al. Promoting exercise, reducing sedentarism or both for diabetes prevention: The «Seguimiento Universidad De Navarra» (SUN) cohort. Nutr Metab Cardiovasc Dis NMCD. 8 de febrero de 2021;31(2):411-9.
42. Overview | Rheumatoid arthritis in adults: management | Guidance | NICE [Internet]. NICE; 2018 [citado 24 de septiembre de 2024]. Disponible en: https://www.nice.org.uk/guidance/ng100
43. Asmah M, Chong Chin E, Chong Hwee C, Chu Ai R, Habibah MY, Hazlyna B. Management of Rheumatoid Arhritis [Internet]. Putrajaya, Malaysia: Medical Development Division, Ministry of Health Malaysia; 2019 [citado 24 de septiembre de 2024]. 76 p. Disponible en: https://www.moh.gov.my/moh/resources/Penerbitan/CPG/Rheumatology/CPG_Rheumatoid_Arthritis-17052021.pdf
44. Oldfield V, Felson DT. Exercise therapy and orthotic devices in rheumatoid arthritis: evidence-based review. Curr Opin Rheumatol. mayo de 2008;20(3):353.
45. Nogas AO. ASSESSMENT OF HAND FUNCTION IN PATIENTS WITH RHEUMATOID ARTHRITIS AS A RESULT OF PHYSICAL THERAPY. Art Med. 25 de julio de 2023;98-103.
46. Kononenko N, Chikitkina V. Basic Methods of Physical Rehabilitation of Patients with Rheumatoid Arthritis. Ukraïnsʹkij Ž Med Bìol Ta Sportu [Internet]. 2022 [citado 22 de noviembre de 2024]; Disponible en: https://consensus.app/papers/methods-physical-rehabilitation-patients-rheumatoid-kononenko/3d2a0c12c81f5d178224442eef41f4d8/
47. Hotta Y, Nasu Y, Nishida K, Matsuhashi M, Watanabe M, Nakahara R, et al. FRI0523 THE RECENT TREND OF ORTHOPAEDIC SURGERIES FOR RHEUMATOID ARTHRITIS. AN ANALYSIS OF 1569 CASES FROM 2004 TO 2019. Ann Rheum Dis [Internet]. 2020 [citado 22 de noviembre de 2024]; Disponible en: https://consensus.app/papers/fri0523-recent-trend-orthopaedic-surgeries-rheumatoid-hotta/2c0d2e466989558f8b31842c0907eede/
48. Ekblom-Bak E, Ekblom B, Söderling J, Börjesson M, Blom V, Kallings LV, et al. Sex- and age-specific associations between cardiorespiratory fitness, CVD morbidity and all-cause mortality in 266.109 adults. Prev Med. 1 de octubre de 2019;127:105799.
49. Katchamart W, Narongroeknawin P, Chevaisrakul P, Dechanuwong P, Mahakkanukrauh A, Kasitanon N, et al. Evidence‐based recommendations for the diagnosis and management of rheumatoid arthritis for non‐rheumatologists: Integrating systematic literature research and expert opinion of the Thai Rheumatism Association. Int J Rheum Dis. septiembre de 2017;20(9):1142-65.
50. Giovacchini CX, Mathews AM, Lawlor BR, MacIntyre NR. Titrating Oxygen Requirements During Exercise: Evaluation of a Standardized Single Walk Test Protocol. Chest. abril de 2018;153(4):922-8.
51. Osteoarthritis in over 16s: diagnosis and management. United Kingdom: NICE; 2022.
52. McQuillan TJ, Kenney D, Crisco JJ, Weiss AP, Ladd AL. Weaker Functional Pinch Strength Is Associated With Early Thumb Carpometacarpal Osteoarthritis. Clin Orthop. febrero de 2016;474(2):557-61.
53. Hunter D, Bennell K. Guideline for the management of knee and hip osteoarthritis [Internet]. 2.a ed. East Melbourne; 2018 [citado 23 de septiembre de 2024]. Disponible en: https://www.racgp.org.au/clinical-resources/clinical-guidelines/guidelines-by-topic/view-all-guidelines-by-topic/musculoskeletal-health/knee-and-hip-osteoporosis
54. Lawson Mahowald M. The benefits and limitations of a physical training program in patients with inflammatory myositis. Curr Rheumatol Rep. agosto de 2001;3(4):317-24.
55. de Oliveira DS, Bruna Pires Borges I, Kazue Nagahashi Marie S, Marcondes Lerario A, Oba-Shinjo SM, Katsuyuki Shinjo S. Exercise training attenuates skeletal muscle fat infiltration and improves insulin pathway of patients with immune-mediated necrotizing myopathies and dermatomyositis. Arch Rheumatol. junio de 2023;38(2):189-99.
56. Otega MTM. Tratamiento de la fibromialgia [Internet]. Instituto Mexicano del Seguro Social; 2018. Disponible en: http://imss.gob.mx/profesionales-salud/gpc
57. Bailey DL, Holden MA, Foster NE, Quicke JG, Haywood KL, Bishop A. Defining adherence to therapeutic exercise for musculoskeletal pain: a systematic review. Br J Sports Med. marzo de 2020;54(6):326-31.
58. Adepoju OE, Chae M, Liaw W, Angelocci T, Millard P, Matuk-Villazon O. Transition to telemedicine and its impact on missed appointments in community-based clinics. Ann Med. diciembre de 2022;54(1):98-107.
59. Ghannam K, Martinez-Gamboa L, Spengler L, Krause S, Smiljanovic B, Bonin M, et al. Upregulation of immunoproteasome subunits in myositis indicates active inflammation with involvement of antigen presenting cells, CD8 T-cells and IFNΓ. PloS One. 2014;9(8):e104048.
60. Milone M. Diagnosis and Management of Immune-Mediated Myopathies. Mayo Clin Proc. mayo de 2017;92(5):826-37.
61. Izuka S, Umezawa N, Komai T, Sugimori Y, Kimura N, Mizoguchi F, et al. Muscle Tissue Transcriptome of Idiopathic Inflammatory Myopathy Reflects the Muscle Damage Process by Monocytes and Presence of Skin Lesions. Arthritis Rheumatol [Internet]. [citado 20 de noviembre de 2024];n/a(n/a). Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1002/art.42972
62. Fornaro M, Girolamo F, Cavagna L, Franceschini F, Giannini M, Amati A, et al. Severe muscle damage with myofiber necrosis and macrophage infiltrates characterize anti-Mi2 positive dermatomyositis. Rheumatol Oxf Engl. 18 de junio de 2021;60(6):2916-26.
63. Zeng R, Schmidt J. Impact and Management of Dysphagia in Inflammatory Myopathies. Curr Rheumatol Rep. 28 de agosto de 2020;22(10):74.
64. De Souza FHC, De Araújo DB, Vilela VS, Bezerra MC, Simões RS, Bernardo WM, et al. Guidelines of the Brazilian Society of Rheumatology for the treatment of systemic autoimmune myopathies. Adv Rheumatol. diciembre de 2019;59(1):6.
65. Hussain Y, Miller S. Other Myopathies. Neurol Clin. 1 de agosto de 2020;38(3):619-35.
66. de Souza JM, de Oliveira DS, Perin LA, Misse RG, Dos Santos AM, Gualano B, et al. Feasibility, safety and efficacy of exercise training in immune-mediated necrotising myopathies: a quasi-experimental prospective study. Clin Exp Rheumatol. 2019;37(2):235-41.
67. Oldroyd AGS, Lilleker JB, Amin T, Aragon O, Bechman K, Cuthbert V, et al. British Society for Rheumatology guideline on management of paediatric, adolescent and adult patients with idiopathic inflammatory myopathy. Rheumatology. 5 de mayo de 2022;61(5):1760-8.
68. Baschung Pfister P, de Bruin ED, Tobler-Ammann BC, Maurer B, Knols RH. The relevance of applying exercise training principles when designing therapeutic interventions for patients with inflammatory myopathies: a systematic review. Rheumatol Int. octubre de 2015;35(10):1641-54.
69. Busch AJ, Barber KAR, Overend TJ, Peloso PMJ, Schachter CL. Ejercicio para el tratamiento del síndrome de fibromialgia - Busch, AJ - 2007 | Cochrane Library. [citado 21 de noviembre de 2024]; Disponible en: https://www.cochranelibrary.com/es/cdsr/doi/10.1002/14651858.CD003786.pub2/full/es
70. Sañudo B, Galiano D, Carrasco L, de Hoyo M. Evidencias para la prescripción de ejercicio físico en pacientes con fibromialgia. Rev Andal Med Deporte. 1 de octubre de 2010;3(4):159-69.
71. Vancampfort D, McGrath RL, Hemmings L, Gillis V, Bernar K, Van Damme T. Physical activity correlates in people with fibromyalgia: a systematic review. Disabil Rehabil. 4 de diciembre de 2023;45(25):4165-74.
72. The Relationship between Daily Physical Activity, Psychological Factors, and Vegetative Symptoms in Women with Fibromyalgia: A Cross-Sectional Observational Study [Internet]. [citado 25 de septiembre de 2024]. Disponible en: https://www.mdpi.com/1660-4601/19/18/11610
73. Levels of sedentary behaviour in people with fibromyalgia: a systematic review and meta-analysis: Disability and Rehabilitation: Vol 46 , No 10 - Get Access [Internet]. [citado 25 de septiembre de 2024]. Disponible en: https://www.tandfonline.com/doi/full/10.1080/09638288.2023.2214379
74. Kavanagh HS, Aksentijević J, Grubišić F, Grazio S, Palčić MG. Thoracic manifestations and respiratory function alterations in axial spondyloarthritis and newest possibilities of ultrasound to detect changes in diaphragm—a narrative review. J Thorac Dis [Internet]. 31 de mayo de 2024 [citado 21 de noviembre de 2024];16(5). Disponible en: https://jtd.amegroups.org/article/view/86214
75. Kiltz U, Ahomaa EP, van Weely SFE, Kiefer D, Bühring B, Baraliakos X, et al. Clinically Relevant Deficits in Performance Tests in Patients With Axial Spondyloarthritis. J Rheumatol. marzo de 2023;50(3):351-8.
76. Liang H, Xu L, Tian X, Wang S, Liu X, Dai Y, et al. The comparative efficacy of supervised- versus home-based exercise programs in patients with ankylosing spondylitis. Medicine (Baltimore). 21 de febrero de 2020;99(8):e19229.
77. Masi AT. Might axial myofascial properties and biomechanical mechanisms be relevant to ankylosing spondylitis and axial spondyloarthritis? Arthritis Res Ther. 2014;16(2):107.
78. Czuczman GJ, Mandell JC, Wessell DE, Lenchik L, Ahlawat S, Baker JC, et al. ACR Appropriateness Criteria® Inflammatory Back Pain: Known or Suspected Axial Spondyloarthritis: 2021 Update. J Am Coll Radiol. 1 de noviembre de 2021;18(11):S340-60.
79. Van Genderen S, Boonen A, Van Der Heijde D, Heuft L, Luime J, Spoorenberg A, et al. Accelerometer Quantification of Physical Activity and Activity Patterns in Patients with Ankylosing Spondylitis and Population Controls. J Rheumatol. diciembre de 2015;42(12):2369-75.
80. Braun J, Baraliakos X, Kiltz U. Treat-to-target in axial spondyloarthritis — what about physical function and activity? Nat Rev Rheumatol. septiembre de 2021;17(9):565-76.
81. Zhang M, Liang Z, Tian L, Han Y, Jiang X, Li Y, et al. Effects of Exercise Therapy in Axial Spondyloarthritis: A Systematic Review, Meta-analysis, and Meta-regression of Randomized Trials. Arch Phys Med Rehabil [Internet]. 26 de junio de 2024 [citado 25 de septiembre de 2024]; Disponible en: https://www.sciencedirect.com/science/article/pii/S0003999324010657
82. Andrews JS, Trupin L, Yelin EH, Hough CL, Covinsky KE, Katz PP. Frailty and reduced physical function go hand in hand in adults with rheumatoid arthritis: a US observational cohort study. Clin Rheumatol. mayo de 2017;36(5):1031-9.
83. Nagafusa T, Mizushima T, Suzuki M, Yamauchi K. Comprehensive relationship between disease activity indices, mTSS, and mHAQ and physical function evaluation and QOL in females with rheumatoid arthritis. Sci Rep. 11 de diciembre de 2023;13(1):21905.
84. Espinosa G, Peñaloza J, Perez C, Landeros C, Prieto L, Garcia J, et al. Prevención, Diagnóstico y Tratamiento de Rehabilitación en el paciente adulto con OSTEOARTROSIS DE RODILLA en los tres niveles de atención. 25 de septiembre de 2014;74.
85. Moseng T, Vliet Vlieland TPM, Battista S, Beckwée D, Boyadzhieva V, Conaghan PG, et al. EULAR recommendations for the non-pharmacological core management of hip and knee osteoarthritis: 2023 update. Ann Rheum Dis. junio de 2024;83(6):730-40.
86. Ilott I, Rick J, Patterson M, Turgoose C, Lacey A. What is protocol-based care? A concept analysis. J Nurs Manag. 2006;14(7):544-52.
87. Gulwani S. Programming by Examples: Applications, Algorithms, and Ambiguity Resolution. Redmond, WA; 2016.
88. Arthritis, Rheumatoid - MeSH - NCBI [Internet]. [citado 23 de septiembre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/?term=arthritis%2C+rheumatoid
89. Sports - MeSH - NCBI [Internet]. [citado 3 de octubre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/68013177
90. Jun GT, Ward J, Morris Z, Clarkson J. Health care process modelling: which method when? Int J Qual Health Care. 1 de junio de 2009;21(3):214-24.
91. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 29 de marzo de 2021;372:n71.
92. Resistance Training - MeSH - NCBI [Internet]. [citado 3 de octubre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/68055070
93. Endurance Training - MeSH - NCBI [Internet]. [citado 3 de octubre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/2027863
94. González-Badillo JJ, Sánchez-Medina L. Movement velocity as a measure of loading intensity in resistance training. Int J Sports Med. mayo de 2010;31(5):347-52.
95. Hollmann W, Prinz JP. Ergospirometry and its history. Sports Med Auckl NZ. febrero de 1997;23(2):93-105.
96. Spondylarthropathies - MeSH - NCBI [Internet]. [citado 23 de septiembre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/68025242
97. Fatigue - MeSH - NCBI [Internet]. [citado 3 de octubre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/68005221
98. Franklin BA, Brinks J, Berra K, Lavie CJ, Gordon NF, Sperling LS. Using Metabolic Equivalents in Clinical Practice. Am J Cardiol. 1 de febrero de 2018;121(3):382-7.
99. Osteoarthritis - MeSH - NCBI [Internet]. [citado 23 de septiembre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/68010003
100. Telemedicine - MeSH - NCBI [Internet]. [citado 20 de noviembre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/?term=telemedicine
101. Telerehabilitation - MeSH - NCBI [Internet]. [citado 20 de noviembre de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/?term=Telerehabilitation
102. Carrillo de Albornoz S, Sia KL, Harris A. The effectiveness of teleconsultations in primary care: systematic review. Fam Pract. 1 de febrero de 2022;39(1):168-82.
103. Jaatinen PT, Forsström J, Loula P. Teleconsultations: who uses them and how? J Telemed Telecare. 1 de diciembre de 2002;8(6):319-24.
104. Farias FAC de, Dagostini CM, Bicca Y de A, Falavigna VF, Falavigna A. Remote Patient Monitoring: A Systematic Review. Telemed E-Health. mayo de 2020;26(5):576-83.