ECBE
Prevención, diagnóstico y tratamiento del paciente con lesiones por presión asociadas al cuidado de la salud atendidos en el Hospital Universitario Nacional de Colombia
Las lesiones por presión (LPP) son actualmente uno de los problemas más comunes a los que se enfrentan las instituciones de salud a nivel mundial en los entornos hospitalarios y no hospitalarios. Una lesión por presión se refiere a un daño localizado en la piel y/o tejido blando subyacente, la compresión de la piel en diferentes partes del cuerpo contra una cama, silla u otros objetos duros, es la causa de este tipo de lesiones. La presión que se ejerce sobre el tejido disminuye el suministro de oxígeno en sangre a la piel, generando un adelgazamiento de la epidermis, reduciendo la grasa subcutánea y perdiendo la elasticidad del colágeno.
Pese a los avances tecnológicos y las medidas preventivas que se han incursionado en el mercado de los dispositivos médicos, las lesiones por presión siguen siendo una gran preocupación en todo el mundo. Los resultados de un estudio de 2020, en donde se midió la prevalencia de las LPP en el período 2008-2018 en múltiples países del mundo, encontró la prevalencia de las lesiones por presión fue del 12,8 % en todo el mundo, el 14,5 % en Europa, el 13,6 % en América del Norte, el 12,7 % en América del Sur, el 3 % en Asia y el 12,6 % en Oriente Medio Este, y el 9% en Australia.
Las lesiones por presión conllevan a múltiples efectos adversos en los pacientes, sus familias, los proveedores de servicios, los sistemas de salud y la sociedad. La principal demanda de los pacientes que experimentan una lesión por presión es el dolor causado por estas dado que causa sufrimiento al paciente y reduce su calidad de vida. Adicionalmente, este tipo de lesiones, pueden prolongar la estancia del paciente y aumentar la carga de trabajo de los profesionales de la salud, además de provocar infecciones adquiridas en el hospital y alterar el proceso de curación.
Así mismo las estancias hospitalarias prolongadas y las infecciones intrahospitalarias, aumentan las tasas de mortalidad: aproximadamente 60.000 pacientes en todo el mundo mueren como resultado de lesiones por presión cada año.
Las heridas causadas por las lesiones por presión son la tercera afección más cara después del cáncer y las enfermedades cardiovasculares y representan aproximadamente el 4% del presupuesto anual de atención sanitaria en Europa, adicionalmente un estudio de 2018 realizado en Estados Unidos. mostró que el costo de los pacientes con lesiones por presión era un 22,5% más alto que el de otros pacientes.
Alcance
Este Estándar Clínico Basado en la Evidencia (ECBE) busca, con base en la mejor evidencia disponible, elaborar un diagrama de flujo para establecer la prevención, diagnóstico y tratamiento de pacientes adultos con lesiones de piel asociadas al cuidado, que son atendidos en consulta externa, salas de cirugía, hospitalización y unidad de cuidado intensivo (UCI) del Hospital Universitario Nacional de Colombia (HUN).
Las recomendaciones contenidas aquí están dirigidas a diferentes profesionales de la salud (médicos generales, cirugía, cirugía plástica, seguridad del paciente, clinica de heridas, patologia, salas de cirugia, auditoria, cuidado intensivo, farmacia, fisioterapia, psicologia, neurologia, cirugia vascular, , enfermeros, rehabilitación física y respiratoria, nutricionistas), así como, a otros técnicos o auxiliares involucrados en la atención de pacientes adultos con lesiones en piel asociadas al cuidado. Este ECBE además deberá ser usado por docentes como por estudiantes de ciencias de la salud (pregrado y posgrado) de la Universidad Nacional de Colombia, que se encuentren realizando sus prácticas clínicas en el HUN, así como también, por personal asistencial y administrativo de la institución, responsable de tomar decisiones relativas al abordaje integral de estos pacientes, con el fin de facilitar el proceso de implementación del ECBE en el hospital.
Este documento no incluye recomendaciones para gestantes o población pediátrica.
Líderes clínicas
Mónica Viviana Bernal Niño
Médica cirujana, especialista en cirugía plástica. Se desempeña como cirujana plástica en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia y como cirujana plástica en la Cruz Roja Colombiana.
Yanira Astrid Rodríguez Holguín
Enfermera, especialista en docencia universitaria, magíster en cuidado materno perinatal, doctora en bioética. Se desempeña como profesora asociada al Departamento de Enfermería de la Facultad de Enfermería en la Universidad Nacional de Colombia y como Directora de Enfermería en el Hospital Universitario Nacional de Colombia.
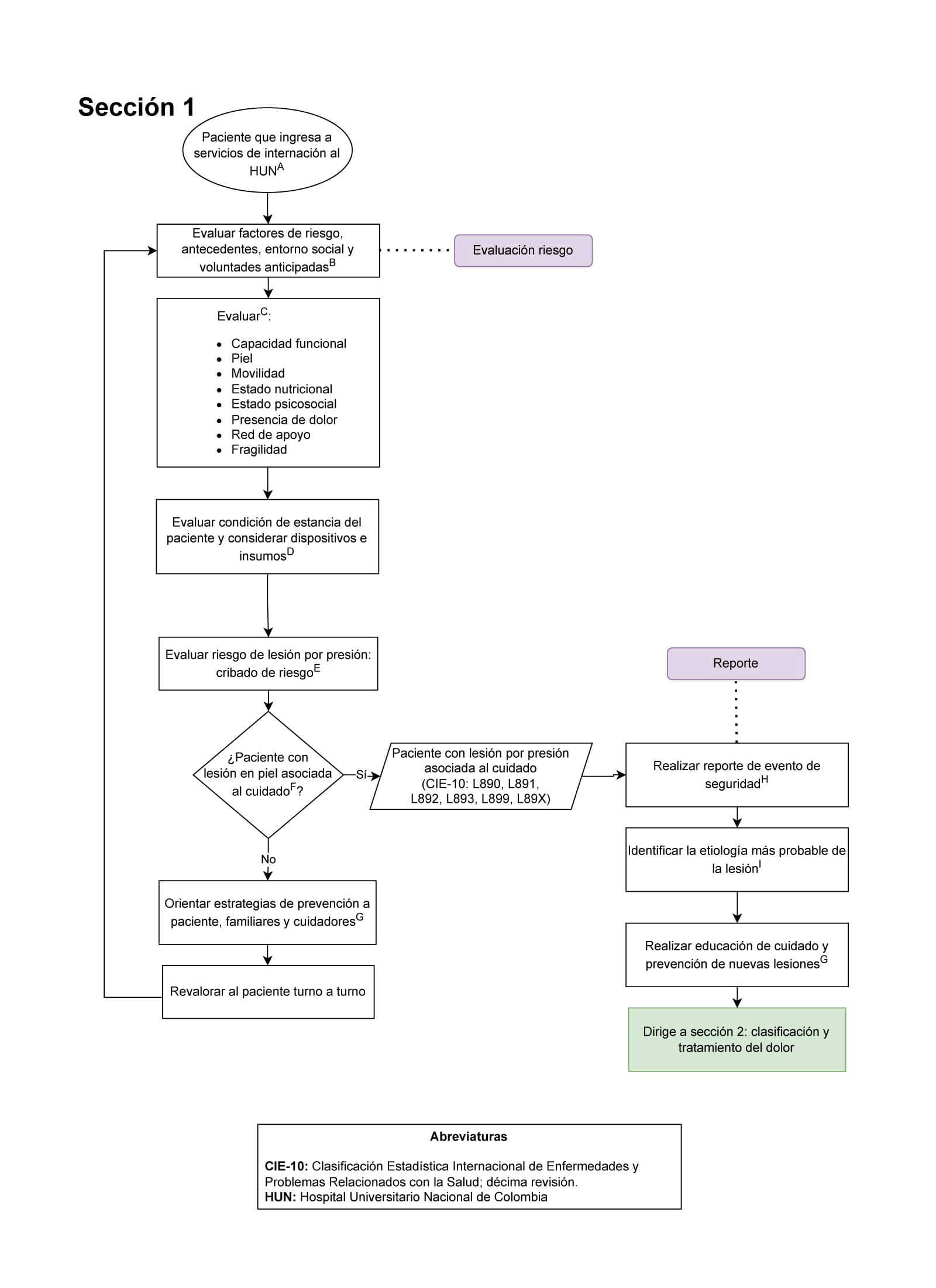
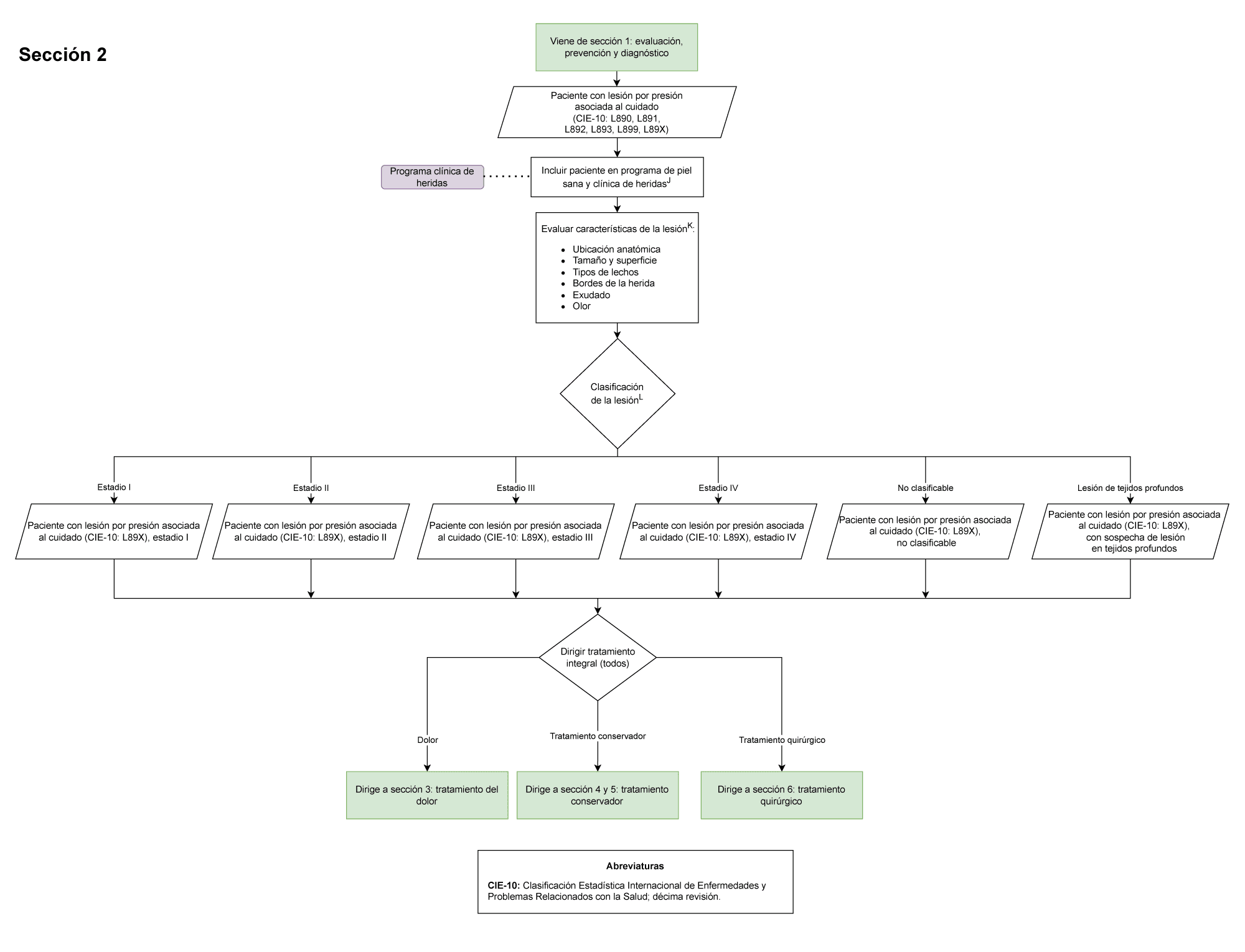
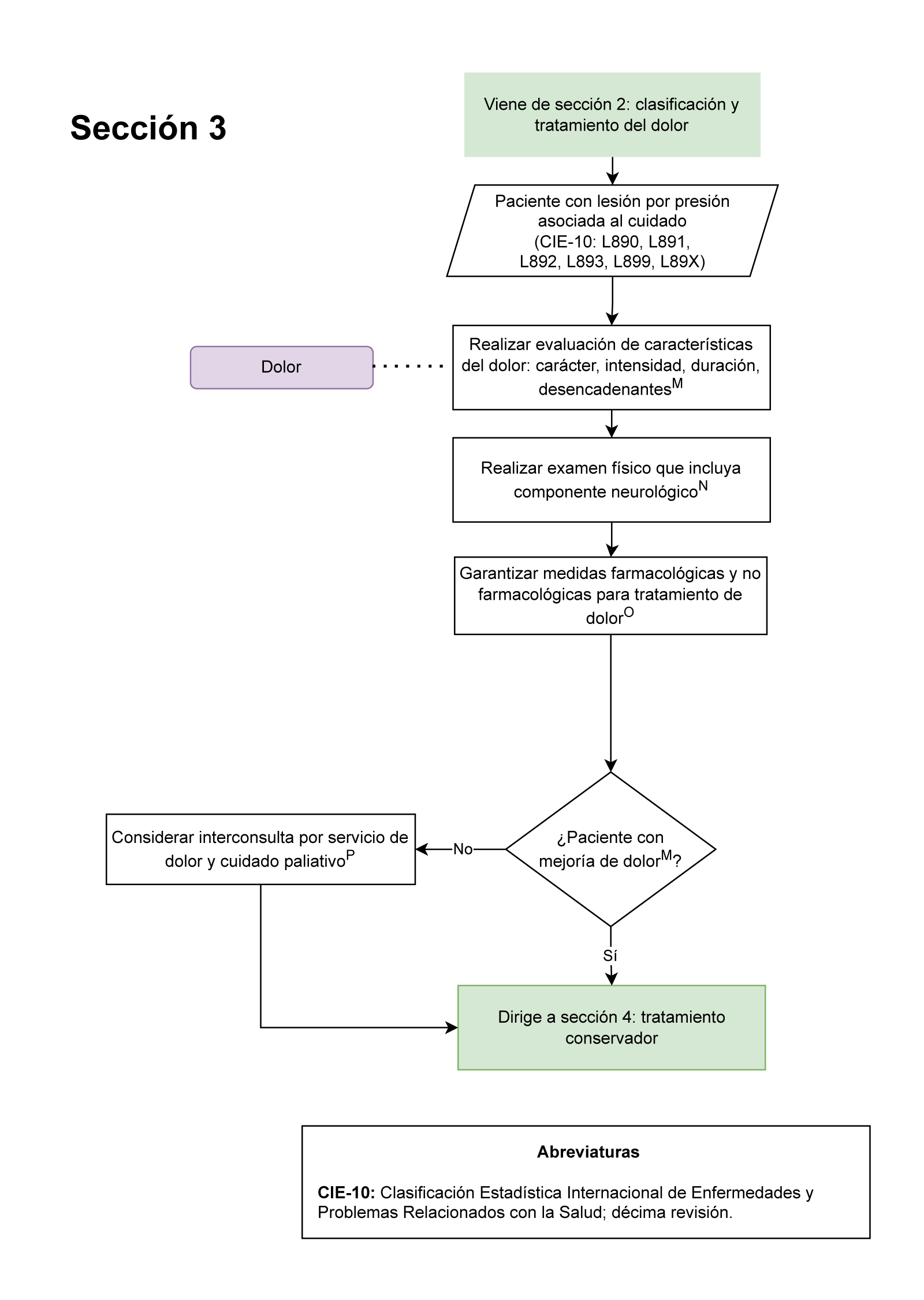
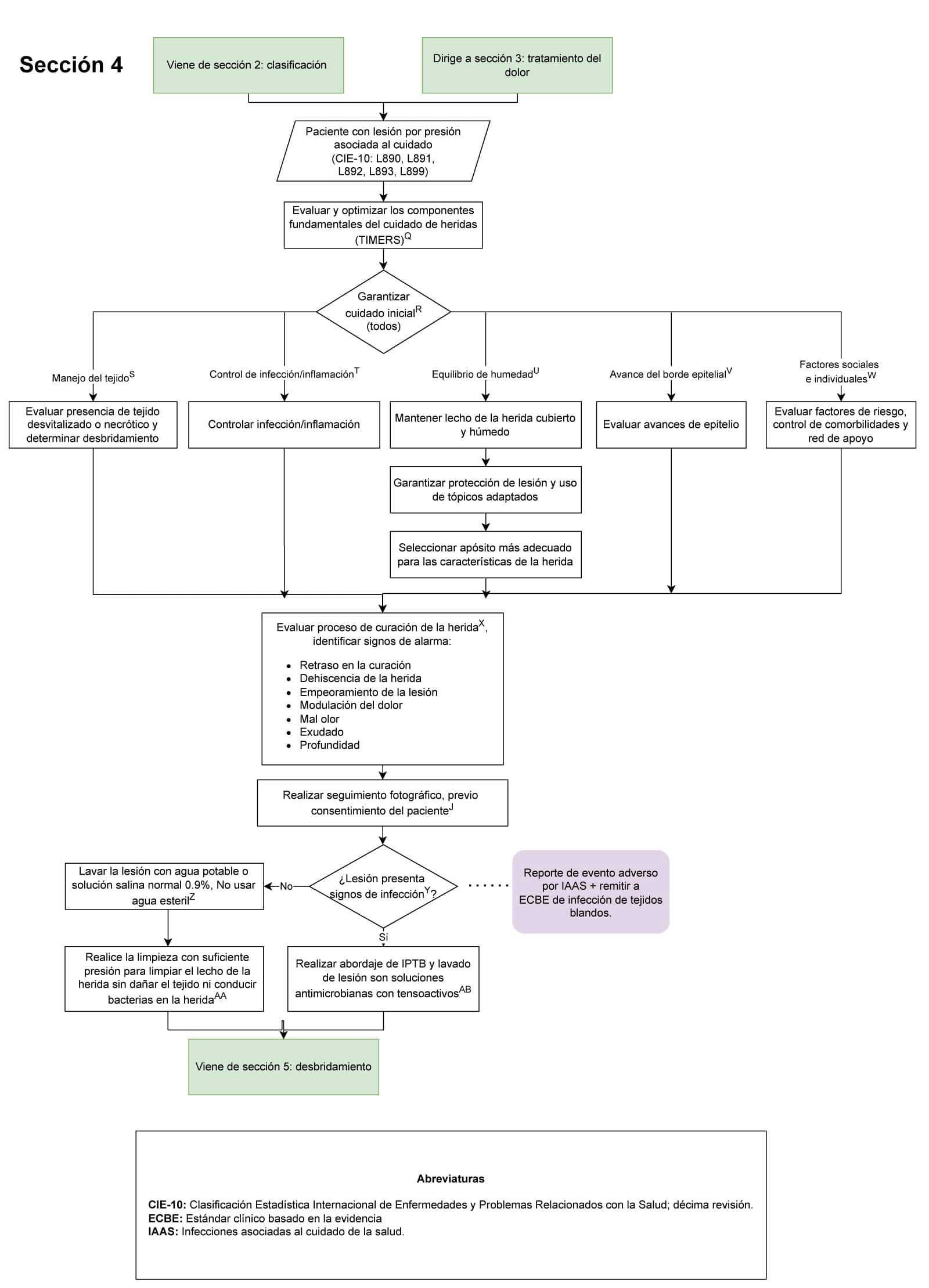
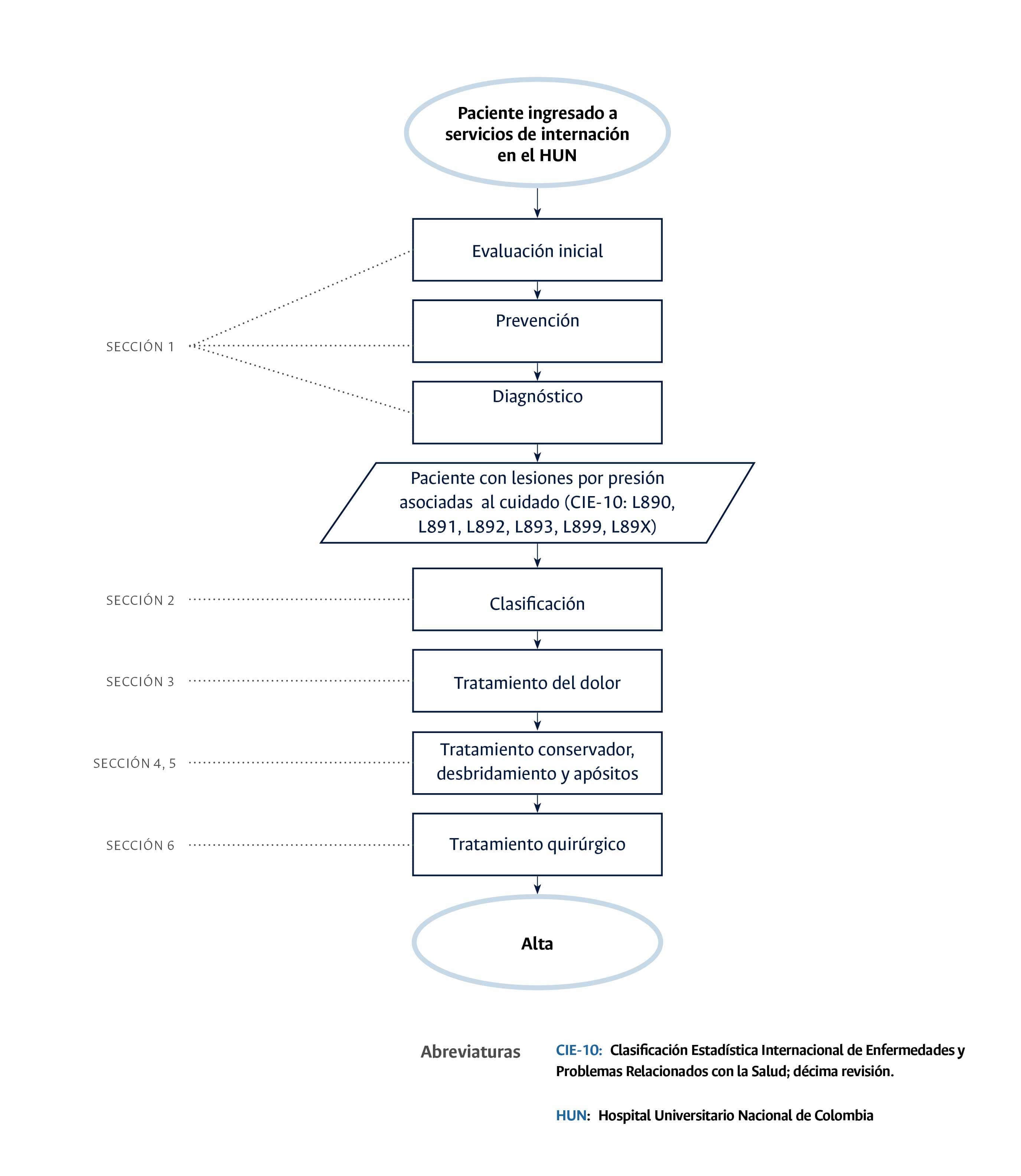
Diagrama de flujo para la prevención, diagnóstico y tratamiento del paciente con lesiones por presión asociadas al cuidado de la salud
Autores
Mónica Viviana Bernal Niño Médica cirujana, especialista en cirugía plástica. Se desempeña como cirujana plástica en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia y como cirujana plástica en la Cruz Roja Colombiana.
Astrid Yanira Rodríguez Holguín Enfermera, especialista en docencia universitaria, magíster en cuidado materno perinatal, doctora en bioética. Se desempeña como profesora asociada al Departamento de Enfermería de la Facultad de Enfermería en la Universidad Nacional de Colombia y como Directora de Enfermería en el Hospital Universitario Nacional de Colombia.
Maribel Vargas Peláez Enfermera, especialista en enfermería en cuidado crítico, magíster en enfermería en cuidado paliativo, estudiante de primer año del doctorado en enfermería de la Universidad Nacional de Colombia. Se desempeña como docente universitaria en la Fundación Universitaria Sanitas.
Santiago Coral Jurado Médico, estudiante de tercer año de la especialidad en cirugía plástica de la Universidad Nacional de Colombia.
Ruth Katherine Álvarez Leaño Enfermera, especialista integral de Servicios de Salud. Se desempeña como líder del área de Atención Segura en el Proceso de Gestión de la Calidad y Seguridad del Riesgo en Salud del Hospital Universitario Nacional de Colombia.
Ángela Cristina Arévalo Molina Enfermera, estudiante de la maestría de epidemiología en la Universidad del Bosque. Se desempeña como líder del programa de Clínica de Heridas en el Proceso de Atención en Programas Especiales del Hospital Universitario Nacional de Colombia.
Viviana Leticia Arias Pedraza Médica, especialista en Patología. Se desempeña como especialista en el Proceso de Atención en Laboratorio Clínico y Patología del Hospital Universitario Nacional de Colombia.
Wenlly Johana Beltrán Ospina Enfermera, magíster en cuidado paliativo. Se desempeña como enfermera en el Servicio de Dolor y Cuidado Paliativo que corresponde al Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Norma Constanza Cárdenas Trujillo Enfermera. Se desempeña como enfermera de las Clínicas de la Excelencia en el Proceso de Atención en Programas Especiales del Hospital Universitario Nacional de Colombia.
Natalia Corredor Parra Trabajadora social, especialista en alta gerencia. Se desempeña como jefe del Proceso de Experiencia al Usuario del Hospital Universitario Nacional de Colombia.
Luz Myriam Díaz Londoño Ingeniera biomédica, se desempeña como coordinadora de ingeniería biomédica del Proceso de Gestión Administrativa en el Hospital Universitario Nacional de Colombia.
Erika María Jiménez Niño Enfermera, especialista en auditoria. Se desempeña como enfermera auditora en el Proceso de Gestión Comercial y Mercadeo del Hospital Universitario Nacional de Colombia.
Diana Carolina Martínez Gutiérrez Médica cirujana, especialista en cirugía plástica. Se desempeña como docente auxiliar de la Universidad Nacional de Colombia y como cirujana plástica en la Clínica de Marly y la Clínica Infantil Santa Maria del Lago, como cirujana de mano en Hospital Universitario Clínica San Rafael.
Judit Esmedy Martín Peña Nutricionista dietista, especialista en nutrición clínica. Se desempeña como nutricionista en el proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Rosa Emilda Peña Garzón Enfermera, magíster en enfermería de quirófano avanzado. Se desempeña como enfermera en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia.
Contribuciones de los autores
Coordinación clínica: Mónica Viviana Bernal Niño, Astrid Yanira Rodríguez Holguín, Maribel Vargas-Peláez y Santiago Coral Jurado
Coordinación metodológica: Giancarlo Buitrago Gutiérrez y Paula GonzálezCaicedo.
Definición de alcance y objetivos: Mónica Viviana Bernal Niño, Maribel VargasPeláez, Astrid Yanira Rodríguez Holguín y Paula González-Caicedo.
Revisión sistemática de guías de práctica clínica: Maribel Vargas Peláez, Santiago Coral Jurado y Paula González-Caicedo.
Algoritmo clínico preliminar: Mónica Viviana Bernal Niño, Santiago Coral Jurado, Astrid Yanira Rodríguez Holguín, Maribel Vargas-Peláez, Ángela Cristina Arévalo Molina y Paula González-Caicedo.
Acuerdo interdisciplinario: Mónica Viviana Bernal Niño, Astrid Yanira Rodríguez Holguín, Ruth Katherine Álvarez Leaño, Ángela Cristina Arévalo Molina, Viviana Leticia Arias Pedraza, Wenlly Johana Beltrán Ospina, Norma Constanza Cárdenas Trujillo, Natalia Corredor Parra, Luz Myriam Díaz Londoño, Erika María Jiménez Niño, Diana Carolina Martínez Gutiérrez, Judit Esmedy Martín Peña, Rosa Emilda Peña Garzón, Fernanda Castañeda Torres, Nathaly González Pabón, Andrea Lizeth Ibáñez Triana, Daniela Mojica Méndez, Alberto Muñoz Hoyos, Jairo Antonio Pérez Cely, Johanna Andrea Prieto Ramírez, Milena Rocha Sierra, María Carolina Vargas Cortés.
Algoritmo clínico final: Maribel Vargas Peláez, Santiago Coral Jurado y Paula González-Caicedo.
Revisión y edición: Mónica Viviana Bernal Niño, Astrid Yanira Rodríguez Holguín, Maribel Vargas Peláez, Santiago Coral Jurado y Paula González-Caicedo.
Seguimiento del proceso: Comité de Estándares Clínicos.
Siglas
AAN: American Academy of Neurology
AGREE: Appraisal of Guidelines for Research & Evaluation
AIAQS: Agència d’Informació, Avaluació i Qualitat en Salut
CEMHUN: Centro de referencia en esclerosis múltiple del Hospital Universitario Nacional de Colombia
ECBE: Estándares Clínicos Basados en Evidencia
GPC: Gestión de Práctica clínica
HUN: Hospital Universitario de Colombia
PRISMA: Preferred Reporting Items for Systematic reviews and Meta-Analyses
UCI: Unidad de Cuidados Intensivos
LPP: Lesión por Presión
IAAS: Infección Asociada a la Atención en Salud
UCI: Unidad de Cuidados Intensivos
Objetivos
Objetivo general
Identificar las indicaciones para la prevención, diagnóstico y tratamiento de pacientes adultos con lesiones por presión asociadas al cuidado atendidos en el HUN, mediante el desarrollo de un ECBE.
Objetivos específicos
• Identificar las áreas/servicios asistenciales del HUN involucrados en la prevención, diagnóstico y tratamiento de pacientes adultos con lesiones por presión asociadas al cuidado.
• Generar un acuerdo entre las áreas asistenciales involucradas acerca de la prevención, diagnóstico y tratamiento de pacientes adultos con lesiones por presión asociadas al cuidado en el HUN.
• Identificar recomendaciones basadas en la evidencia para la prevención, diagnóstico y tratamiento de los pacientes adultos con lesiones por presión asociadas al cuidado en el HUN.
• Elaborar un algoritmo clínico para la prevención, diagnóstico y tratamiento de los pacientes adultos con lesiones por presión asociadas al cuidado atendidos en servicios de internación del HUN.
• Reducir los costos asociados al diagnóstico y tratamiento de los pacientes adultos con lesiones por presión asociadas al cuidado.
• Identificar puntos de control para la implementación y evaluación del ECBE.
• Presentar los lineamientos para la difusión e implementación del ECBE.
Puntos de control
Los puntos de control para el ECBE se definieron tomando en cuenta momentos claves en el proceso integral de atención del paciente con LRA en el HUN. Estos puntos de control se eligieron de forma conjunta por los miembros del equipo desarrollador y se presentan a continuación:
- A todo paciente del HUN se debe realizar evaluación de riesgo de lesiones en piel, con escala BRADEN (Sección 1 del diagrama de flujo: valuación inicial, Prevención y Diagnóstico): Es importante este punto de control ya que individualiza cada paciente según el riesgo ya que las comorbilidades son diferentes en cada paciente por lo que el riesgo puede variar.
- A todo paciente del HUN con diagnóstico lesiones por presión asociadas al cuidado de la salud debe contar con reporte del evento en aplicativo correspondiente (Sección 1 del diagrama de flujo: valuación inicial, Prevención y Diagnóstico): Es importante este punto de control para tomar medidas correspondientes y hacer mejoras en la prestación de servicio de salud.
- A todo paciente del HUN con diagnóstico de lesiones por presión asociadas al cuidado de la salud se debe evaluar presencia o no de dolor (Sección 3 del diagrama de flujo: Tratamiento del dolor): Es importante este punto de control para uso de medidas farmacológicas y no farmacológicas para tratamiento del dolor y determinar interconsulta por especialidad en dolor.
- A todo paciente del HUN con diagnóstico de lesiones por presión asociadas al cuidado de la salud debe ser incluido en programa de piel sana y clínica de heridas (Sección 3 del diagrama de flujo: Tratamiento del dolor): Es importante este punto de control para el manejo multidisciplinario de los pacientes
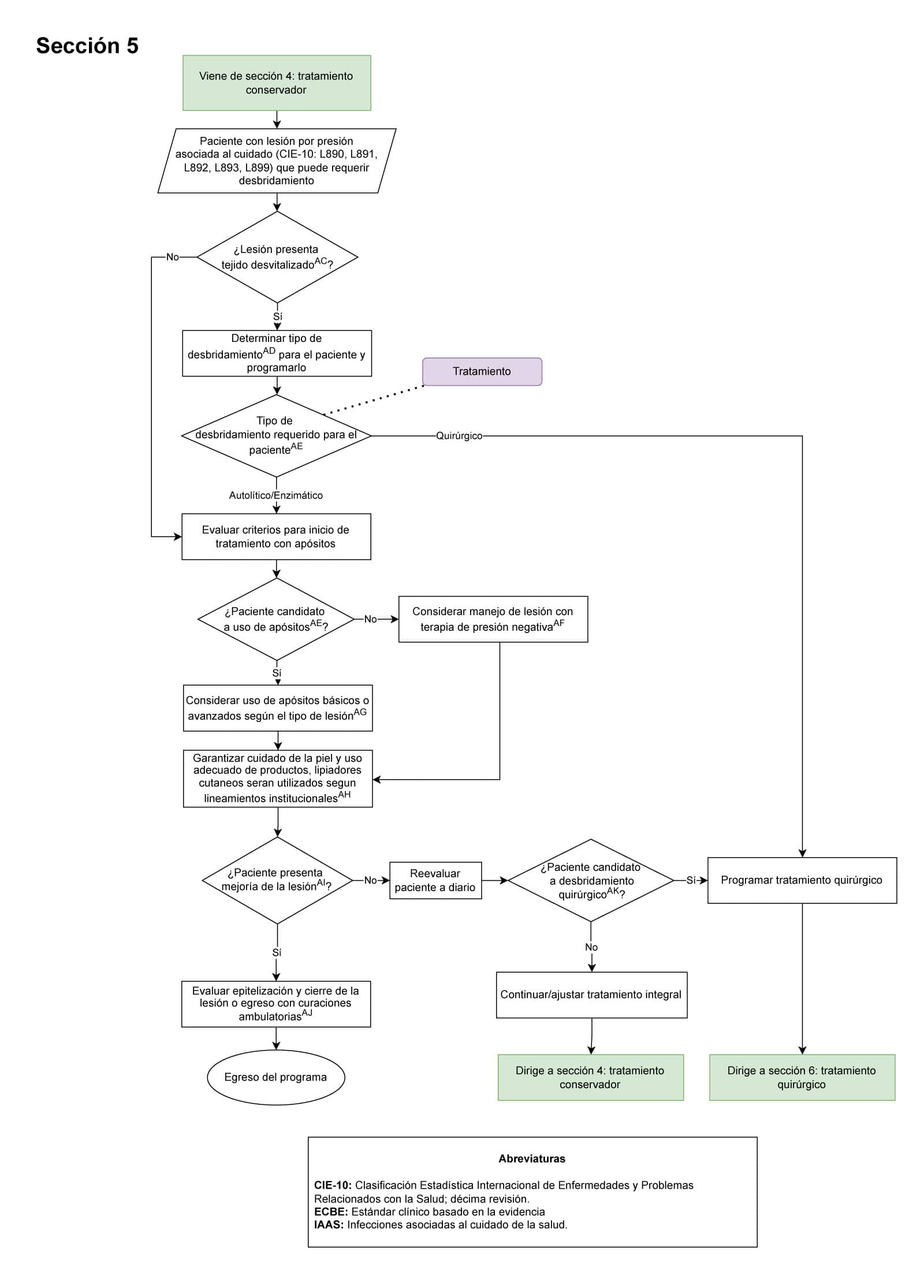
- A todo paciente del HUN con diagnóstico de lesiones por presión asociadas al cuidado de la salud que requiera desbridamiento debe ser consignado en la historia clínica el tipo de tratamiento (Sección 5 del diagrama de flujo: Uso de desbridamiento y apósitos): Es importante este punto de control para determinar el manejo adecuado para cada paciente basado en las características de las lesiones por presión.
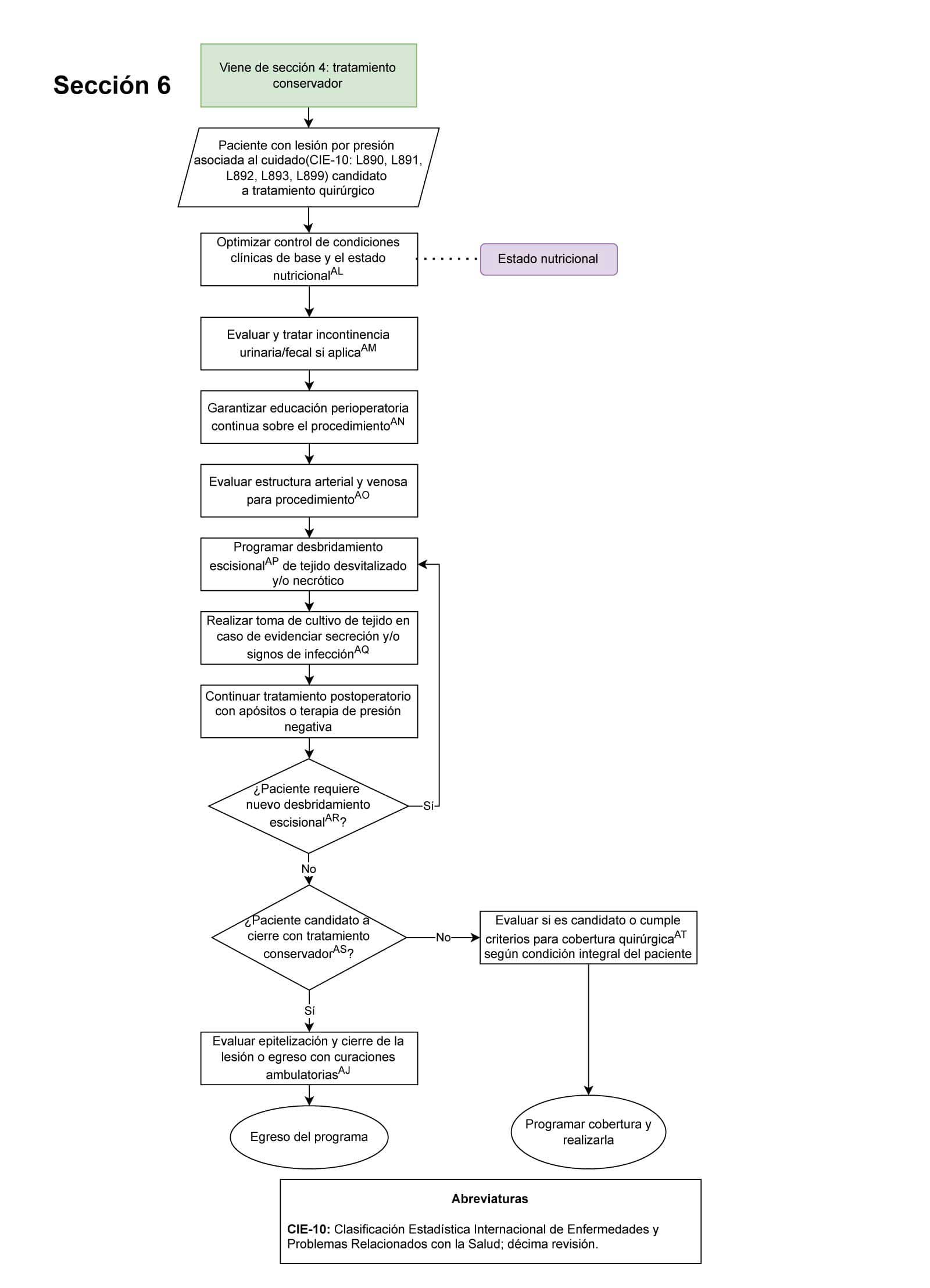
- A todo paciente del HUN con diagnóstico de lesiones por presión asociadas al cuidado de la salud se debe garantizar evaluación nutricional (Sección 6 del diagrama de flujo: Tratamiento quirúrgico): Es importante este punto de control para definir pacientes candidatos a cobertura quirúrgica ya que la desnutrición es un factor de riesgo para complicaciones post operatorias.
Referencias
- Isfahani P, Alirezaei S, Samani S, Bolagh F, Heydari A, Sarani M, et al. Prevalence of hospital-acquired pressure injuries in intensive care units of the Eastern Mediterranean region: a systematic review and meta-analysis. Patient Saf Surg. 3 de enero de 2024;18(1):1.
- Li Z, Lin F, Thalib L, Chaboyer W. Global prevalence and incidence of pressure injuries in hospitalised adult patients: A systematic review and meta-analysis. Int J Nurs Stud. 1 de mayo de 2020;105:103546.
- Tirgari B, Mirshekari L, Forouzi MA. Pressure Injury Prevention: Knowledge and Attitudes of Iranian Intensive Care Nurses. Adv Skin Wound Care. abril de 2018;31(4):1-8.
- Lin F, Wu Z, Song B, Coyer F, Chaboyer W. The effectiveness of multicomponent pressure injury prevention programs in adult intensive care patients: A systematic review. Int J Nurs Stud. 1 de febrero de 2020;102:103483.
- Paul M. COSTS ASSOCIATED WITH PRESSURE WOUNDS IN THE U.S. INPATIENT HOSPITAL POPULATION. Innov Aging. 1 de noviembre de 2018;2(suppl_1):920-1.
- Brouwers MC, Kerkvliet K, Spithoff K, Consortium ANS. The AGREE Reporting Checklist: a tool to improve reporting of clinical practice guidelines. BMJ. 8 de marzo de 2016;352:i1152.
- Kottner J, Cuddigan J, Carville K, Balzer K, Berlowitz D, Law S, et al. Prevention and treatment of pressure ulcers/injuries: The protocol for the second update of the international Clinical Practice Guideline 2019. J Tissue Viability. mayo de 2019;28(2):51-8.
- Hernández Bernal NE, Bulla AP, Mancilla López E, Peña Peña LV. Prevalencia de lesiones de piel asociadas a la dependencia física en geriátricos e instituciones de salud de Tunja. Gerokomos. 2021;32(1):51-6.
- Zapata-Rodríguez, Murillo-Panameño CL, Millán-Estupiñan JC, Zapata-Rodríguez, Murillo-Panameño CL, Millán-Estupiñan JC. Validez de las Escalas de Braden y EVARUCI en Pacientes Hospitalizados en una Unidad de Cuidados Intensivos. Rev Médica Risaralda. diciembre de 2019;25(2):138-48.
- García RA, Aranaz RMA, Pérez MA, Gómez PB, Alejandre IB, Zalbidea IC, et al. GUÍA DE ACTUACIÓN PARA LA PREVENCIÓN Y CUIDADOS DE LAS ÚLCERAS POR PRESIÓN.
- García-Fernández FP, Agreda JJS, Verdú J, Pancorbo-Hidalgo PL. A new theoretical model for the development of pressure ulcers and other dependence-related lesions. J Nurs Scholarsh Off Publ Sigma Theta Tau Int Honor Soc Nurs. enero de 2014;46(1):28-38.
- Warren D. Implementation of a protocol for the prevention and management of extravasation injuries in the neonatal intensive care patient. Int J Evid Based Healthc. junio de 2011;9(2):165-71.
- Documento Técnico GNEAUPP no VII. Monitorización y fotografía científica de las heridas. - GNEAUPP [Internet]. 2023 [citado 9 de julio de 2024]. Disponible en: https://gneaupp.info/documento-tecnico-gneaupp-no-vii-monitorizacion-y-fotografiacientifica-de-las-heridas/
- Vela-Anaya G, Stegensek-Mejía EM, Leija-Hernández C. Características y costos de la atención de las heridas en unidades médicas de la Secretaría de Salud. Rev Enferm Inst Mex Seguro Soc. 26 de febrero de 2018;26(2):105
- Cutting KF, Harding KG. Criteria for identifying wound infection. J Wound Care. 2 de junio de 1994;3(4):198-201.
- Günes UY. A descriptive study of pressure ulcer pain. Ostomy Wound Manage. febrero de 2008;54(2):56-61.
- Gardner TN, Briggs GA. Biomechanical measurements in microscopically thin stratum comeum using acoustics. Skin Res Technol Off J Int Soc Bioeng Skin ISBS Int Soc Digit Imaging Skin ISDIS Int Soc Skin Imaging ISSI. noviembre de 2001;7(4):254-61.
- 1Ahn H, Stechmiller J, Horgas A. Pressure ulcer-related pain in nursing home residents with cognitive impairment. Adv Skin Wound Care. agosto de 2013;26(8):375-80; quiz 381-2.
- Ahn H, Stechmiller J, Fillingim R, Lyon D, Garvan C. Bodily pain intensity in nursing home residents with pressure ulcers: analysis of national minimum data set 3.0. Res Nurs Health. junio de 2015;38(3):207-12.
- Jackson D, Durrant L, Bishop E, Walthall H, Betteridge R, Gardner S, et al. Pain associated with pressure injury: A qualitative study of community-based, homedwelling individuals. J Adv Nurs. diciembre de 2017;73(12):3061-9.
- Whitney J, Phillips L, Aslam R, Barbul A, Gottrup F, Gould L, et al. Guidelines for the treatment of pressure ulcers. Wound Repair Regen. 2006;14(6):663-79.
- Reddy M, Kohr R, Queen D, Keast D, Sibbald RG. Practical treatment of wound pain and trauma: a patient-centered approach. An overview. Ostomy Wound Manage. abril de 2003;49(4 Suppl):2-15.
- Mansouri M, Krishnan G, McDonagh DC, Zallek CM, Hsiao-Wecksler ET. Review of assistive devices for the prevention of pressure ulcers: an engineering perspective. Disabil Rehabil Assist Technol. 26 de abril de 2023;1-20.
- de Laat EH, Pickkers P, Schoonhoven L, Verbeek AL, Feuth T, van Achterberg T. Guideline implementation results in a decrease of pressure ulcer incidence in critically ill patients. Crit Care Med. marzo de 2007;35(3):815-20.
- Pe H, Ke C. A Resource Handbook for Clinicians.
- Royal College of Nursing (UK). The Management of Pressure Ulcers in Primary and Secondary Care: A Clinical Practice Guideline [Internet]. London: Royal College of Nursing (UK); 2005 [citado 24 de abril de 2024]. (National Institute for Health and Clinical Excellence: Guidance). Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK49010/
- EPUAP. Prevention and Treatment of Pressure Ulcers: Clinical Practice Guideline. 2014;
- Freedman G, Cean C, Duron V, Tarnovskaya A, Brem H. Pathogenesis and treatment of pain in patients with chronic wounds. Surg Technol Int. 2003;11:168-79.
- Castellanos-Ramirez DK, Gonzalez-Villordo D, Gracia-Bravo LJ. Manejo de heridas. Cir Gen. 2014;36(2):112-20.
- Gardner SE, Frantz RA, Doebbeling BN. The validity of the clinical signs and symptoms used to identify localized chronic wound infection. Wound Repair Regen Off Publ Wound Heal Soc Eur Tissue Repair Soc. 2001;9(3):178-86.
- Blanco-Blanco J, Gea-Sánchez M, Valenzuela-Pascual F, Barallat-Gimeno E, Espart A, Escobar-Bravo MÁ. Are the classic signs of infection in concordance with results from percutaneous aspiration to diagnose infection in pressure injuries? J Adv Nurs. junio de 2017;73(6):1433-42.
- Rodeheaver GT, Ratliff CR. Wound Cleansing,Wound Irrigation, Wound Disinfection.
- Wounds Australia. AUSTRALIAN STANDARDS FOR WOUND PREVENTION AND MANAGEMENT. 2023;
- Spilsbury K, Nelson A, Cullum N, Iglesias C, Nixon J, Mason S. Pressure ulcers and their treatment and effects on quality of life: hospital inpatient perspectives. J Adv Nurs. marzo de 2007;57(5):494-504.
- Fernandez R, Griffiths R. Water for wound cleansing. Cochrane Database Syst Rev. 15 de febrero de 2012;(2):CD003861.
- Hiebert JM, Robson MC. The Immediate and Delayed Post-Debridement Effects on Tissue Bacterial Wound Counts of Hypochlorous Acid Versus Saline Irrigation in Chronic Wounds. Eplasty. 1 de diciembre de 2016;16:e32.
- Nijs N, Toppets A, Defloor T, Bernaerts K, Milisen K, Van Den Berghe G. Incidence and risk factors for pressure ulcers in the intensive care unit. J Clin Nurs. mayo de 2009;18(9):1258-66.
- Bly D, Schallom M, Sona C, Klinkenberg D. A Model of Pressure, Oxygenation, and Perfusion Risk Factors for Pressure Ulcers in the Intensive Care Unit. Am J Crit Care Off Publ Am Assoc Crit-Care Nurses. marzo de 2016;25(2):156-64.
- Díaz-Valenzuela A, Valle Cañete Ma J, Carmona Fernández PJ, García-Fernández FP, Pancorbo-Hidalgo PL. Eficacia en la prevención de úlceras por presión del aceite de oliva virgen extra frente a los ácidos grasos hiperoxigenados: resultados intermedios de un estudio de no inferioridad. Gerokomos. junio de 2014;25(2):74-80.
- Ilott I, Rick J, Patterson M, Turgoose C, Lacey A. What is protocol-based care? A concept analysis. J Nurs Manag. 2006;14(7):544-52.
- Gulwani S. Programming by Examples: Applications, Algorithms, and Ambiguity Resolution. :6.
- Jun GT, Ward J, Morris Z, Clarkson J. Health care process modelling: which method when? Int J Qual Health Care J Int Soc Qual Health Care. junio de 2009;21(3):214-24.
- Preferred Reporting Items for Systematic Reviews and Meta-Analyses: The PRISMA Statement [Internet]. [citado 12 de octubre de 2021]. Disponible en: https://journals.plos.org/plosmedicine/article?id=10.1371/journal.pmed.1000097