ECBE
Atención de las personas adultas con incongruencia de género en el Hospital Universitario Nacional de Colombia
Entre las diferentes identidades de un individuo, una de las más fundamentales, y probablemente de las más estables, es la identidad de género. La identidad de género hace referencia a la medida en que cada persona se experimenta a si misma pertenecer a uno u otro género. Sentirse como un hombre o mujer es una base importante para la interacción con otras personas y, usualmente, estas interacciones se expresan por el rol de género. A su vez, el rol de género comprende los comportamientos, actitudes y rasgos de personalidad que, en una sociedad y periodo histórico dados, se esperan o son preferidos por individuos de un género.
En la mayoría de los casos, la identidad de género y las características físicas de una persona son congruentes. Sin embargo, en algunos casos la identidad de género no se encuentra acorde con las características sexuales físicas del individuo, por ejemplo, un recién nacido que fue asignado al nacimiento como hombre dado que presentaba genitales masculinos posteriormente en su vida puede presentar una identidad de género femenino, a esto se le conoce como incongruencia de género.
En algunos individuos esta discrepancia entre la identidad de género y el sexo asignado al nacimiento puede ser tan marcada que causa angustia, incomodidad y disforia. En psicología y psiquiatría, estos individuos se solían conocer como “transexuales” o padecer un “desorden de la identidad de género”. Recientemente, el nombre de esta condición ha cambiado a “disforia de género”. Más aún, dado que no todos los individuos presentan disforia franca, la Clasificación Internacional de las Enfermedades en su edición 11 (CIE-11) utilizó el término ‘incongruencia de género’ para nombrar esta población.
Hasta hace aproximadamente tres décadas la incongruencia de género se consideró como una patología psiquiátrica, sin embargo, como se ejemplifica en la nomenclatura más reciente del CIE-11, la incongruencia de género ha sido movida fuera del capítulo de los “Desórdenes mentales y del comportamiento” y ha sido reclasificada dentro de un nuevo capítulo sobre “Condiciones relacionadas con la salud sexual”. Esto refleja el conocimiento reciente sobre la visión y la despatologización de los temas relacionados a la salud transgénero y a la diversidad de género, que no son vistos actualmente como desórdenes mentales, clasificación que arrojaba un enorme estigma sobre esta población.
Algunas personas de género no conforme buscan ayuda médica, ya sea por temas relacionados a la afirmación de su género, así como otros temas relacionados con la salud en general; sin embargo, no es infrecuente que las necesidades de las personas transgénero y de género diverso sean poco entendidas, tanto por los trabajadores de la salud como por la sociedad. La ausencia de información apropiada asociada a desinformación sobre los temas relacionados con el género, siembran estigma, prejuicio, discriminación, violencia y abuso hacia las personas con incongruencia de género, lo que desencadena desenlaces alarmantes para estos individuos.
Cuando se revisan datos epidemiológicos pertenecientes a la población con incongruencia de género, es preferible evadir términos como “incidencia” y “prevalencia”, dado que pueden patologizar inapropiadamente esta condición, por lo que se prefieren términos como “numero” o “proporción” para describir tamaños absolutos y relativos.
Existen múltiples consideraciones importantes al momento de revisar la literatura acerca de la frecuencia de la incongruencia de género. Posiblemente, la más importante es la consideración de la definición variable en la literatura que existe para esta población y que suele limitarse a los individuos que reciben un diagnostico asociado a la incongruencia o buscan terapias de afirmación de género. Recientemente, se han intentado superar las barreras causadas por las dificultades metodológicas, para homogeneizar y definir adecuadamente marco de muestreo en esta condición, ejemplificando esto, la Asociación Mundial de Profesionales para la Salud Transgénero (WPATH, por sus siglas en inglés) en su Estándar de Cuidado 8 (SOC-8, por sus siglas en inglés), provee una estimación contemporánea más precisa.
Los datos actuales indican que las personas que se autoidentifican dentro de la población transgénero y de género diverso representan un porcentaje considerable y una proporción cada vez mayor de la población general. Esta proporción puede variar, dependiendo de los criterios de inclusión, edad y ubicación geográfica, sin embargo, estudios bien realizados con terminología, criterios de inclusión y poblaciones bien definidas, permitirán un mejor acercamiento a la epidemiología y la frecuencia de las personas con incongruencia de género y permitirán la comparación entre resultados.
Entre los estudios que estiman el tamaño de la población transgénero inscrita en los grandes sistemas de salud, datos estadounidenses muestran que la proporción de personas con incongruencia de género, reportada en estudios basados en códigos diagnósticos, oscila entre 0.02% a 0.1%. Contrastando con lo anterior, los resultados de estudios basados en encuestas que se realizan por medio del autoreporte muestran proporciones más altas de participantes reportándose identificados de género no conforme, de hasta el 4.6% en individuos asignados como hombres al nacimiento y hasta del 3.2% en individuos asignados como mujeres al nacimiento. Por su parte, cuando los estudios se basan en el deseo o uso de terapia de afirmación de género la proporción de personas puede llegar hasta un 0.5%, esta cifra incrementa aún más en niños y adolescentes, en los que la frecuencia del transgenerismo llega hasta el 2.7% y de género diverso de hasta del 8.4%.
La incongruencia de género es una condición cuyo entendimiento ha evolucionado con el tiempo, así como la comprensión cultural y médica de esta variante normal de las personas es diferente según la época y el sitio geográfico en un momento dado. Dicha complejidad hace que se presenten desafíos para abordar, apoyar y prestar servicios de salud a las personas con incongruencia de género. Los tiempos están cambiando en cuanto a la terminología de las diversas situaciones clínicas vistas, la actitud de los individuos con diversidad de género, las exigencias al sistema de salud de dichos individuos y la edad de los solicitantes, por lo que una estrategia útil para ofrecer la mejor ayuda posible es la creación de grupos multidisciplinarios que garanticen la competencia científica y la coherencia ética, que mantengan una estructura transversal entre sus miembros y utilicen un lenguaje común para identificar las necesidades terapéuticas de las personas transgénero y de género diverso y aborden otras situaciones de la incongruencia de género o variantes de género no susceptibles de tratamiento en el ámbito sanitario, pero que involucren enfoques antropológicos o sociológicos.
Las sociedades internacionales que se han encargado de realizar recomendaciones acerca del abordaje de las personas con incongruencia de género sugieren que el manejo de las personas transgénero y de género diverso involucre grupos multidisciplinarios en el que se incluyan endocrinólogos, profesionales de salud mental, cirujanos, urólogos, ginecólogos, entre otras especialidades médicas y diferentes profesionales del área de la salud y del ámbito social, con el fin de lograr un abordaje integral y completo de las necesidades de estos individuos.
ALCANCE
Este ECBE tiene por alcance elaborar un algoritmo clínico para presentar recomendaciones que permitan orientar la toma de decisiones para el abordaje integral y personalizado de las personas adultas con incongruencia de género atendidas en el HUN.
Las recomendaciones están dirigidas a profesionales de la salud (médicos generales, enfermeros, psicólogos, médicos residentes, médicos especialistas de los diferentes campos como psiquiatría, endocrinología, ginecología, otorrinolaringología, cirugía plástica, urología), que se desempeñan en las áreas de consulta externa, hospitalización y cirugía de la institución. Además, están dirigidas a profesionales de las áreas de trabajo social, bioética y derecho del HUN, así como al personal administrativo encargado de la toma de decisiones en la institución. De igual forma, las recomendaciones pueden ser usadas por profesionales de las facultades de ciencias de la salud y por el personal en formación (pregrado y postgrado) en el HUN y de otras instituciones con participación de la Universidad Nacional de Colombia.
LÍDERES CLÍNICOS
Ariel Iván Ruíz Parra
Médico cirujano, especialista en ginecología y obstetricia y en Biología de la Reproducción Humana, magíster en epidemiología clínica. Se desempeña como profesora del Departamento de Obstetricia y Ginecología de la Universidad Nacional de Colombia
Cristhiam David Sánchez Corredor
Médico cirujano, especialista en obstetricia y ginecología, magíster en educación médica. Se desempeña como médico ginecólogo en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia y Profesor Auxiliar del Departamento de Obstetricia y Ginecología de la Universidad Nacional de Colombia.
Diana Carolina Vargas Fiesco
Médica cirujana, especialista en ginecología y obstetricia y en Biología de la Reproducción Humana. Se desempeña como profesora del Departamento de Obstetricia y Ginecología de la Universidad Nacional de Colombia y como endocrinóloga-ginecóloga en la Clínica de Género de la Subred Norte.
José Guillermo Ruíz Rodríguez
Médico cirujano, especialista en Medicina Interna, especialista en Medicina Crítica y Cuidado Intensivo. Se desempeña como Profesor Asistente del Departamento de Medicina Interna de la Facultad de Medicina de la Universidad Nacional de Colombia y Director Científico y Médico intensivista en el Proceso de Atención en Cuidado Crítico del Hospital Universitario Nacional de Colombia.
Roberto Franco Vega
Médico cirujano, especialista en endocrinología. Se desempeña como docente titular de la Facultad de Medicina en la Universidad Nacional de Colombia
Estándar clínico basado en la evidencia: atención de las personas adultas con incongruencia de género en el Hospital Universitario Nacional de Colombia 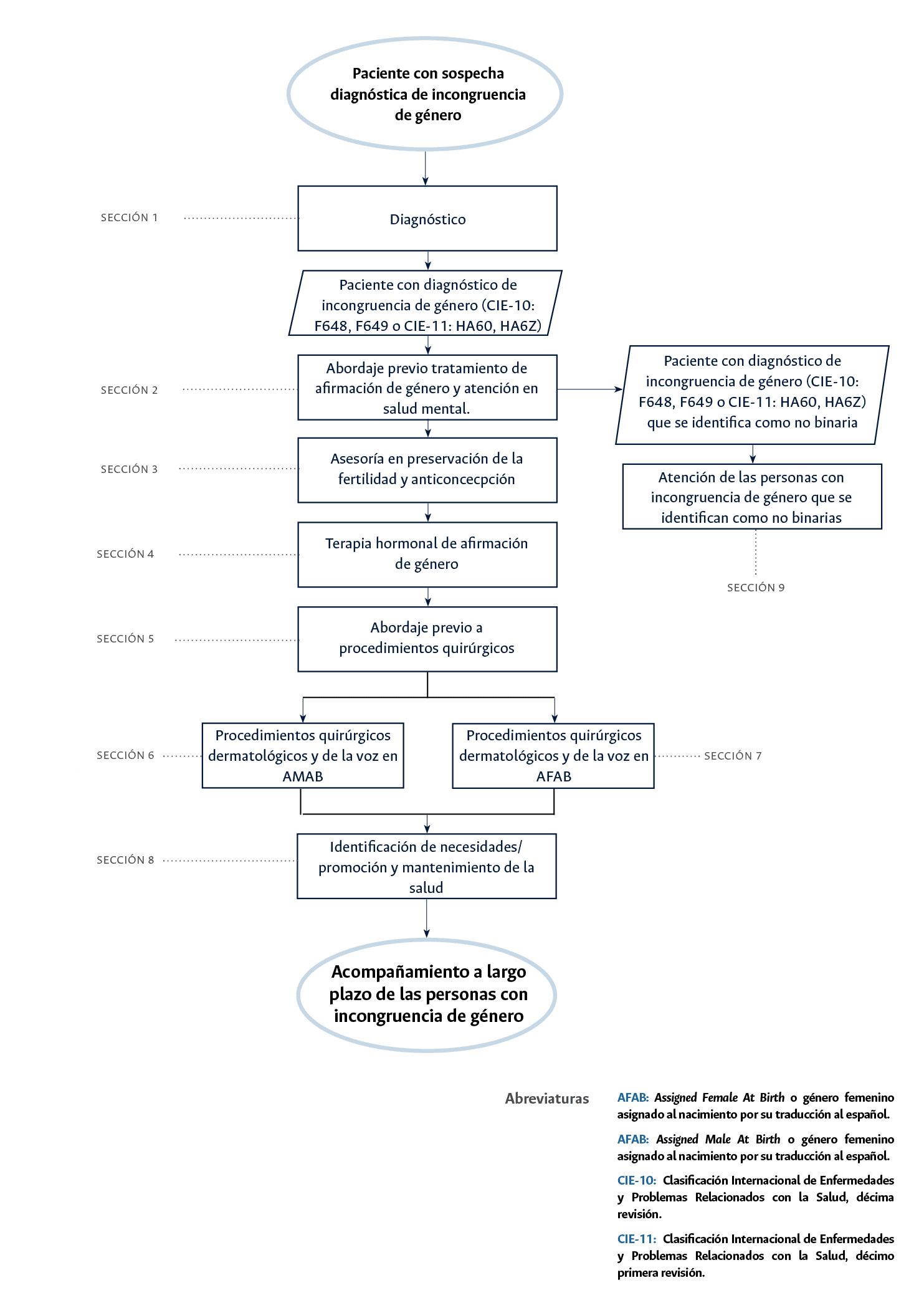
Autores
Ariel Iván Ruíz Parra
Médico cirujano, especialista en ginecología y obstetricia y en Biología de la Reproducción Humana, magister en epidemiología clínica. Se desempeña como profesora del Departamento de Obstetricia y Ginecología de la Universidad Nacional de Colombia
Cristhiam David Sánchez Corredor
Médico cirujano, especialista en obstetricia y ginecología, magíster en educación médica. Se desempeña como médico ginecólogo en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia y Profesor Auxiliar del Departamento de Obstetricia y Ginecología de la Universidad Nacional de Colombia.
Diana Carolina Vargas Fiesco
Médica cirujana, especialista en ginecología y obstetricia y en Biología de la Reproducción Humana. Se desempeña como profesora del Departamento de Obstetricia y Ginecología de la Universidad Nacional de Colombia y como endocrinóloga-ginecóloga en la Clínica de Género de la Subred Norte.
José Guillermo Ruíz Rodríguez
Médico cirujano, especialista en Medicina Interna, especialista en Medicina Crítica y Cuidado Intensivo. Se desempeña como Profesor Asistente del Departamento de Medicina Interna de la Facultad de Medicina de la Universidad Nacional de Colombia y Director Científico y Médico intensivista en el Proceso de Atención en Cuidado Crítico del Hospital Universitario Nacional de Colombia.
Roberto Franco Vega
Médico cirujano, especialista en endocrinología. Se desempeña como docente titular de la Facultad de Medicina en la Universidad Nacional de Colombia.
Jesús Gabriel García Mármol
Médico cirujano, residente de cuarto año de la especialidad en endocrinología de la Universidad Nacional de Colombia.
María Viviana Hernández González
Médica, residente de tercer año de la especialidad en ginecología y obstetricia de la Universidad Nacional de Colombia.
Daniela Álvarez Rendón
Médica general, residente de tercer año de la especialidad en medicina interna de la Universidad Nacional de Colombia
Juan Manuel Arteaga Díaz
Médico Cirujano, especialista en Medicina Interna, especialista en Endocrinología. Profesor Titular en el Departamento de Medicina Interna de la Facultad de Medicina de la Universidad Nacional de Colombia y jefe de la Unidad de Endocrinología Clínica del Hospital Universitario Nacional de Colombia.
David Santiago Becerra Tovar
Médico, especialista en patología anatómica y clínica. Se desempeña como patólogo del Proceso de Laboratorio Clínico y Patología en el Hospital Universitario Nacional de Colombia
Maricela Bonilla Gómez
Enfermera. Se desempeña como tal en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia.
Julieth Daniela Cajeli Guzmán
Médica, se desempeña como médica hospitalaria en la sala de quimioterapia en el Hospital Universitario Nacional de Colombia
Olga Lucía Chaparro Pinilla
Nutricionista dietista, especialista en nutrición clínica. Se desempeña como nutricionista clínica en el Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Franklin Escobar-Córdoba
Médico psiquiatra doctor en medicina. Se desempeña como docente de la especialidad en psiquiatría de la Universidad Nacional de Colombia
Natalia Corredor Parra
Trabajadora social, especialista en alta gerencia. Se desempeña como jefe del área de experiencia al usuario en el Proceso de Experiencia al Usuario del Hospital Universitario Nacional de Colombia.
Daniel Otalvaro Cortés Díaz
Médico, especialista en ginecología y obstetricia y cirugía pélvica perineal. Se desempeña como profesor asociado de ginecología y obstetricia en la Universidad Nacional de Colombia, como ginecólogo y coordinador del servicio de ginecología en el Hospital Universitario Nacional de Colombia.
Mariana Díaz Amaya
Psicóloga, especialista y magíster en psicología médica y de la salud. Se desempeña como psicóloga en el proceso de Atención en Hospitalización y el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia.
Claudia Patricia Garzón Gómez
Fisioterpauta, se desempeña como tal en el proceso de Atención en Rehabilitación y Desarrollo Humano en el Hospital Universitario Nacional de Colombia.
Oswaldo Javier Gómez Díaz
Médico cirujano, especialista en cirugía plástica. Se desempeña como cirujano plástico de Proceso de Atención en Cirugía en el Hospital Universitario Nacional de Colombia.
Wilson Orlando González Jaimes
Ingeniero de Sistemas. Director del Proceso de Gestión de la Información en el Hospital Universitario Nacional de Colombia.
Nathaly González Pabón
Enfermera, magíster en enfermería. Se desempeña como jefe del servicio de seguridad del paciente en el Proceso de Gestión de la Calidad y Seguridad de Gestión del Riesgo en Salud del Hospital Universitario Nacional de Colombia.
Diana Yardleny Gualteros Lesmes
Enfermera, estudiante de segundo año de la maestría en enfermería de la Universidad Nacional de Colombia.
Erika María Jiménez Niño
Enfermera, especialista en auditoria. Se desempeña como enfermera auditora en el Proceso de Gestión Comercial y Mercadeo del Hospital Universitario Nacional de Colombia.
Edgar Germán Junca Burgos
Médico cirujano, especialista en cirugía general y subespecialista en cirugía gastrointestinal y endoscopia digestiva. Se desempeña como profesor asociado al Departamento de Cirugía de la Facultad de Medicina de la Universidad Nacional de Colombia y como cirujano gastrointestinal en el Proceso de Atención en Cirugía del Hospital Universitario Nacional de Colombia.
Beatriz Eugenia Mejía Florez
Odontóloga, especialista en cirugía oral y maxilofacial. Se desempeña como jefe del servicio de Cirugía Oral y Maxilofacial en el Hospital Universitario Nacional de Colombia y como docente titular de la Facultad de Odontología de la Universidad Nacional de Colombia.
Julián David Meléndez Albarracín
Médico, residente de tercer año de la especialidad en medicina física y rehabilitación de la Universidad Nacional de Colombia.
Sugeich Meléndez Rhenals
Médica general, especialista en Medicina Interna, especialista en Bioética y magíster en Bioética. Se desempeña como profesora asistente del Departamento de Medicina Interna de la Facultad de Medicina de la Universidad Nacional de Colombia, Coordinadora Académica Programa de Pregrado de Medicina y Médica Internista en el Proceso de Atención en Hospitalización Hospital Universitario Nacional de Colombia.
Luisa Fernanda Morales Pinilla
Médica general, especialista en psiquiatría, estudiante de la maestría en docencia de la Universidad del Rosario y la Universidad Pontificia Javeriana. Se desempeña como médica especialista en psiquiatría del proceso de Atención Ambulatoria en el Hospital Universitario Nacional de Colombia.
Edgar David Pamplona Rodríguez
Terapeuta ocupacional, se desempeña como tal en el Proceso de Rehabilitación y Desarrollo Humano en el Hospital Universitario Nacional de Colombia
Jhon Jairo Peralta Franco
Médico cirujano, especialista en endocrinología. Se desempeña como Médico endocrinólogo en el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia.
Carol Daniela Pérez Beltrán
Enfermera, se desempeña como tal en el proceso de Atención en Cuidado Crítico en el Hospital Universitario Nacional de Colombia
Hector Camilo Pérez Cely
Médico cirujano, especialista en Dermatología y en Dermatología oncológica. Se desempeña como dermatólogo y dermatólogo oncólogo en el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia y el Hospital Militar Central.
Analida Pinilla Roa
Médica general, especialista en medicina interna con formación en nutrición y diabetes, especialista en evaluación y construcción de indicadores para la Educación Superior, magíster en educación con énfasis en docencia universitaria, doctora en educación. Se desempeña como profesora asociada del Departamento de Medicina Interna de la Facultad de Medicina de la Universidad Nacional de Colombia y como médica internista en el Proceso de Atención Ambulatoria del Hospital Universitario Nacional de Colombia.
Andrés Felipe Puentes Bernál
Médico cirujano, especialista en urología. Se desempeña como urologo en el Hospital Universitario Nacional de Colombia y como jefe del servicio de urología del Hospital Universitario Mayor Méderi
Alejandra del Pilar Rodríguez Orjuela
Médica. especialista en otorrinolaringología. Se desempeña como otorrinolaringóloga y laringóloga del Proceso de Atención en Cirugía en el Hospital Universitario Nacional de Colombia
Sandra Liliana Sosa Sabogal
Fonoaudióloga, estudiante de la maestría en Fisiología de la Universidad Nacional de Colombia. Se desempeña como fonoaudióloga en el Proceso de Atención en Rehabilitación y Desarrollo Humano del Hospital Universitario Nacional de Colombia.
María Angélica Triana Borrero
Médica, especialista en ginecología, magíster en reproducción humana y fertilidad humana. Se desempeña como infertóloga en Profamilia
María Carolina Vargas Cortés
Médica y cirujana general, especialista en epidemiología. Se desempeña como médica hospitalaria del Proceso de Atención en Hospitalización del Hospital Universitario Nacional de Colombia.
Andrés Vargas Peña
Abogado. Se desempeña como Director Jurídico en el Hospital Universitario Nacional de Colombia.
Paula González-Caicedo
Fisioterapeuta, estudiante de la maestría en epidemiología clínica de la Universidad Nacional de Colombia. Se desempeña como metodóloga de investigación en la Dirección de Investigación e Innovación del Hospital Universitario Nacional de Colombia.
Giancarlo Buitrago
Médico cirujano, magíster en economía y en epidemiología clínica, y doctor en Economía. Es profesor asociado y Vicedecano de Investigación y Extensión de la Facultad de Medicina de la Universidad Nacional de Colombia y director de Investigación e Innovación del Hospital Universitario Nacional de Colombia.
Contribuciones de los autores
• Coordinación clínica: Ariel Iván Ruíz Parra, Cristhiam David Sánchez Corredor, Diana Carolina Vargas Fiesco, José Guillermo Ruíz Rodríguez, Roberto Franco Vega, Jesús Gabriel García Mármol, María Victoria Hernández Gonzáles.
• Coordinación metodológica: Ariel Iván Ruíz Parra.
• Definición de alcance y objetivos: Ariel Iván Ruíz Parra, Cristhiam David Sánchez Corredor, Diana Carolina Vargas Fiesco, José Guillermo Ruíz Rodríguez, Roberto Franco Vega, Jesús Gabriel García Mármol, María Victoria Hernández González, Paula González Caicedo.
• Revisión sistemática de guías de práctica clínica: Ariel Iván Ruíz Parra, Cristhiam David Sánchez Corredor, Jesús Gabriel García Mármol, María Victoria Hernández González, Paula González Caicedo.
• Algoritmo clínico preliminar: Ariel Iván Ruíz Parra, Cristhiam David Sánchez Corredor, Diana Carolina Vargas Fiesco, José Guillermo Ruíz Rodríguez, Roberto Franco Vega, Jesús Gabriel García Mármol, María Victoria Hernández González, Paula González Caicedo.
• Acuerdo interdisciplinario: Ariel Iván Ruíz Parra, Cristhiam David Sánchez Corredor, Diana Carolina Vargas Fiesco, José Guillermo Ruíz Rodríguez, Roberto Franco Vega, Jesús Gabriel García Mármol, María Victoria Hernández González, Daniela Álvarez Rendón, Juan Manuel Arteaga Díaz, David Santiago Becerra Tovar, Maricela Bonilla Gómez, Julieth Daniela Cajeli Guzmán, Olga Lucía Chaparro Pinilla, Franklin Escobar-Córdoba, Natalia Corredor Parra, Daniel Otalvaro Cortés Díaz, Mariana Díaz Amaya, Claudia Patricia Garzón Gómez, Oswaldo Javier Gómez Díaz, Wilson Orlando González Jaimes, Nathaly González Pabón, Diana Yardleny Gualteros Lesmes, Erika María Jiménez Niño, Edgar Germán Junca Burgos, Beatriz Eugenia Mejía Florez, Julián David Meléndez Albarracín, Sugeich Meléndez Rhenals, Luisa Fernanda Morales Pinilla, Edgar David Pamplona Rodríguez, Hector Camilo Pérez Cely, Jhon Jairo Peralta Franco, Carol Daniela Pérez Beltrán, Analida Pinilla Roa, Andrés Felipe Puentes Bernál, Alejandra del Pilar Rodríguez Orjuela, Sandra Liliana Sosa Sabogal, María Angélica Triana Borrero, María Carolina Vargas Cortés, Andrés Vargas Peña.
• Algoritmo clínico final: Ariel Iván Ruíz Parra, Cristhiam David Sánchez Corredor, Diana Carolina Vargas Fiesco, José Guillermo Ruíz Rodríguez, Roberto Franco Vega, Jesús Gabriel García Mármol, María Victoria Hernández González, Paula González Caicedo.
• Revisión y edición: Ariel Iván Ruíz Parra, Cristhiam David Sánchez Corredor, Diana Carolina Vargas Fiesco, José Guillermo Ruíz Rodríguez, Roberto Franco Vega, Jesús Gabriel García Mármol, María Victoria Hernández González, Paula González Caicedo.
• Seguimiento del proceso: Comité de Estándares Clínicos.
Siglas
ACC: American College of Cardiology
ACV: accidente cerebrovascular
AFAB: assigned female at birth (género femenino asignado al nacimiento)
AGREE II: Appraisal of Guidelines for Research and Evaluation II
AHA: American Heart Association
AHRQ: Agency for Healthcare Research and Quality
AMAB: assigned male at birth (género masculino asignado al nacimiento)
ASA: American Society of Anesthesiologist
ASMR: American Society for Reproductive Medicine
BRCA: Breast Cancer gene
CD4: linfocitos T CD4+
CIE-10: Clasificación internacional de enfermedades, edición 10
CIE-11: Clasificación internacional de enfermedades, edición 11
CIE: Clasificación internacional de enfermedades
CUPS: Clasificación Única de Procedimientos en Salud
dL: Decilitro
DMO: densidad mineral ósea
DSM-5-TR: Manual Diagnóstico y Estadístico de los Trastornos Mentales, quinta edición, texto revisado
DSM-5: Manual Diagnóstico y Estadístico de los Trastornos Mentales, quinta edición
DSM: Manual Diagnóstico y Estadístico de los Trastornos Mentales
ECA: ensayo clínico aleatorizado
ECBE: Estándar Clínico Basado en la Evidencia
ECV: enfermedad cardiovascular
G-I-N: Guidelines International Network
GnRH: hormona liberadora de gonadotropinas
GnRHa: agonistas de la hormona liberadora de gonadotropinas
GPC: Guía de Práctica Clínica
GR: grado de recomendación
GRADE: Grading of Recommendations, Assessment, Development and Evaluation
HBV: Virus de la Hepatitis B
HCV: Virus de la Hepatitis B
HSH: hombres que tienen sexo con hombres
HUN: Hospital Universitario Nacional de Colombia
IETS: Instituto de Evaluación Tecnológica en Salud
IM: intramuscular
IMC: índice de masa corporal
IMSS: Instituto Mexicano del Seguro Social
ISCD: International Society for Clinical Densitometry
ITS: infección de transmisión sexual
LGBTIQ+: lesbiana, gay, bisexual, transgénero, transexual, travesti, intersexual, queer y otros
LILACS: Literatura Latinoamericana y del Caribe en Ciencias de la Salud
MACE: eventos cardíacos adversos mayores
mg: miligramo
MSPS: Ministerio de Salud y Protección Social
NE: nivel de evidencia
ng: Nanogramo
NICE: National Institute for Health and Clinical Excellence
OMS: Organización Mundial de la Salud
OPS: Organización Panamericana de la Salud
PDF: Portable Document Format
POP: posoperatorio
PrEP: profilaxis preexposición
PRISMA: Preferred Reporting Items for Systematic reviews and Meta-Analyses
PSA: antígeno prostático específico
RIS: Research Information Systems
SC: subcutáneo
SIGN: Scottish Intercollegiate Guidelines Network
SOC-8: Standards of Care Version 8
TEV: tromboembolismo venoso
TRA: tecnologías de reproducción asistida
USPSTF: United States Preventive Services Taskforce
VIH: Virus de la Inmunodeficiencia Humana
VPH: Virus del Papiloma Humano
VPHar: Virus del Papiloma Humano de alto riesgo
WHOLIS: Sistema de Información de la Biblioteca de la Organización Mundial de la Salud
WPATH: World Professional Association for Transgender Health
Objetivos
Estos se dividen en general y específicos, como se detalla a continuación.
Objetivo general
Elaborar recomendaciones basadas en la mejor evidencia disponible que permitan orientar la toma de decisiones clínicas de manera integral, interdisciplinaria y personalizada durante la atención de las personas adultas con incongruencia de género, mediante el desarrollo de un ECBE.
Objetivos específicos
• Identificar las áreas/servicios asistenciales del HUN involucradas en el abordaje integral de las personas adultas con incongruencia de género.
• Definir criterios específicos para el diagnóstico de la incongruencia de género en adultos a partir de la revisión sistemática de guías de práctica clínica
• Generar recomendaciones para la evaluación y abordaje inicial de las personas adultas con incongruencia de género.
• Establecer recomendaciones para el acompañamiento psicológico y psiquiátrico de las personas adultas con incongruencia de género.
• Definir las indicaciones, criterios del manejo médico y hormonal y el seguimiento médico de las personas adultas con incongruencia de género.
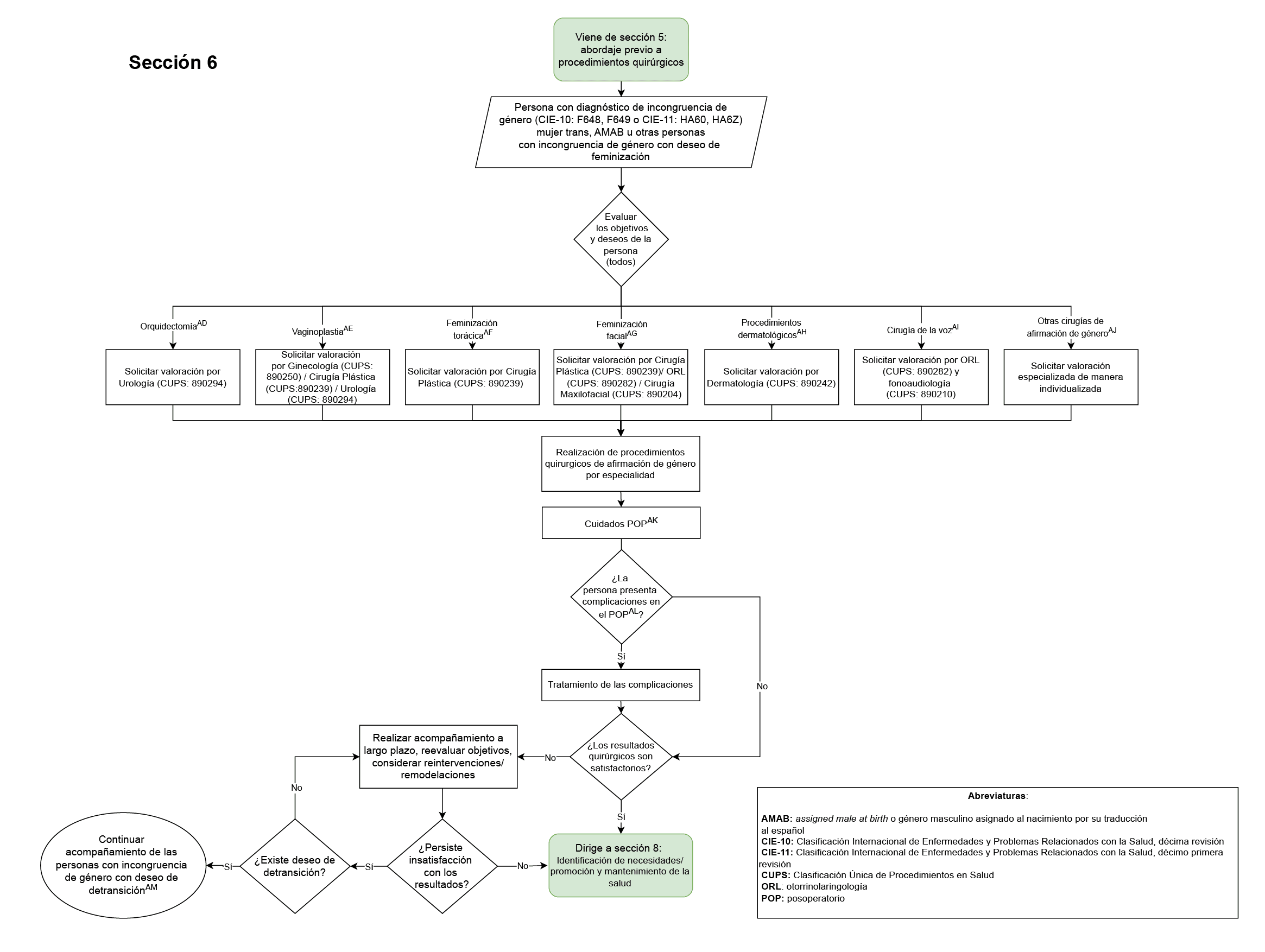
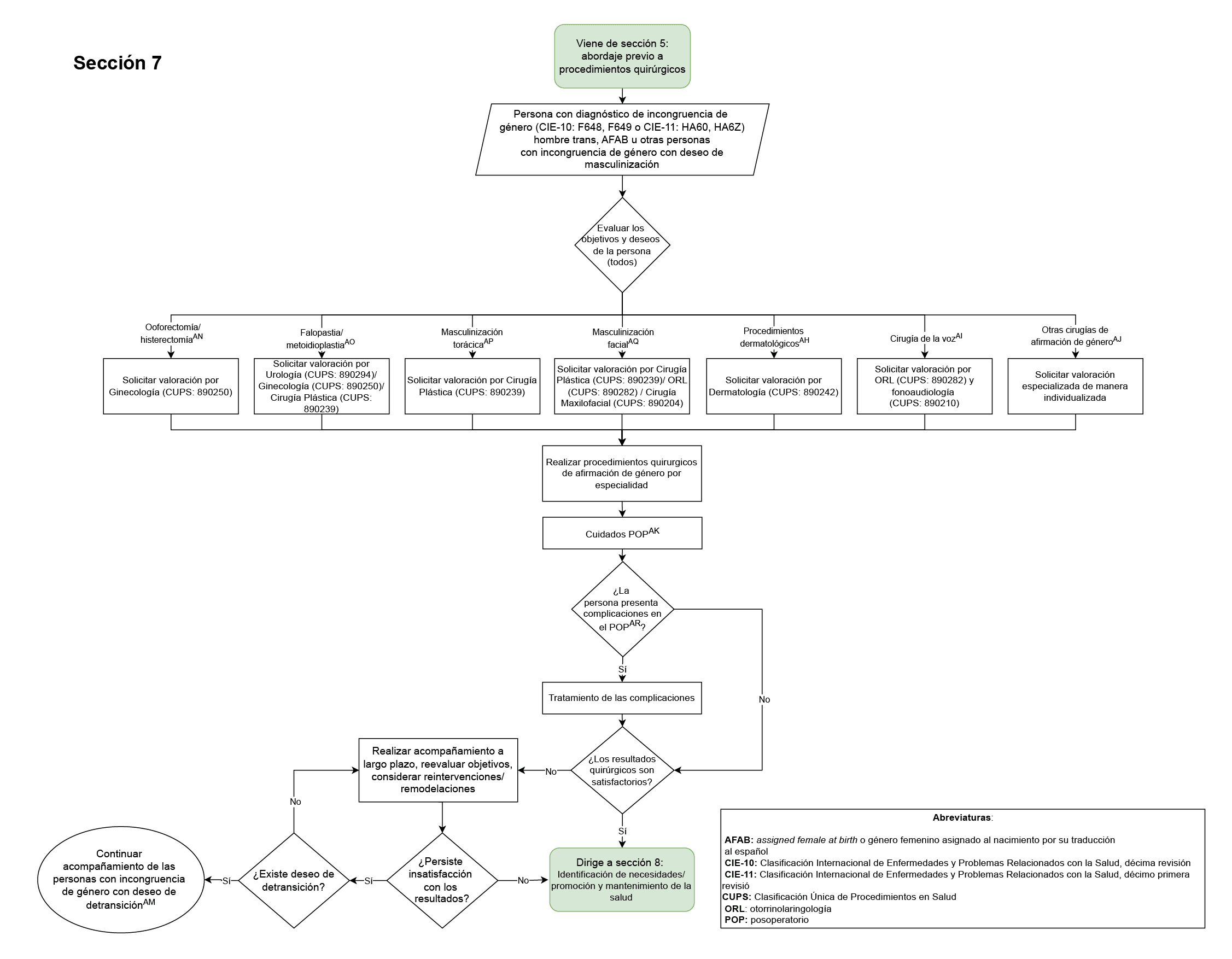
• Definir las indicaciones, criterios del manejo quirúrgico y seguimiento posquirúrgico a las personas adultas con incongruencia de género.
• Establecer recomendaciones relacionadas con métodos de preservación de la fertilidad disponibles para las personas adultas con incongruencia de género.
• Presentar recomendaciones acerca de la anticoncepción en las personas adultas con incongruencia de género.
• Elaborar un algoritmo clínico para determinar el abordaje integral de las personas adultas con incongruencia de género atendidas en el HUN, basada en la mejor evidencia disponible.
• Identificar puntos de control para la implementación y evaluación del ECBE.
• Presentar los lineamientos para la difusión e implementación del ECBE.
Puntos de control
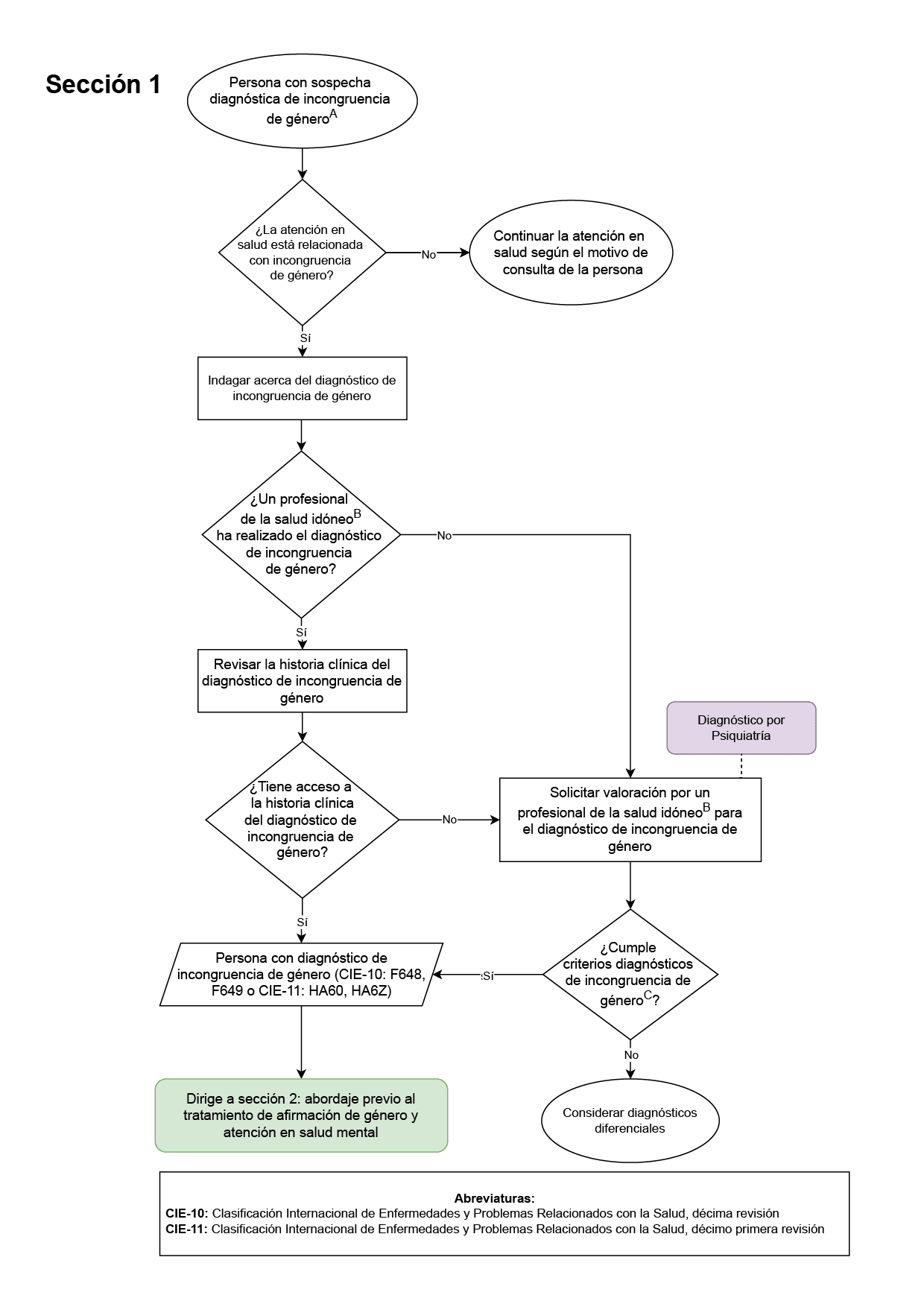
- Valoración por especialista en psiquiatría para el diagnóstico de todos las personas con incongruencia de género (institucional o extrainstitucional) (Sección 1 del diagrama de flujo: diagnóstico): este fue elegido como punto de control ya que el médico psiquiatra es el especialista idóneo para realizar el diagnóstico de la incongruencia de género, diferenciarlo de otras condiciones de salud mental y establecer el diagnóstico de patologías psiquiátricas asociadas o concomitantes, tanto en el Hospital Universitario Nacional de Colombia como en la población colombiana.
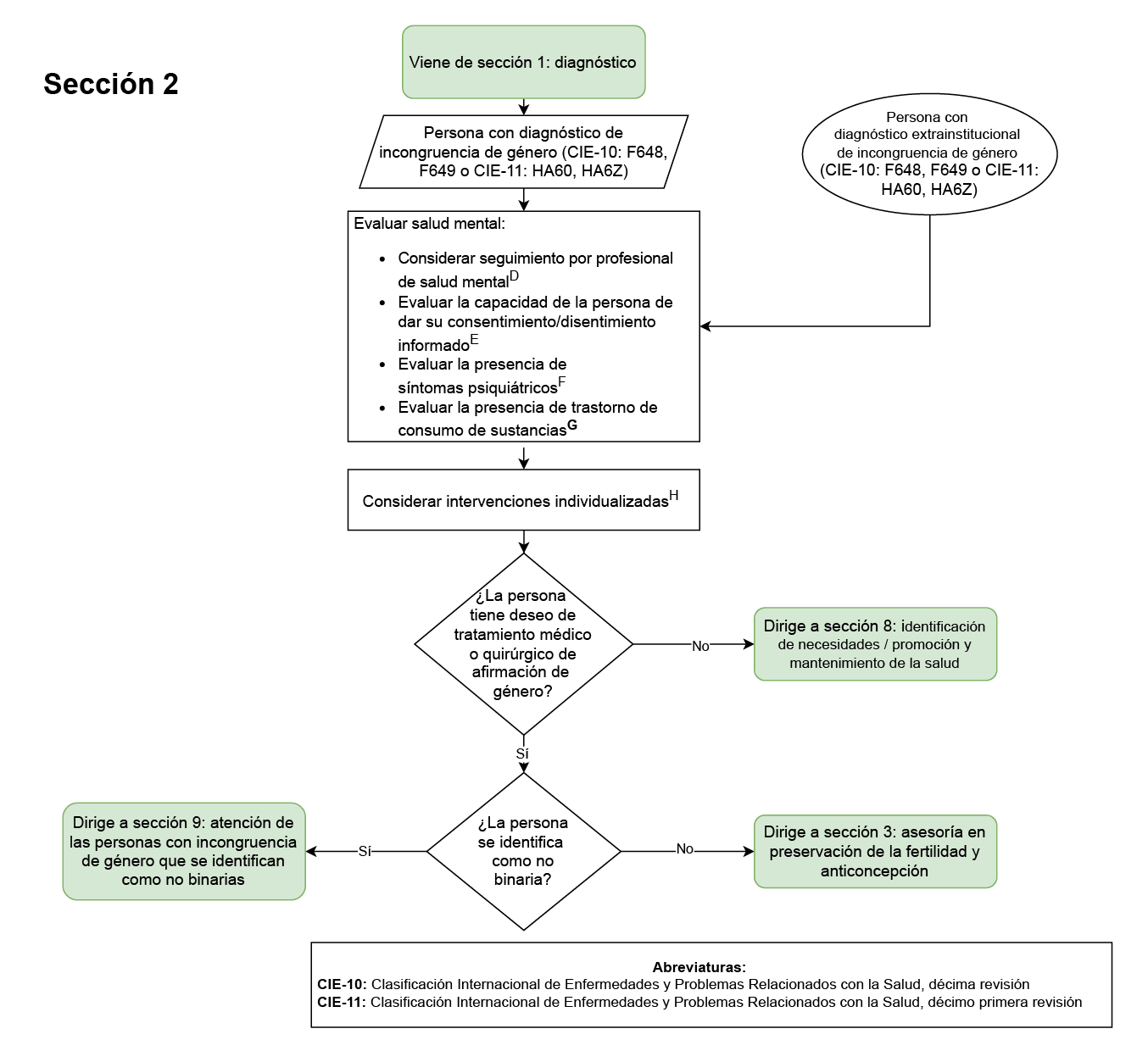
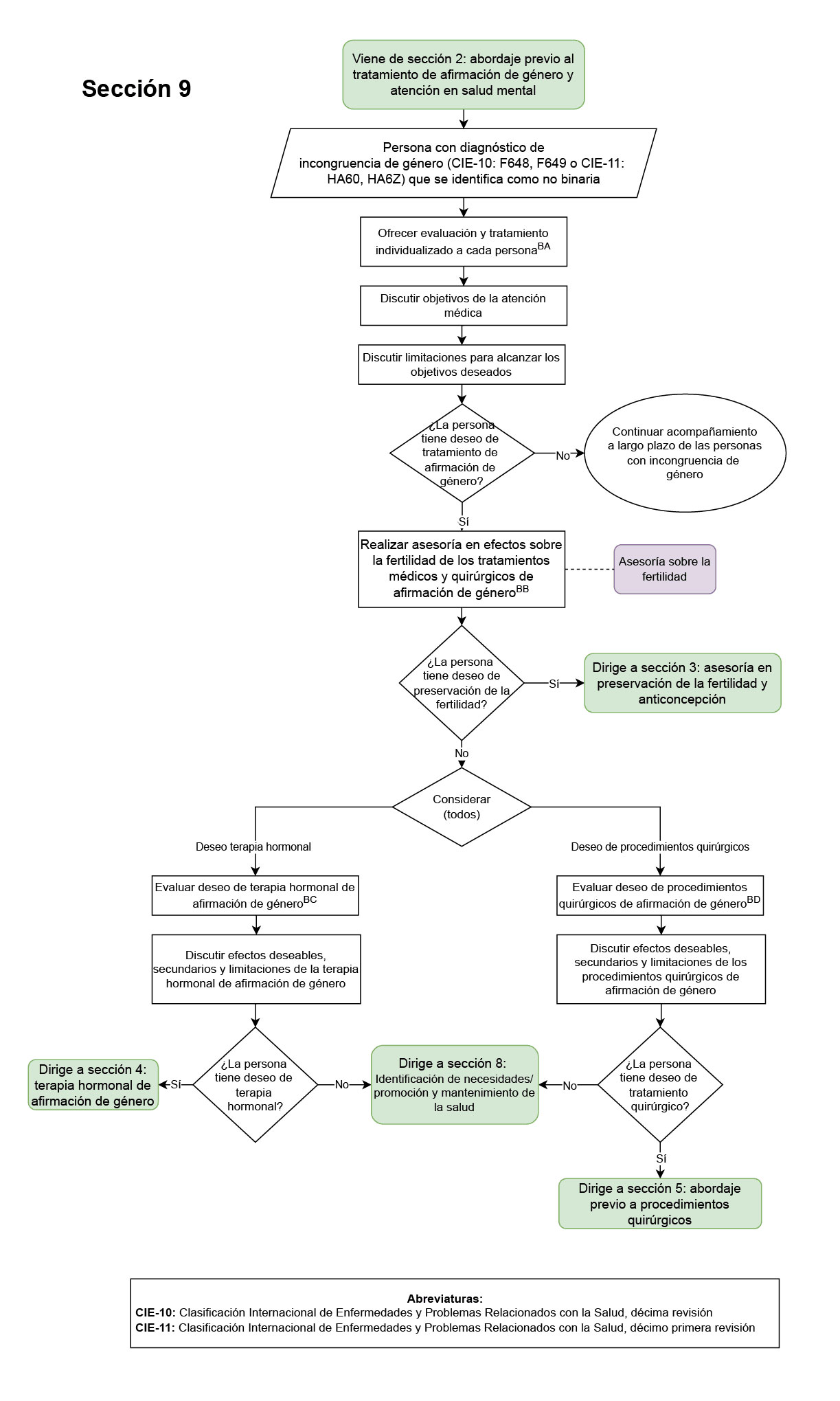
- Registro en la historia clínica de que la asesoría en fertilidad o derivación a especialista en infertilidad a todas las personas con incongruencia de género que vayan a ser sometidas a terapias médicas o quirúrgicas de afirmación de género (Sección 3 del diagrama de flujo: asesoría en fertilidad y anticoncepción, Sección 9 del diagrama de flujo: atención de las personas con incongruencia de género que se identifican como no binarias): este fue elegido como punto de control ya que es de vital importancia asesorar a las personas acerca de los efectos reversibles y no reversibles sobre la fertilidad de las terapias médica y quirúrgica de afirmación de género.
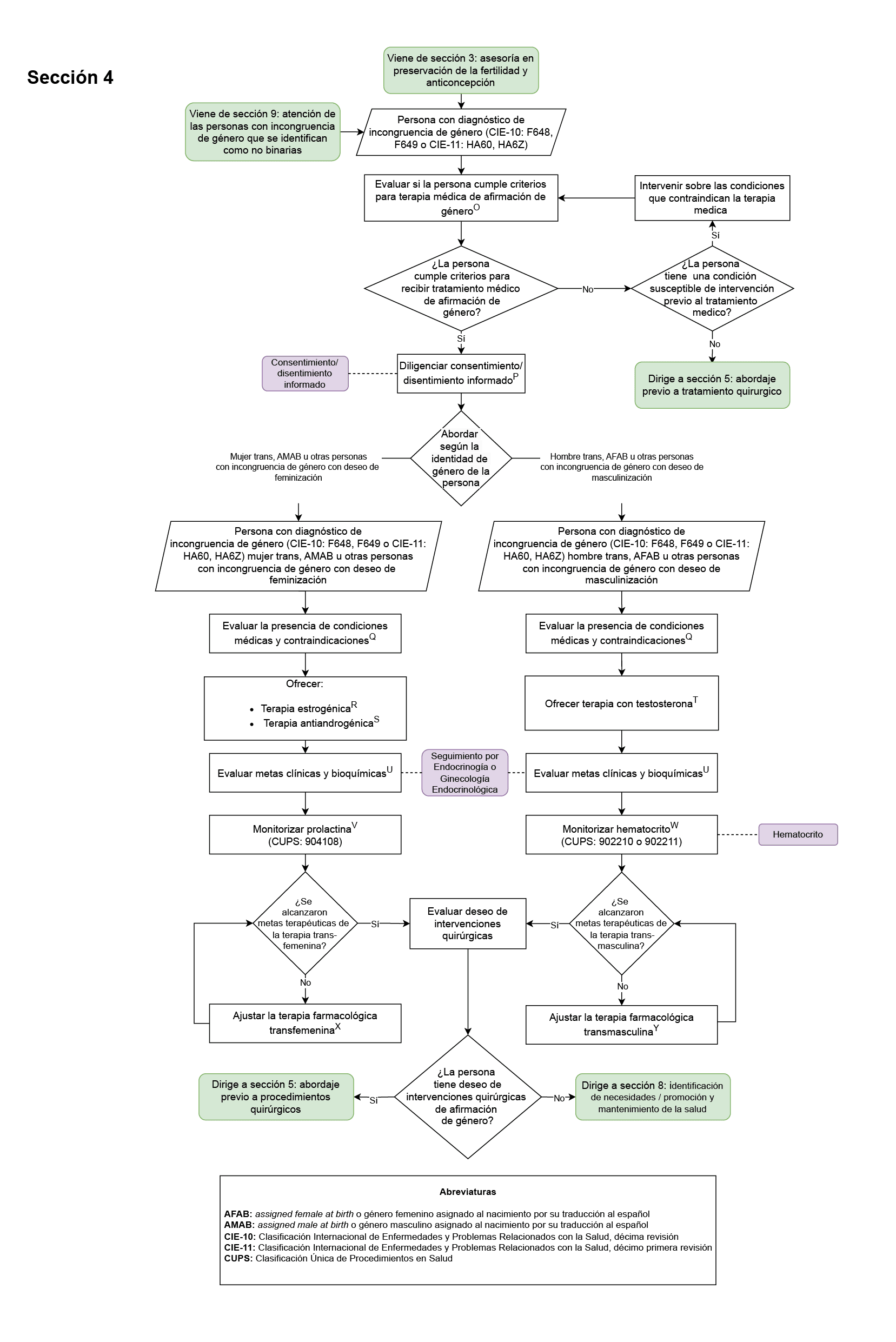
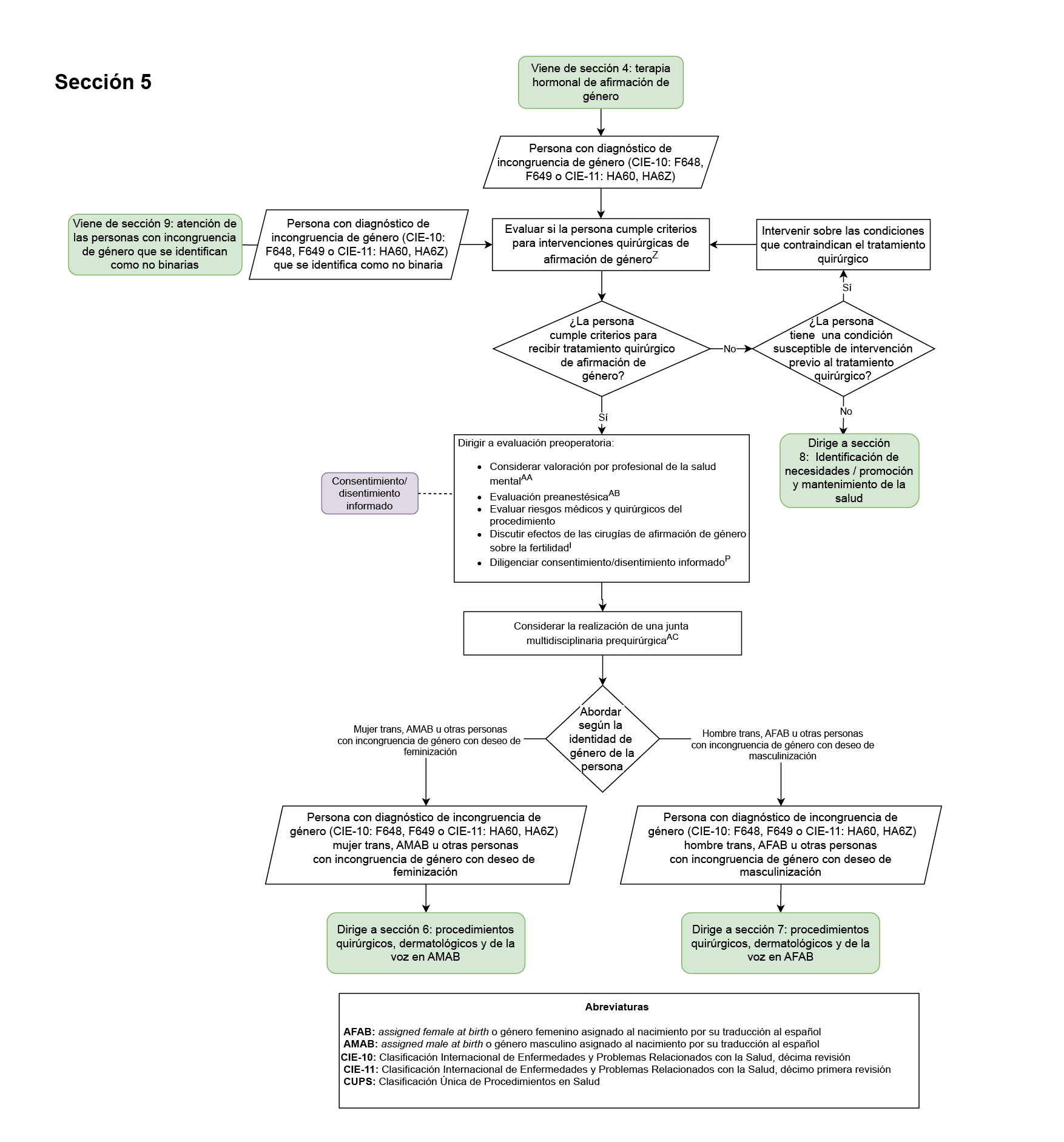
- Diligenciamiento del consentimiento/disentimiento informado previo al inicio de la terapia hormonal de afirmación de género y de los procedimientos quirúrgicos de afirmación de género (Secciones 4 del diagrama de flujo: terapia hormonal de afirmación de género, Sección 5 del diagrama de flujo: abordaje previo a procedimientos quirúrgicos): este fue elegido como punto de control ya que las personas con incongruencia de género deben ser evaluadas para su capacidad de toma de decisiones, así como diligenciar consentimientos o disentimientos informados respectivos previo al inicio de terapias médicas o quirúrgicas que puedan tener efectos clínicos reversibles o no reversibles.
- Medición del hematocrito de manera anual en personas con incongruencia de género en terapia estable con testosterona (Sección 4 del diagrama de flujo: terapia hormonal de afirmación de género): este fue elegido como punto de control ya que es un efecto adverso frecuente y potencialmente grave del uso de testosterona.
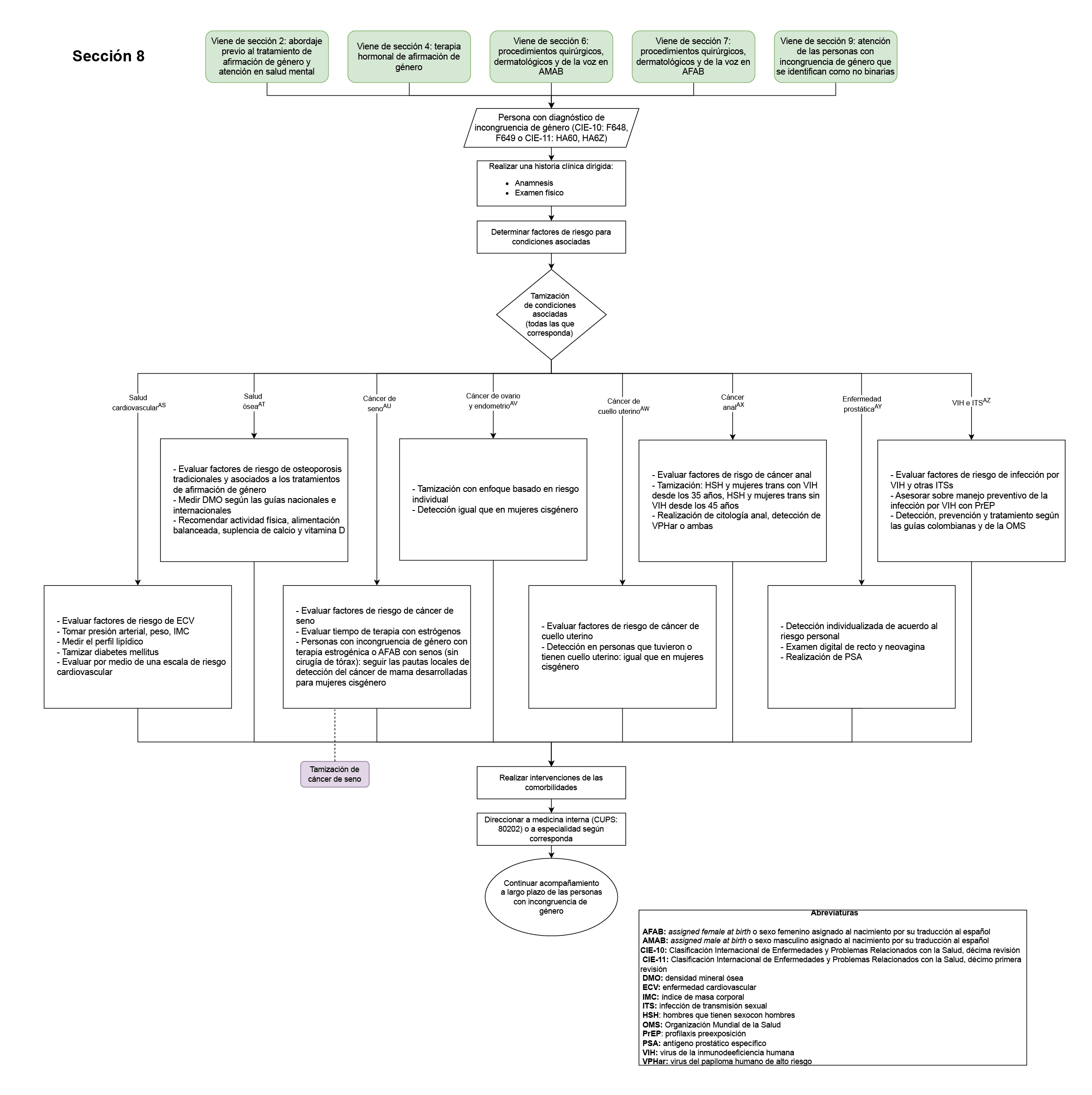
- Tamización de cáncer de seno en personas con incongruencia de género con terapia estrogénica o AFAB con senos (sin cirugía de tórax) mayores de 50 años (según las guías nacionales): (Sección 8 del diagrama de flujo: evaluación de condiciones asociadas): este fue elegido como punto de control ya que al igual que las personas cisgénero, las personas con incongruencia de género se encuentran en riesgo de desarrollar cáncer de mama, el cual es uno de los cánceres más frecuentes en la población colombiana.
- Seguimiento semestral (mínimo) por médico especialista en endocrinología o ginecología endocrinológica en las personas con incongruencia de género que estén recibiendo terapia hormonal transafirmativa (Sección 4 del diagrama de flujo: terapia hormonal de afirmación de género): este fue elegido como punto de control dado que es fundamental monitorizar los efectos deseados, secundarios y adversos asociados a la terapia hormonal.
Referencias
- Joseph A, Cliffe C, Hillyard M, Majeed A. Gender identity and the management of the transgender patient: a guide for non-specialists. J R Soc Med. abril de 2017;110(4):144-52.
- Beek TF, Cohen-Kettenis PT, Kreukels BPC. Gender incongruence/gender dysphoria and its classification history. Int Rev Psychiatry. 2016;28(1):5-12.
- Coleman E, Radix AE, Bouman WP, Brown GR, de Vries ALC, Deutsch MB, et al. Standards of Care for the Health of Transgender and Gender Diverse People, Version 8. Int J Transgend Health. 2022;23(Suppl 1):S1-259.
- Hembree WC, Cohen-Kettenis PT, Gooren L, Hannema SE, Meyer WJ, Murad MH, et al. Endocrine Treatment of Gender-Dysphoric/Gender-Incongruent Persons: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 1 de noviembre de 2017;102(11):3869-903.
- UCSF Gender Affirming Health Program, Department of Family and Community Medicine, University of California San Francisco. Guidelines for the Primary and Gender-Affirming Care of Transgender and Gender Nonbinary People | Gender Affirming Health Program [Internet]. [citado 4 de julio de 2024]. Disponible en: https://transcare.ucsf.edu/guidelines.
- Robles García R, Ayuso-Mateos JL. CIE-11 and the depathologisation of the transgender condition. Rev Psiquiatr Salud Ment (Engl Ed). 2019;12(2):65-7.
- White Hughto JM, Reisner SL, Pachankis JE. Transgender stigma and health: A critical review of stigma determinants, mechanisms, and interventions. Soc Sci Med. diciembre de 2015;147:222-31.
- Safer JD, Coleman E, Feldman J, Garofalo R, Hembree W, Radix A, et al. Barriers to healthcare for transgender individuals. Curr Opin Endocrinol Diabetes Obes. abril de 2016;23(2):168-71.
- Goodman M, Adams N, Corneil T, Kreukels B, Motmans J, Coleman E. Size and Distribution of Transgender and Gender Nonconforming Populations: A Narrative Review. Endocrinol Metab Clin North Am. junio de 2019;48(2):303-21.
- Zucker KJ. Epidemiology of gender dysphoria and transgender identity. Sex Health. octubre de 2017;14(5):404-11.
- Zhang Q, Goodman M, Adams N, Corneil T, Hashemi L, Kreukels B, et al. Epidemiological considerations in transgender health: A systematic review with focus on higher quality data. Int J Transgend Health. 2020;21(2):125-37.
- Esteva de Antonio I, Gómez-Gil E, GIDSEEN Group. Coordination of healthcare for transsexual persons: a multidisciplinary approach. Curr Opin Endocrinol Diabetes Obes. diciembre de 2013;20(6):585-91.
- American Psychological Association. Guidelines for psychological practice with transgender and gender nonconforming people. Am Psychol. diciembre de 2015;70(9):832-64.
- Brouwers MC, Kerkvliet K, Spithoff K, AGREE Next Steps Consortium. The AGREE Reporting Checklist: a tool to improve reporting of clinical practice guidelines. BMJ. 8 de marzo de 2016;i1152.
- Whitlock BL, Duda ES, Elson MJ, Schwab PP, Uner OE, Wen S, et al. Primary Care in Transgender Persons. Endocrinol Metab Clin North Am. junio de 2019;48(2):377-90.
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders (DSM-5 (R)). 5a ed. Arlington, TX, Estados Unidos de América: American Psychiatric Association Publishing; 2013.
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders, fifth edition, text revision (DSM-5-TR®): Test questions for the diagnostic criteria. Muskin PR, Dickerman AL, Drysdale A, Holderness CC, editores. Arlington, TX, Estados Unidos de América: American Psychiatric Association Publishing; 2023.
- CIE-11 para estadísticas de mortalidad y morbilidad [Internet]. [citado 25 de octubre de 2024]. Disponible en: https://icd.who.int/browse/2024-01/mms/es#411470068.
- Fleischman A, Russell M, Russell AN, Qi Y, Jewell V. Life Satisfaction and Gender Congruence in Transgender Individuals: A Role for Occupational Therapy. OTJR (Thorofare N J). 30 de julio de 2024;15394492241264467.
- Rodriguez-Wallberg K, Obedin-Maliver J, Taylor B, Van Mello N, Tilleman K, Nahata L. Reproductive health in transgender and gender diverse individuals: A narrative review to guide clinical care and international guidelines. Int J Transgend Health. 2023;24(1):7-25.
- Nadgauda AS, Butts S. Barriers to fertility preservation access in transgender and gender diverse adolescents: a narrative review. Ther Adv Reprod Health. 2024;18:26334941231222120.
- Corte constitucional de Colombia. Sentencia T-918/12. [Internet]. [citado 26 de julio de 2024]. Disponible en: https://www.corteconstitucional.gov.co/relatoria/2012/T-918-12.htm.
- Chiang T, Bachmann GA. The informed consent model is adequate for gender-affirming treatment: issues related with mental health assessment in the United States. J Sex Med. 27 de abril de 2023;20(5):584-7.
- Pérez López G. Gender identity: Current concepts and gender-affirming hormone therapy. Endocrinol Diabetes Nutr (Engl Ed). marzo de 2023;70 Suppl 1:27-37.
- Lombardo J, Simone N. Care of Transgender Persons. N Engl J Med. 9 de abril de 2020;382(15):1481.
- Shin SJ, Kumar A, Safer JD. Gender-Affirming Surgery: Perioperative Medical Care. Endocr Pract. abril de 2022;28(4):420-4.
- Diaz Tribaldos CD. Estándar clínico basado en la evidencia. Diagnóstico, tratamiento y seguimiento del paciente con obesidad. Hospital Universitario Nacional de Colombia. 26 de enero de 2022 [citado 5 de julio de 2024]; Disponible en: https://repositorio.unal.edu.co/handle/unal/81019
- Jiang DD, Gallagher S, Burchill L, Berli J, Dugi D. Implementation of a Pelvic Floor Physical Therapy Program for Transgender Women Undergoing Gender-Affirming Vaginoplasty. Obstet Gynecol. mayo de 2019;133(5):1003-11.
- Narayan SK, Morrison T, Dugi DD, Mosser S, Berli JU. Gender Confirmation Surgery for the Endocrinologist. Endocrinol Metab Clin North Am. junio de 2019;48(2):403-20.
- Yeung H, Kahn B, Ly BC, Tangpricha V. Dermatologic Conditions in Transgender Populations. Endocrinol Metab Clin North Am. junio de 2019;48(2):429-40.
- Oodit R, Biccard BM, Panieri E, Alvarez AO, Sioson MRS, Maswime S, et al. Guidelines for Perioperative Care in Elective Abdominal and Pelvic Surgery at Primary and Secondary Hospitals in Low-Middle-Income Countries (LMIC’s): Enhanced Recovery After Surgery (ERAS) Society Recommendation. World J Surg. agosto de 2022;46(8):1826-43.
- Bedar M, Dejam D, Caprini RM, Huang KX, Cronin BJ, Khetpal S, et al. An enhanced recovery after surgery protocol for facial feminization surgery reduces perioperative opioid usage, pain, and hospital stay. J Plast Reconstr Aesthet Surg. octubre de 2023;85:393-400.
- Altman AD, Robert M, Armbrust R, Fawcett WJ, Nihira M, Jones CN, et al. Guidelines for vulvar and vaginal surgery: Enhanced Recovery After Surgery Society recommendations. Am J Obstet Gynecol. octubre de 2020;223(4):475-85.
- Tirrell AR, Abu El Hawa AA, Bekeny JC, Fan KL, Del Corral G. Minimizing opioid consumption by eliminating patient-controlled analgesia after penile inversion vaginoplasty with enhanced recovery after surgery (ERAS) protocol. Andrology. febrero de 2022;10(2):232-40.
- Ospino-Rodriguez GE, et al. Estándar clínico basado en la evidencia: prevención y tratamiento del dolor agudo postoperatorio del paciente adulto en el Hospital Universitario Nacional de Colombia. 12 de julio de 2024 [citado 1 de noviembre de 2024]; Disponible en: https://www.hun.edu.co/sites/default/files/2024-10/Daruma_vfinal_DAP_1.pdf.
- Melendez-Rhenals S, et al. Estándar clínico basado en la evidencia: diagnóstico y tratamiento del paciente adulto con infección de piel y tejidos blandos en el Hospital Universitario Nacional de Colombia. 13 de marzo de 2024 [citado 1 de noviembre de 2024]; Disponible en: https://www.hun.edu.co/sites/default/files/2024-04/02_24_Compilado_IPTB_Daruma_final.pdf.
- Cortés JA, et al. Estándar Clínico Basado en la Evidencia: Diagnóstico y tratamiento del paciente con infección de vías urinarias complicada en el Hospital Universitario Nacional de Colombia. 28 de septiembre de 2022 [citado 1 de noviembre de 2024]; Disponible en: https://www.hun.edu.co/sites/default/files/2022-10/IVU.pdf.
- Sayegh F, Ludwig DC, Ascha M, Vyas K, Shakir A, Kwong JW, et al. Facial Masculinization Surgery and its Role in the Treatment of Gender Dysphoria. J Craniofac Surg. julio de 2019;30(5):1339-46.
- Steffenssen MCW, Kristiansen ALH, Damsgaard TE. A Systematic Review and Meta-analysis of Functional Shoulder Impairment After Latissimus Dorsi Breast Reconstruction. Ann Plast Surg. enero de 2019;82(1):116-27.
- Rosen HN, Hamnvik OPR, Jaisamrarn U, Malabanan AO, Safer JD, Tangpricha V, et al. Bone Densitometry in Transgender and Gender Non-Conforming (TGNC) Individuals: 2019 ISCD Official Position. J Clin Densitom. 2019;22(4):544-53.
- US Preventive Services Task Force, Nicholson WK, Silverstein M, Wong JB, Barry MJ, Chelmow D, et al. Screening for Breast Cancer: US Preventive Services Task Force Recommendation Statement. JAMA. 11 de junio de 2024;331(22):1918-30.
- WHO. WHO Position Paper on Mammography Screening [Internet]. Geneva: World Health Organization; 2014 [citado 4 de julio de 2024]. (WHO Guidelines Approved by the Guidelines Review Committee). Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK269545/
- Peña Torres E. Guía de práctica clínica (GPC) para la detección temprana, tratamiento integral, seguimiento y rehabilitación del cáncer de mama: Versión para profesionales de la salud. 2013 [citado 5 de julio de 2024]; Disponible en: https://www.medicosgeneralescolombianos.com/images/Guias_2013/gpc_19prof_sal_camama.pdf
- Whitton K, Baber R. Androgen-based therapies in women. Best Pract Res Clin Endocrinol Metab. enero de 2024;38(1):101783.
- Stier EA, Clarke MA, Deshmukh AA, Wentzensen N, Liu Y, Poynten IM, et al. International Anal Neoplasia Society’s consensus guidelines for anal cancer screening. Int J Cancer. 15 de mayo de 2024;154(10):1694-702.
- Ilott I, Rick J, Patterson M, Turgoose C, Lacey A. What is protocol-based care? A concept analysis. J Nurs Manag. octubre de 2006;14(7):544-52.
- Gulwani S. Programming by examples: applications, algorithms, and ambiguity resolution. En: Proceedings of the 19th International Symposium on Principles and Practice of Declarative Programming [Internet]. Namur Belgium: ACM; 2017 [citado 4 de julio de 2024]. p. 2-2. Disponible en: https://dl.acm.org/doi/10.1145/3131851.3131853
- Klein DA, Paradise SL, Goodwin ET. Caring for Transgender and Gender-Diverse Persons: What Clinicians Should Know. Am Fam Physician. 1 de diciembre de 2018;98(11):645-53.
- Griffin G. A Dictionary of Gender Studies. En Oxford University Press; 2017 [citado 4 de julio de 2024]. Disponible en: https://www.oxfordreference.com/display/10.1093/acref/9780191834837.001.0001/acref-9780191834837
- National LGBTQIA+ health education center. LGBTQIA+ Glossary of Terms for Health Care Teams [Internet]. LGBTQIA+. [citado 4 de julio de 2024]. Disponible en: https://www.lgbtqiahealtheducation.org/publication/glossary/
- Jun GT, Ward J, Morris Z, Clarkson J. Health care process modelling: which method when? Int J Qual Health Care. junio de 2009;21(3):214-24.
- Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 29 de marzo de 2021;372:n71.
- Morales Arreola F. Gestación subrogada y filiación: su regulación en Tabasco y Sinaloa. 2019 [citado 31 de octubre de 2024]; Disponible en: http://repositorio-digital.cide.edu//handle/11651/3685