ECBE
Diagnóstico, tratamiento y rehabilitación del paciente con infección por SARS-CoV-2 con compromiso pulmonar en el HUN
La infección por “SARS-CoV-2” es causante de la enfermedad COVID-19. En los casos de COVID-19 severa los pacientes pueden presentar síndrome de disfunción multiorgánica y puede producir la muerte de quien la padezca. Los síntomas y signos respiratorios más frecuentes son tos, disnea, odinofagia, fatiga, debilidad muscular y fiebre. Por otra parte, los síntomas y signos gastrointestinales que se pueden presentar son diarrea, emesis y dolor abdominal. Además, en estos síntomas se han descrito síntomas neurológicos y neuropsiquiátricos como anosmia, disgeusia, mialgia, debilidad, depresión, cefalea, ansiedad y alteración del estado mental.
A lo largo de la pandemia, han surgido diversos tratamientos experimentales y, en consecuencia, el tratamiento de los pacientes con COVID-19 es variado. En la medicina moderna, es importante individualizar a cada paciente con el objetivo de cumplir sus metas terapéuticas. En este sentido, contar con herramientas que permitan unificar los criterios clínicos y conceptos al interior de los hospitales puede ayudar a mejorar las decisiones que se toman para atender estos pacientes. Teniendo en cuenta lo anterior, se busca estandarizar la atención de pacientes adultos con infección por SARS-CoV-2 con compromiso pulmonar atendidos en el HUN (sala general de hospitalización o UCI).
NUESTRO
ALCANCE
Con base en la mejor evidencia disponible, este ECBE provee recomendaciones sobre el diagnóstico, tratamiento y rehabilitación de pacientes adultos con sospecha o confirmación de infección por SARS-CoV-2 con compromiso pulmonar atendidos en el HUN (sala general de hospitalización o UCI).
Las recomendaciones contenidas en este ECBE están dirigidas a profesionales de la salud involucrados en la atención de pacientes con infección por SARS-CoV-2 y con compromiso pulmonar (especialistas en medicina interna, infectología, neumología, cuidado intensivo, radiología, medicina del deporte, fisiatría, enfermería, fisioterapia, nutrición, laboratorio clínico, psicología, psiquiatría, terapia ocupacional y fonoaudiología; médicos residentes y médicos generales). El ECBE también podrá ser usado tanto por docentes, como por estudiantes de ciencias de la salud (pregrado y posgrado) de la Universidad Nacional de Colombia que se encuentren realizando sus prácticas formativas en el HUN, así como por personal administrativo de la institución responsable de tomar de decisiones relacionadas con el tratamiento de estos pacientes.
Líderes clínicos
July Torres González. Medica neumóloga, Servicio de Neumología y Proceso de Atención en Cuidado Crítico, Hospital Universitario
Nacional de Colombia.
Edgar Alberto Sánchez Morales. Profesor asociado, Departamento de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia. Médico neumólogo; coordinador, Unidad de Apoyo en Neumología y coordinador, Servicio de Neumología, Hospital Universitario
Nacional de Colombia.
Andrea Ávila Bogotá. Profesora ocasional, posgrado en medicina del deporte, Facultad de Medicina, Universidad Nacional de Colombia. Médica deportóloga, Servicio de Rehabilitación y Desarrollo Humano, Hospital Universitario Nacional de Colombia.
Diagrama de flujo de para el diagnóstico, tratamiento y rehabilitación del paciente con infección por SARS-CoV-2 con compromiso pulmonar en el Hospital Universitario Nacional de Colombia.
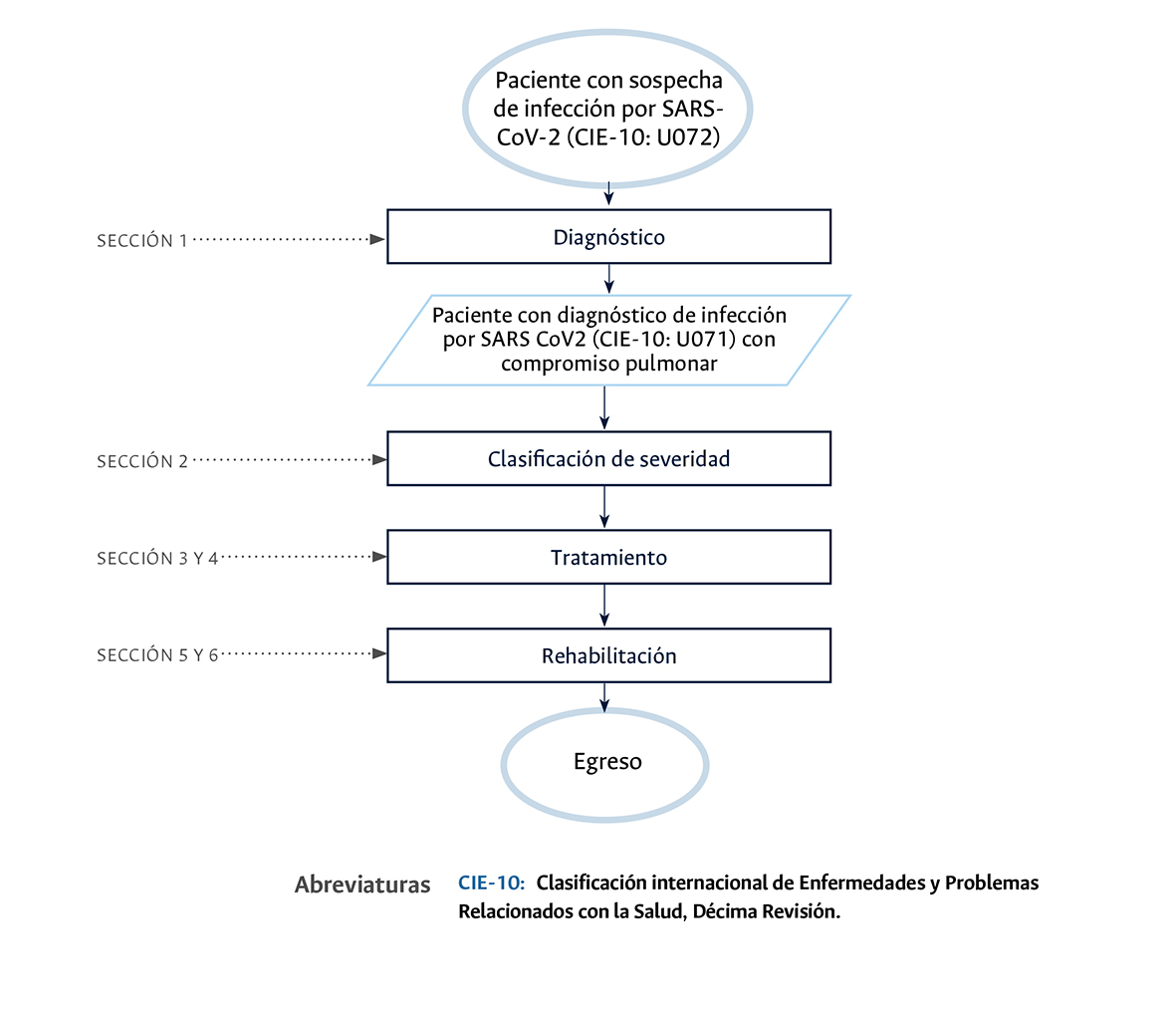
Autores
July Torres González. Medica neumóloga, Servicio de Neumología y Proceso de Atención en Cuidado Crítico, Hospital Universitario Nacional de Colombia.
Edgar Alberto Sánchez Morales. Profesor asociado, Departamento de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia. Médico neumólogo; coordinador, Unidad de Apoyo en Neumología y coordinador, Servicio de Neumología, Hospital Universitario Nacional de Colombia.
Andrea Ávila Bogotá. Profesora ocasional, posgrado en medicina del deporte, Facultad de Medicina, Universidad Nacional de Colombia. Médica deportóloga, Servicio de Rehabilitación y Desarrollo Humano, Hospital Universitario Nacional de Colombia.
Jesús Castañeda Zabala. Médico residente de segundo año de la especialidad en medicina interna, Departamento de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia.
Laura Gómez Cifuentes. Médica residente de tercer año de la especialidad en Medicina del Deporte, Facultad de Medicina, Universidad Nacional de Colombia.
Héctor Andrés Ruiz Ávila. Profesor adjunto, Facultad de Medicina, Universidad Nacional de Colombia. Médico anestesiólogo e intensivista, Proceso de Atención en Cuidado Crítico, Hospital Universitario Nacional de Colombia.
Lida Johana González Avella. Fonoaudióloga, Servicio de Atención en Rehabilitación y Desarrollo Humano, Hospital Universitario Nacional de Colombia.
Mónica Romero Espinosa. Profesora ad honorem, Departamento de la Ocupación Humana, Facultad de Medicina, Universidad Nacional de Colombia. Terapeuta ocupacional, Servicio de Atención en Rehabilitación y Desarrollo Humano, Hospital Universitario Nacional de Colombia.
Mariana Díaz Amaya. Profesora ocasional, Departamento de Psicología, Facultad de Ciencias Humanas, Universidad Nacional de Colombia. Psicóloga, Servicio de Psicología, Hospital Universitario Nacional de Colombia.
Vanesa Stefany Pinillos Malagón. Profesora ad honorem, Departamento del Movimiento Corporal Humano y sus Desórdenes, Facultad de Medicina, Universidad Nacional de Colombia. Fisioterapeuta y coordinadora, Apoyo Terapéutico, Proceso de Atención en Cuidado Crítico, Hospital Universitario Nacional de Colombia.
Jorge Arturo Díaz Ruiz. Profesor titular, Departamento de Medicina Física y Rehabilitación, Facultad de Medicina, Universidad Nacional de Colombia. Médico especialista en medicina física y rehabilitación, Servicio de Rehabilitación y Desarrollo Humano, Hospital Universitario Nacional de Colombia.
Liliana Rodríguez. Profesora ocasional, Departamento de Medicina Física y Rehabilitación, Facultad de Medicina, Universidad Nacional de Colombia. Médica especialista en medicina física y rehabilitación, Servicio de Rehabilitación y Desarrollo Humano, Hospital Universitario Nacional de Colombia.
Jorge Alberto Cortés. Profesor titular, Departamento de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia. Médico especialista en infectología, Servicio de Infectología, Hospital Universitario Nacional de Colombia.
Miguel Cote Menéndez. Profesor titular, Departamento de Psiquiatría, Facultad de Medicina, Universidad Nacional de Colombia. Médico psiquiatra y jefe, Servicio de Psiquiatría ySalud Mental, Hospital Universitario Nacional de Colombia.
Ángel Yobany Sánchez Merchán. Profesor asociado, Departamento de Patología, Facultad de Medicina, Universidad Nacional de Colombia. Patólogo anatómico y clínico y director, Laboratorio Clínico y Patología, Hospital Universitario Nacional de Colombia.
Andrés Felipe Leal Santofimio. Profesor ad honorem, Departamento del Movimiento Corporal Humano y sus Desórdenes, Facultad de Medicina, Universidad Nacional de Colombia. Fisioterapeuta, Proceso de Atención en Rehabilitación y Desarrollo Humano, Hospital Universitario Nacional de Colombia.
Cristian Arvey Guzmán David. Profesor ad honorem, Departamento del Movimiento Corporal Humano y sus Desórdenes, Facultad de Medicina, Universidad Nacional de Colombia. Estudiante de la maestría en fisiología, Facultad de Medicina, Universidad Nacional de Colombia. Fisioterapeuta, Proceso de Atención en Cuidado Crítico, Hospital Universitario Nacional de Colombia.
Lida Marcela Caicedo Torres. Nutricionista dietista, magíster en fisiología, Universidad Nacional de Colombia. Nutricionista clínica, Servicio de Nutrición y Dietética, Hospital Universitario Nacional de Colombia.
Fabián Andrés Parra Durán. Médico residente de cuarto año de la especialidad en Medicina Física y Rehabilitación, Facultad de Medicina, Universidad Nacional de Colombia.
Camilo Povea Combariza. Profesor asociado, Departamento de Medicina del Deporte; coordinador, Especialidad en medicina del deporte, y médico especialista en medicina del deporte, Facultad de Medicina, Universidad Nacional de Colombia. Médico del deporte, Proceso de Atención en Rehabilitación y Desarrollo Humano, Hospital Universitario Nacional de Colombia.
Luz Dary Bulla. Enfermera, Proceso de Hospitalización, Hospital Universitario Nacional de Colombia.
Wilmer Aponte Barrios. Profesor asociado, Departamento de Radiología, Facultad de Medicina, Universidad Nacional de Colombia. Radiólogo, Servicio de Atención en Radiología e Imágenes Diagnósticas, Hospital Universitario Nacional de Colombia.
Carlos Guillermo Rico. Médico residente de segundo año de la especialidad en Psiquiatría, Facultad de Medicina, Universidad Nacional de Colombia.
Mariana Pérez Corrales. Médica residente de primer año de la especialidad en Psiquiatría, Facultad de Medicina, Universidad Nacional de Colombia.
Harold Betancourt Pérez. Químico farmacéutico, Programa de Oncología, Servicio de Farmacia, Hospital Universitario Nacional de Colombia.
Fernando Martínez Pérez. Médico auditor de calidad, Proceso de Gestión de Calidad y Seguridad del Riesgo en Salud, Hospital Universitario Nacional de Colombia.
Javier Amaya-Nieto. Candidato a magíster en epidemiología clínica, Facultad de Medicina, Universidad Nacional de Colombia. Médico, Dirección de Investigación e Innovación, Hospital Universitario Nacional de Colombia.
Jaime David Navarro Cárdenas. Médico, Instituto de Investigaciones Clínicas, Facultad de Medicina, Universidad Nacional de Colombia.
Romar Baquero Galvis. Estudiante de doceavo semestre de medicina, Facultad de Medicina, Universidad Nacional de Colombia.
Paula González-Caicedo. Candidata a magíster en epidemiología clínica, Facultad de Medicina, Universidad Nacional de Colombia. Fisioterapeuta, Servicio de Atención en Cuidado Crítico y metodóloga de investigación, Dirección de Investigación e Innovación, Hospital Universitario Nacional de Colombia.
Giancarlo Buitrago. Profesor asociado y director, Instituto de Investigaciones Clínicas, Facultad de Medicina, Universidad Nacional de Colombia. Director, Dirección de Investigación e Innovación, Hospital Universitario Nacional de Colombia.
Comité de Estándares Clínicos. Universidad Nacional de Colombia, Hospital Universitario Nacional de Colombia.
Contribuciones de los autores
Coordinación clínica: July Torres González, Edgar Alberto Sánchez Morales, Andrea Ávila Bogotá, Jesús Castañeda Zabala y Laura Gómez Cifuentes.
Coordinación metodológica: Javier Amaya-Nieto, Jaime David Navarro Cárdenas, Paula González-Caicedo y Giancarlo Buitrago.
Definición de alcance y objetivos: July Torres González, Edgar Alberto Sánchez Morales, Andrea Ávila Bogotá, Jesús Castañeda Zabala, Laura Gómez Cifuentes, Javier Amaya-Nieto y Jaime David Navarro Cárdenas.
Revisión sistemática de guías de práctica clínica: July Torres González, Edgar Alberto Sánchez Morales, Andrea Ávila Bogotá, Jesús Castañeda Zabala, Laura Gómez Cifuentes, Javier Amaya-Nieto y Jaime David Navarro.
Algoritmo clínico preliminar: July Torres González, Edgar Alberto Sánchez Morales, Andrea Ávila Bogotá, Héctor Andrés Ruiz Ávila, Jesús Castañeda Zabala, Laura Gómez Cifuentes, Jaime David Navarro Cárdenas, Rosa Lucía Rodríguez, Judith Martín, Julieth Calderón, Carlos Rico, Nina Velosa, Javier Amaya-Nieto, Paula González-Caicedo, Anamaría Vargas Cáceres y Romar Baquero Galvis.
Acuerdo interdisciplinario: July Torres González, Edgar Alberto Sán-chez Morales, Héctor Andrés Ruiz Ávila, Andrea Ávila Bogotá, Jesús Castañeda Zabala, Laura Gómez Cifuentes, Mónica Romero Espinosa, Mariana Díaz Amaya, Jorge Alberto Cortés, Miguel Cote Menéndez, Ángel Yobany Sánchez Merchán, Andrés Felipe Leal Santofimio, Cris-tian Arvey Guzmán David, Lida Marcela Caicedo Torres, Fabián Andrés Parra Durán, Camilo Povea Combariza, Luz Dary Bulla, Wilmer Aponte Barrios, Harold Betancourt Pérez y Fernando Martínez Pérez.
Algoritmo clínico final: July Torres González, Edgar Alberto Sánchez Morales, Andrea Ávila Bogotá, Jesús Castañeda Zabala, Laura Gómez Cifuentes, Carlos Saavedra, Jorge Cortés, Jairo Pérez, Carmelo Espi-nosa, Paula González-Caicedo, Anamaría Vargas y Giancarlo Buitrago.
Revisión y edición: July Torres González, Héctor Andrés Ruiz Ávila, Andrea Ávila Bogotá, Jesús Castañeda Zabala, Laura Gómez Cifuentes y Paula González-Caicedo.
Seguimiento del proceso: Comité de Estándares Clínicos.
Siglas
AHRQ Agency for Healthcare Research and Quality
CAM-ICU Método para la evaluación de la confusión en la UCI
CNAF Cánula nasal de alto flujo
CPAx Chelsea Critical Care Physical Assessment Tool
ECBE Estándar clínico basado en la evidencia
FR Frecuencia respiratoria
GIN Guidelines International Network
HUN Hospital Universitario Nacional de Colombia
IMS ICU Mobility Score
IROX Índice ROX
IETS Instituto de Evaluación Tecnológica en Salud
MRC Escala de fortaleza muscular Medical Research Council
MSPS Ministerio de Salud y Protección Social
NICE National Institute for Health and Clinical Excellence
OMS Organización Mundial de la Salud
OPS Organización Panamericana de la Salud
O2 Oxígeno
PaO2/FiO2 Relación entre presión arterial de oxígeno y fracción inspirada de oxígeno
PCFS Escala de estado funcional pos-COVID-19
PCR Reacción en cadena de la polimerasa
PEEP Presión positiva al final de la aspiración
RASS Escala de sedación-agitación Richmond
RT-PCR Reacción en cadena de la polimerasa con transcripción inversa
SpO2 Saturación de oxígeno
SDRA Síndrome de distrés respiratorio agudo
SIGN Scottish Intercollegiate Guidelines Network
SOFA Escala de evaluación del fallo orgánico secuencial
TAC Tomografía axial computada
UCI Unidad de cuidado intensivo
UCIM Unidad de cuidado intermedio
VM Ventilación mecánica
VMI Ventilación mecánica invasiva
WHOLIS Sistema de Información de la Biblioteca de la Organización Mundial de la Salud
Objetivos
Objetivo general
Identificar las indicaciones para el diagnóstico, tratamiento y rehabilitación de pacientes adultos con infección por SARS-CoV-2 con compromiso pulmonar, mediante el desarrollo de un ECBE.
Objetivos específicos
Identificar las áreas asistenciales del HUN involucradas en el diagnóstico, tratamiento y rehabilitación de pacientes con infección por SARS-CoV-2 con compromiso pulmonar.
Identificar recomendaciones basadas en la evidencia para el diagnóstico, tratamiento y rehabilitación de pacientes con infección por SARS-CoV-2 con compromiso pulmonar.
Generar un consenso entre los servicios/áreas asistenciales involucrados en el diagnóstico, tratamiento y rehabilitación de los pacientes con infección por SARS-CoV-2 con compromiso pulmonar.
Elaborar un algoritmo clínico para el diagnóstico, tratamiento y rehabilitación de los pacientes con infección por SARS-CoV-2 con compromiso pulmonar.
Identificar puntos de control para la implementación y evaluación del ECBE.
Presentar los lineamientos para la difusión e implementación del ECBE.
Sección uno
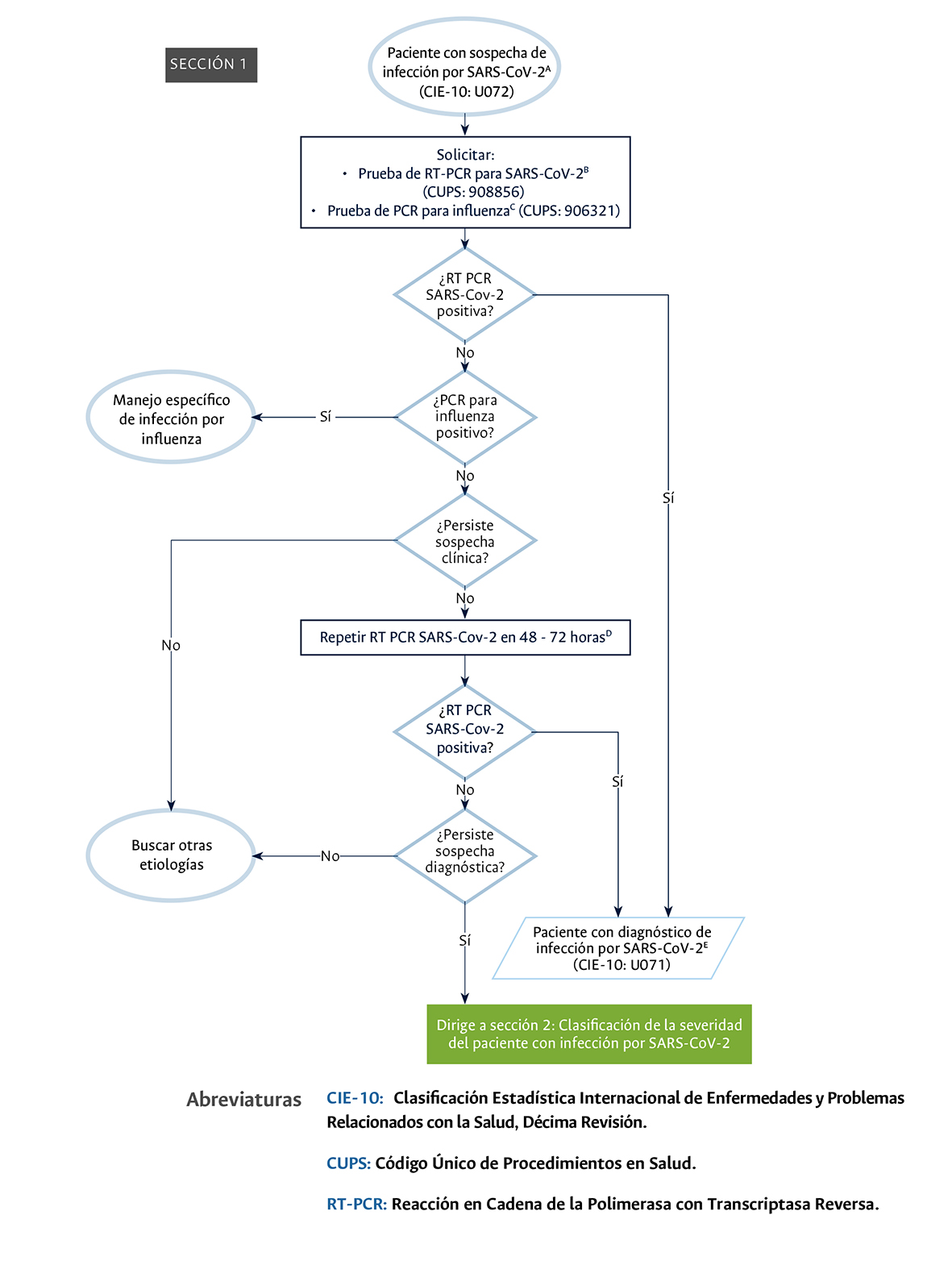
Sección 1 del diagrama de flujo: enfoque diagnóstico del paciente con infección por SARSCoV-2 con compromiso pulmonar.
Sección dos
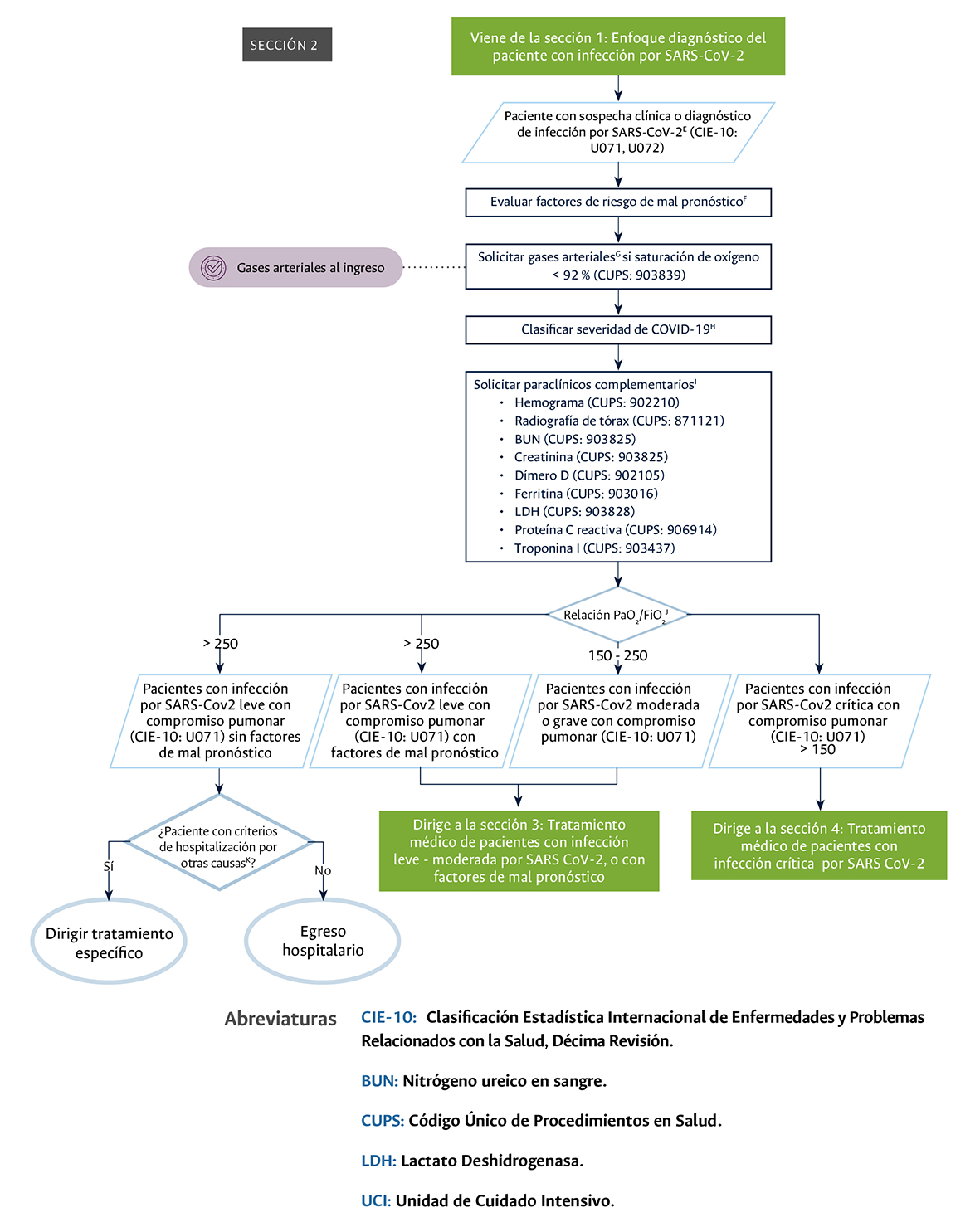
Sección 2 del diagrama de flujo: clasificación de la severidad de la COVID-19 en el paciente con infección por SARS-CoV-2 con compromiso pulmonar.
Sección tres
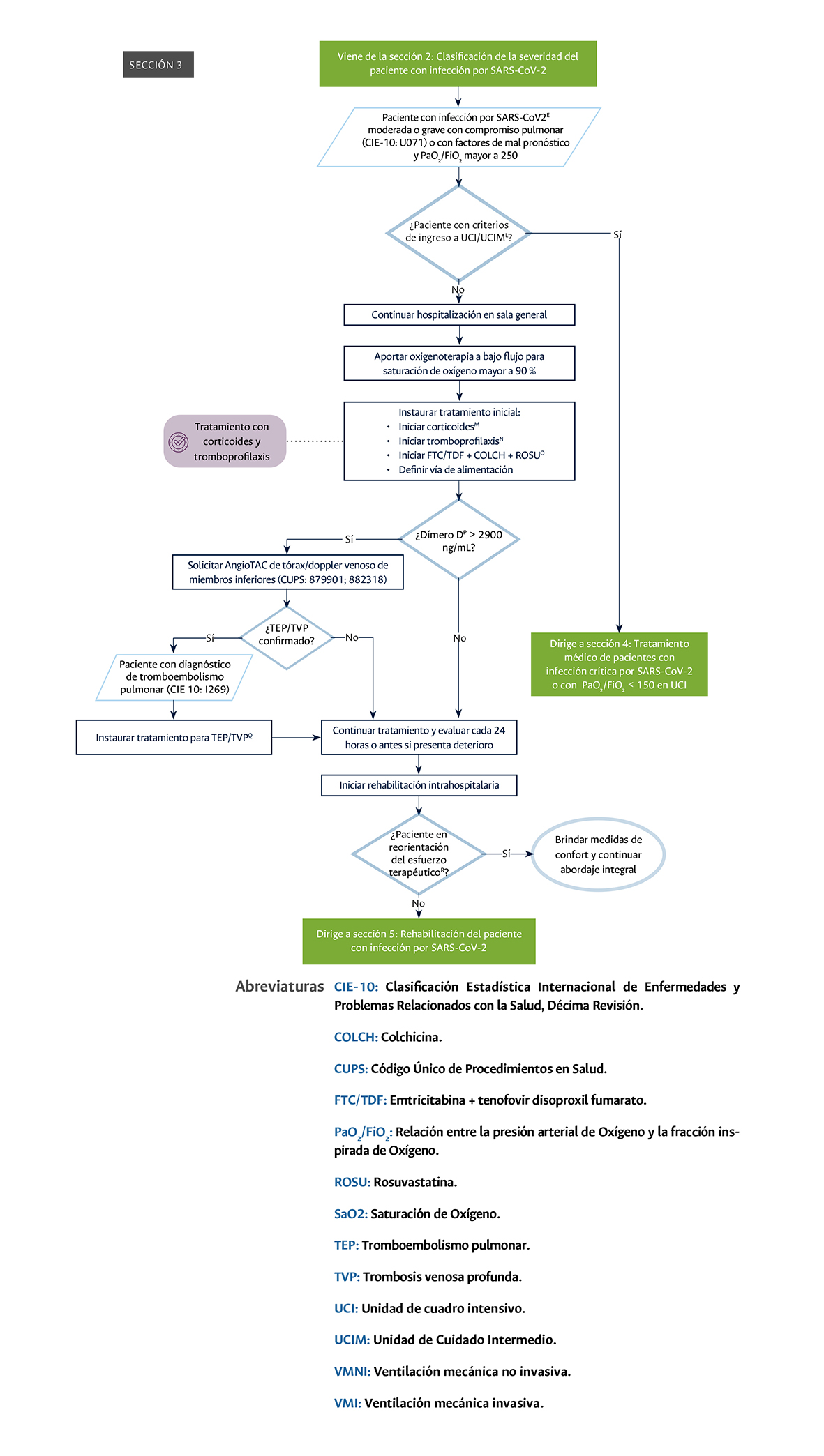
Sección 3 del diagrama de flujo: tratamiento de pacientes con SARS-CoV-2, con compromiso pulmonar y PaO2/FiO2 >150.
Sección cuatro
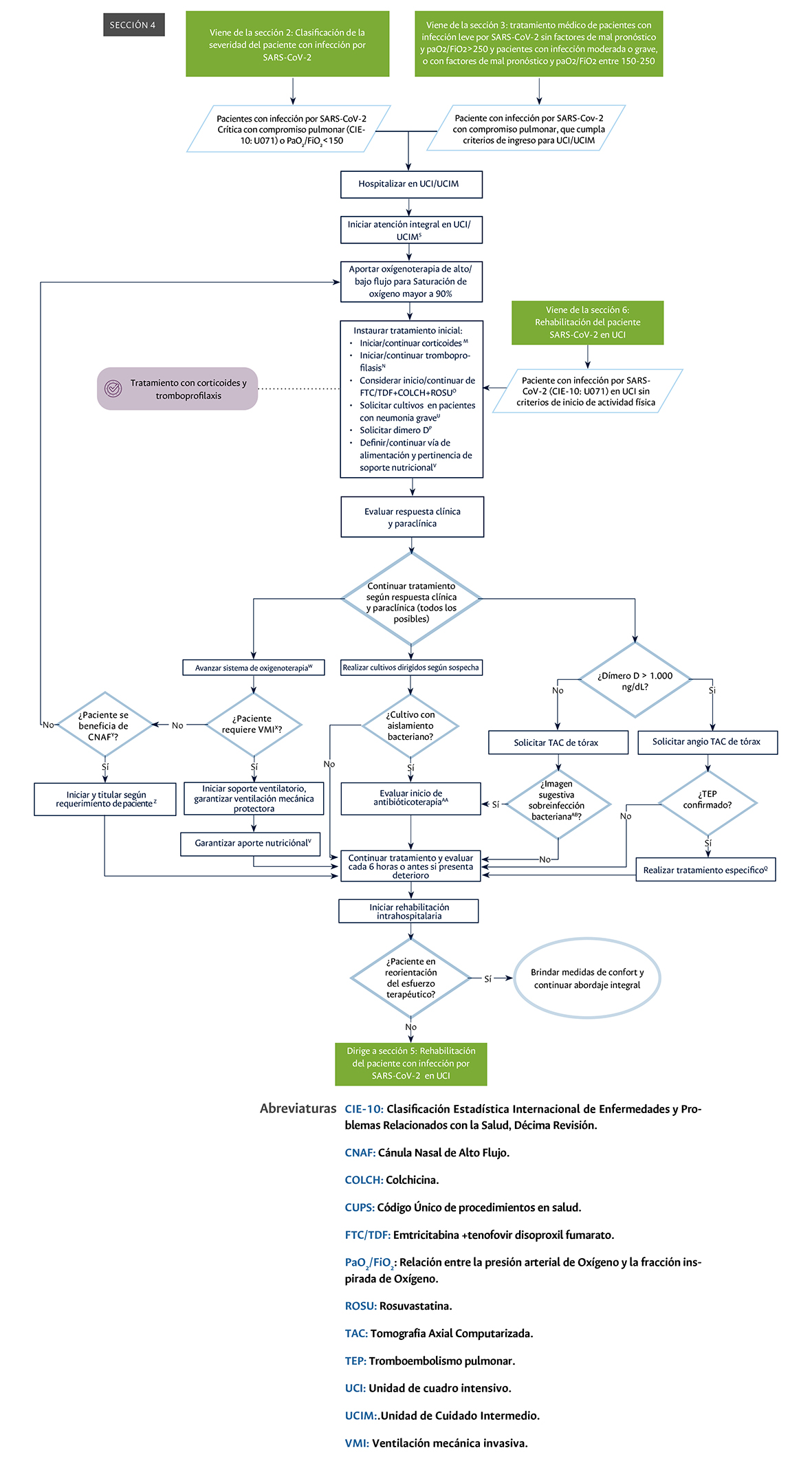
Sección 4 del diagrama de flujo: Tratamiento médico de pacientes con SARS-CoV-2, con compromiso pulmonar y con PaO2/FiO2 <150.
Sección cinco
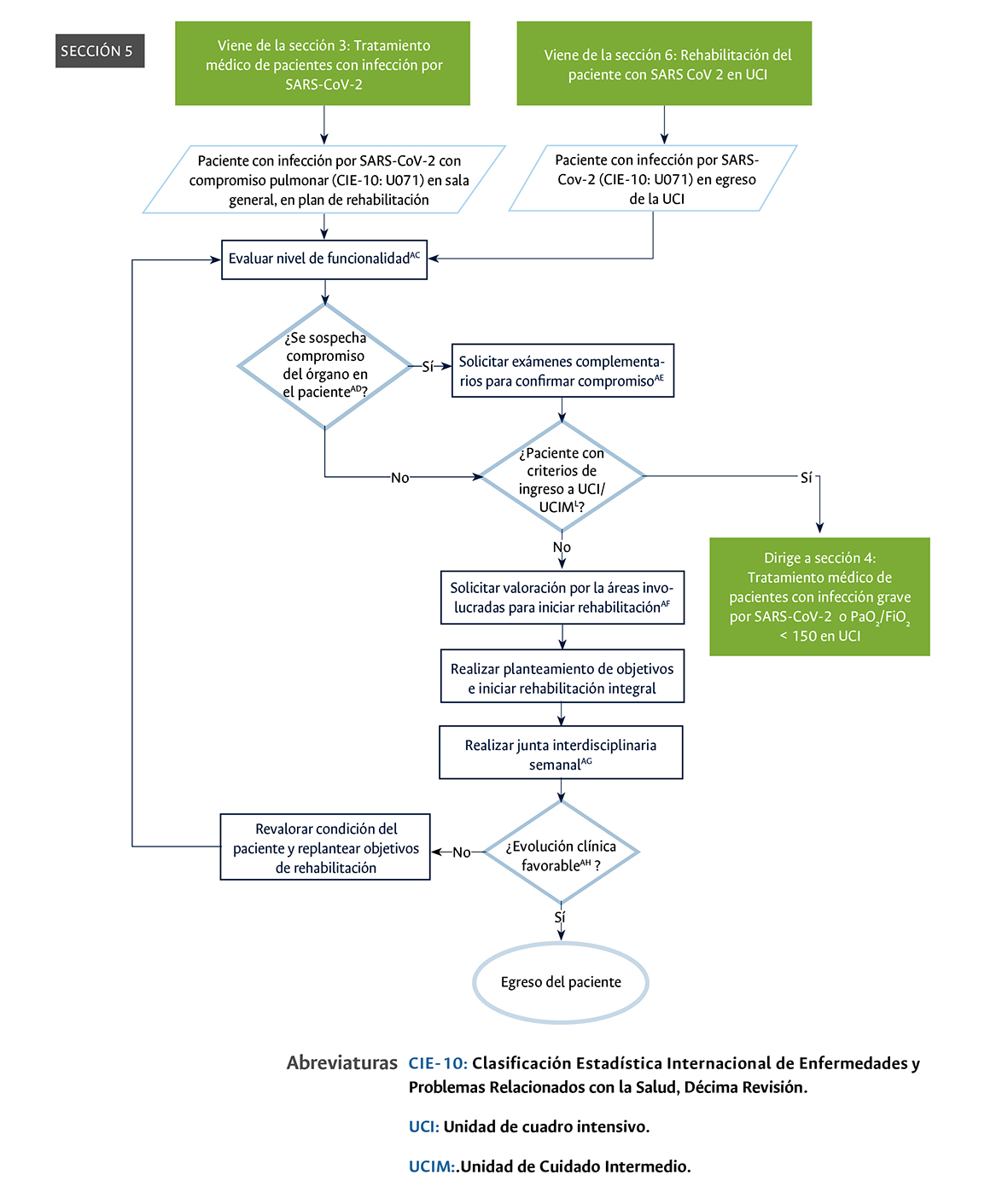
Sección 5 del diagrama de flujo: rehabilitación del paciente con infección por SARS-CoV-2 con compromiso pulmonar.
Sección seis
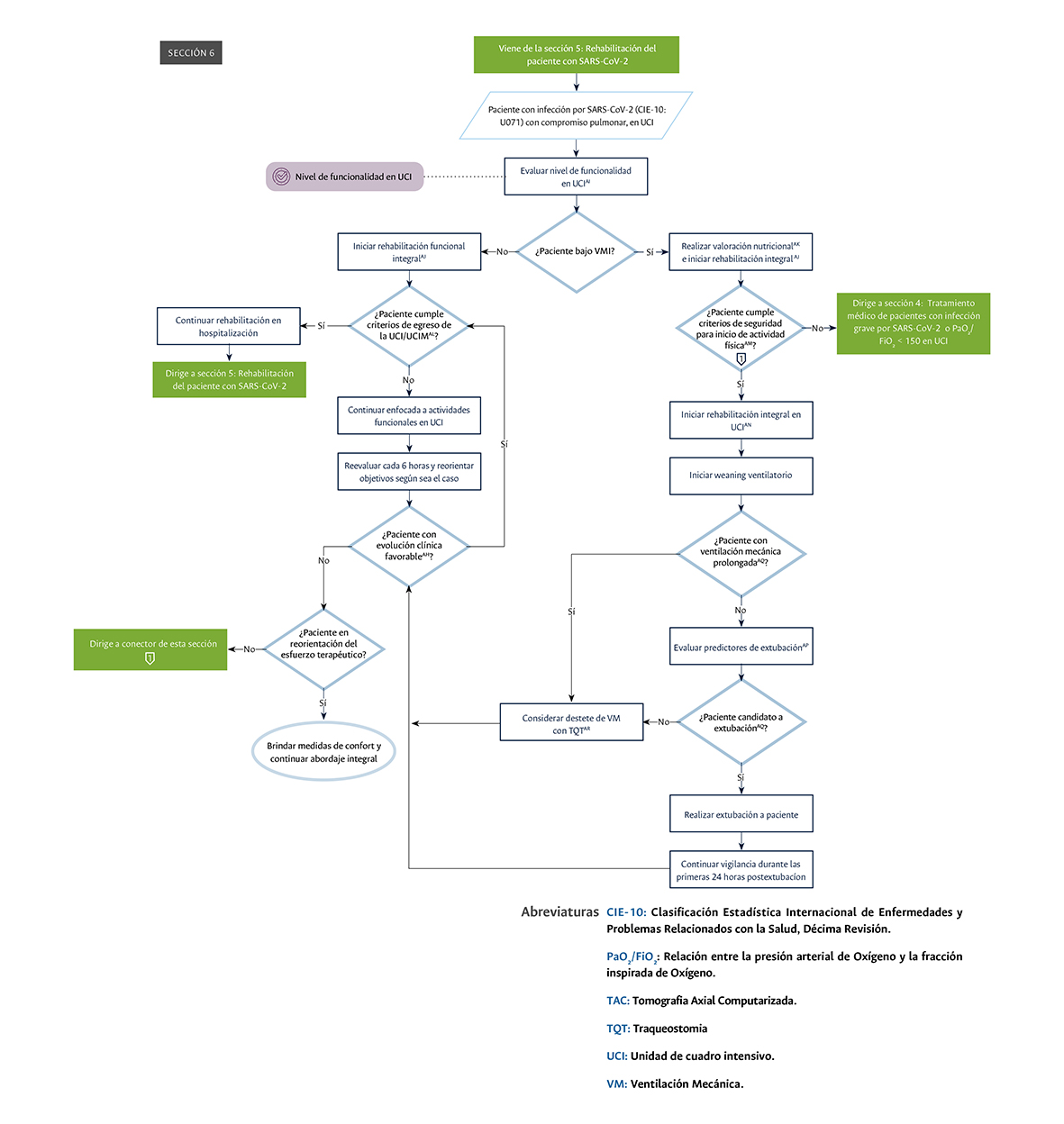
Sección 6 del diagrama de flujo: rehabilitación del paciente con infección por SARS-CoV-2 con compromiso pulmonar hospitalizado en UCI.
Puntos de control
Los puntos de control para el ECBE se definieron teniendo en cuenta momentos claves en el proceso integral de atención del paciente con infección por SARS-CoV-2 con compromiso pulmonar en el HUN. Estos puntos de control fueron elegidos de forma conjunta por los miembros del equipo desarrollador teniendo en cuenta las sugerencias realizadas en la reunión de consenso y se presentan a continuación:
Realización de gasometría arterial al ingreso en los pacientes con diagnóstico de infección por SARS-CoV-2 con signos vitales alterados y SpO2 <92 % al aire ambiente (Sección 2 del diagrama de flujo: clasificación de la severidad de la COVID-19 en pacientes con infección por SARS-CoV-2 con compromiso pulmonar): este punto de control se considera de importancia, ya que es fundamental para lograr la adecuada estadificación de la infección por SARS-CoV-2 e iniciar un tratamiento apropiado.
Realización de tromboprofilaxis con anticoagulantes y corticoides a todo paciente con diagnóstico de infección por SARS-CoV-2 con compromiso pulmonar y requerimiento de oxígeno (Sección 3 del diagrama de flujo: tratamiento de pacientes con SARS-CoV-2 con compromiso pulmonar y con PaO2/FiO2 >150 y sección 4 del diagrama de flujo: tratamiento médico de pacientes con SARS-CoV-2 con compromiso pulmonar con PaO2FiO2 <150): este punto de control se considera de importancia, ya que este tratamiento se ha asociado con mejores desenlaces en estos pacientes en comparación con aquellos que no lo reciben. Además, es un punto crítico para el tratamiento adecuado de los pacientes con esta condición.
Aplicación dela escala de compromiso funcional de IMS/CPAx a todo paciente con diagnóstico de infección por SARS-CoV-2 en UCI (Sección 6 del diagrama de flujo: rehabilitación del paciente con infección por SARS-CoV-2 con compromiso pulmonar atendido en UCI): este punto de control se considera de importancia, ya que el uso de estas escalas permite evaluar la capacidad funcional del paciente con infección por SARS-CoV-2.
Rehabilitación de pacientes con infección por SARS-CoV-2 atendidos en UCI (Sección 6 del diagrama de flujo: rehabilitación del paciente con infección por SARS-CoV-2con compromiso pulmonar hospitalizado en UCI): el punto de control propuesto se considera de importancia, debido a que la rehabilitación es un aspecto fundamental para los pacientes atendidos en UCI con compromiso pulmonar asociado a la infección por SARS-CoV-2. Este punto de control se tomará en cuenta al contar con la intervención por Terapia Respiratoria, Terapia Física, Terapia fonoaudiológica, Terapia Ocupacional y Nutrición.
Referencias
1. Ilott I, Rick J, Patterson M, Turgoose C, Lacey A. What is protocol-based care? A concept analysis. J Nurs Manag [Internet]. 2006;14(7):544-52. doi: 10.1111/j.1365-2934.2006.00703.
2. Gulwani S. Programming by examples: Applications, algorithms, and ambiguity resolution.Redmond, WA: Microsoft Corporation; 2016.
3. National Institute for Health and Care Excellence, Scottish Intercollegiate Guidelines Network, Royal College of General Practitioners. COVID-19 rapid guideline: Managing the longterm effects of COVID-19. Natl Inst Heal Care Excell [Internet]. 2020 Dic. 18. (NICE Guideline, No. 188). Disponible en: https://www.ncbi. nlm.nih.gov/books/NBK567261
4. Jun GT, Ward J, Morris Z, Clarkson J. Health care process modelling: which method when?. Int J Qual Health Care [Internet]. 2009;21(3):214-224. doi: 10.1093/intqhc/mzp016.
5. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ [Internet]. 2021;372: n71. doi: 10.1136/bmj.n71.
6. Organización Mundial de la Salud. Coronavirus. [Sitio virtual, citado Jul 2022]. Disponible en: https://www.paho.org/es/temas/coronavirus.
7. Organización Panamericana de la Salud. Coronavirus. [Sitio virtual, citado Jul 2022]. Disponible en: https://www.who.int/es/health-topics/coronavirus#tab=tab_1.
8. Zhu N, Zhang D, Wang W, Li X, Yang B, Song J, et al. A Novel Coronavirus from Patients with Pneumonia in China, 2019. N Engl J Med [Internet]. 2020 Feb. 20;382(8):727-733. doi: 10.1056/NE-JMoa2001017.
9. Gorbalenya AE, Baker SC, Baric RS, de Groot RJ, Drosten C, Gulyaeva AA, et al. The species Severe acute respiratory syndrome-related coronavirus: classifying 2019-nCoV and naming it SARS-CoV-2. Nat Microbiol [Internet]. 2020 Abr.;5(4):536-44. doi: 10.1038/s41564-020-0695-z.
10. Organización Mundial de la Salud. Alocución de apertura del Director General de la OMS en la rueda de prensa sobre la COVID-19 celebrada el 11 de marzo de 2020. [Sitio virtual]. 2020 Mar. 11. Disponible en: https://www.who.int/es/director-general/speech-es/detail/who-director-general-s-opening-remarks-at-the-me-dia-briefing-on-covid-19---11-march-2020.
11. Ministerio de Salud y Protección Social. Colombia confirma su primer caso de COVID-19. Boletín de prensa 050 de 2020 [Sitio virtual]. Bogotá: Ministerio de Salud; 2020 Mar. 6. . Disponible en: https://www.minsalud.gov.co/Paginas/Colombia-confirma-su-primer-caso-de-COVID-19.aspx.
12. Instituto Nacional de Salud. COVID-19 en Colombia [Sitio virtual].[citado 2022 Sep. 11]. Disponible en: https://www.ins.gov.co/Noticias/Paginas/Coronavirus.aspx.
13. Organización Mundial de la Salud. WHO Coronavirus (COVID-19) Dashboard [Página principal]. 2021 [citado 2021 Sep. 10]. Disponible en: https://covid19.who.int/.
14. Organización Panamericana de la Salud. Recomendaciones para adaptar y fortalecer la capacidad resolutiva del primer nivel de atención durante la pandemia de COVID-19. Organización Panamericana de la Salud [Internet]. 2020 Sep. 24;120. Disponible en: https://iris.paho.org/handle/10665.2/52729.
15. Ministerio de Salud y Protección Social. Lineamientos, orientaciones y protocolos para enfrentar la COVID-19 en Colombia. Ministerio de Salud y Protección Social. [Internet]. 2020;2662. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/lineamientos-orientaciones-protocolos-covid19-com-pressed.pdf
16. Torrell Vallespín G, Rovira Fontanals A, Sánchez Amat M, Fernández de Sanmamed Santos MJ. Construyendo la semiología de la COVID-19: los sabios ciegos y el elefante. Gac Sanit. 2022 Feb. 3:S0213-9111(22)00001-2. doi: 10.1016/j.gaceta.2021.12.004.
17. Rogers JP, Watson CJ, Badenoch J, Cross B, Butler M, Song J, et al. Neurology and neuropsychiatry of COVID-19: a systematic review and meta-analysis of the early literature reveals frequent CNS manifestations and key emerging narratives. Neurol Neurosurg Psychiatry [Internet]. 2021 Sep.;92(9):932-41. doi: 10.1136/jnnp-2021-326405.
18. Berlin DA, Gulick RM, Martinez FJ. Severe Covid-19. Engl J Med [Internet]. 2020 Dic. 17;383(25):2451-60. doi: 10.1056/NE-JMcp2009575.
19. Hanson KE, Caliendo AM, Arias CA, Hayden MK, Englund JA, Lee MJ, et al. The Infectious Diseases Society of America Guidelines on the Diagnosis of COVID-19: Molecular Diagnostic Testing. Clin Infect Dis [Internet]. 2021 Ene. 22: ciab048. doi: 10.1093/cid/ciab048
20. National Institute for Health and Care Excellence COVID-19 rapid guideline: critical care in adults. 2021 Feb 12. (NICE Guideline, No. 159) Disponible en: https://www.ncbi.nlm.nih. gov/books/NBK566886/.
21. Grupo ACIN-IETS de Consenso colombiano para recomendaciones de atención COVID-19. Consenso colombiano de atención, diagnóstico y manejo de la infección por SARS-COV-2/COVID-19 en establecimientos de atención de la salud. Recomendaciones basadas en consenso de expertos e informadas en la evidencia Infectio [Internet]. 2020 Mar.;24(3):1-163. Disponible en: https://www.iets.org.co/Archivos/853-2765-1-PB.pdf.
22. RECOVERY Collaborative Group, Horby P, Lim WS, Emberson JR, Mafham M, Bell JL, et al. Dexamethasone in Hospitalized Patients with Covid-19. N Engl J Med [Internet]. 2021 Feb. 25;384(8):693- 704. doi: 10.1056/NEJMoa2021436.20.
23. Martínez Chamorro E, Revilla Ostolaza TY, Pérez Núñez M, Borruel Nacenta S, Cruz-Conde Rodríguez-Guerra C, Ibáñez Sanz L. Pulmonary embolisms in patients with COVID-19: a prevalence study in a tertiary hospital. Radiologia (Engl Ed). 2021 Ene.-Feb.;63(1):13-21. English, Spanish. doi: 10.1016/j. rx.2020.09.010. Epub 2020 Oct 29.
24. Ventura-Díaz S, Quintana-Pérez J V., Gil-Boronat A, Herrero-Huertas M, Gorospe-Sarasúa L, Montilla J, et al. A higher D-dimer threshold for predicting pulmonary embolism in patients with COVID-19: a retrospective study. Emerg Radiol [Internet]. 2020 Dic.;27(6):679-689. doi: 10.1007/s10140-020-01859-1.
25. Poudel A, Poudel Y, Adhikari A, Aryal BB, Dangol D, Bajracharya T, et al. D-dimer as a biomarker for assessment of COVID-19 prognosis: D-dimer levels on admission and its role in predicting dis-ease outcome in hospitalized patients with COVID-19. PLoS One [Internet]. 2021 Ago. 26;16(8):e0256744. doi: 10.1371/journal. pone.0256744.
26. Taboada M, Rodríguez N, Díaz-Vieito M, Domínguez MJ, Casal A, Riveiro V, et al. Calidad de vida y síntomas persistentes tras hospitalización por COVID-19. Estudio observacional prospectivo com-parando pacientes con o sin ingreso en UCI. Rev Esp Anestesiol Reanim [Internet]. 2022 Jun.-Jul.;69(6):326-335. doi: 10.1016/j. redar.2021.05.009.
27. Carod-Artal FJ. Síndrome post-COVID-19: epidemiología, criterios diagnósticos y mecanismos patogénicos implicados. Rev Neurología [Internet]. 2021 Jun. 1;72(11):384-96. doi: /10.33588/rn.7211.2021230.
28. Gutiérrez-Rodríguez J, Montero-Muñoz J, Jiménez-Muela F, Guirola García-Prendes C, Martínez-Rivera M, Gómez-Armas L. Vari-ables asociadas con mortalidad en una población de pacientes mayores de 80 años y con algún grado de dependencia funcional, hospitalizados por COVID-19 en un Servicio de Geriatría. Rev Esp Geriatr Gerontol. 2020 Nov.-Dic.;55(6):317-325. doi: 10.1016/j. regg.2020.07.002.
29. Singh SJ, Barradell AC, Greening NJ, Bolton C, Jenkins G, Pres-ton L, et al. British Thoracic Society survey of rehabilitation to support recovery of the post-COVID- 19 population. BMJ Open [Internet]. 2020 Dic. 2;10(12):e040213. doi: 10.1136/bmjop-en-2020-040213.
30. Ibarra Cornejo José Luis, Fernández Lara María José, Aguas Alveal Elena Viviana, Pozo Castro Alex Felipe, Antillanca Hernández Bárbara, Quidequeo Reffers Diego Galvarino. Efectos del reposo prolongado en adultos mayores hospitalizados. An. Fac. med.[Internet]. 2017 Oct [citado 2022 Ago 17]; 78(4): 439-444. doi: /10.15381/anales.v78i4.14268.
31. Brouwers MC, Kerkvliet K, Spithoff K; AGREE Next Steps Consortium. The AGREE Reporting Checklist: a tool to improve reporting of clinical practice guidelines. BMJ [Internet]. 2016; i1152. doi: 10.1136/bmj.i1152.
32. Alhazzani W, Møller MH, Arabi YM, Loeb M, Gong MN, Fan E, et al. Surviving Sepsis Campaign: Guidelines on the Management of Critically Ill Adults with Coronavirus Disease 2019 (COVID-19). Crit Care Med. [Internet]. 2020 Jun.;46(5): e440-69. doi: 10.1097/CCM.0000000000004363.
33. Jin YH, Cai L, Cheng ZS, Cheng H, Deng T, Fan YP, et al. A rapid advice guideline for the diagnosis and treatment of 2019 novel coronavirus (2019-nCoV) infected pneumonia (standard version). Mil Med Res [Internet]. 2020 Feb. 6;7(1):4. doi: 10.1186/s40779-020-0233-6.30.
34. Ying-Hui J, Qing-Yuan Z, Zhi-Yong P, Xue-Qun R, Xun-Tao Y, Lin C, et al. Chemoprophylaxis, diagnosis, treatments, and discharge management of COVID-19: An evidence-based clinical practice guideline (updated version). Mil Med Res [Internet]. 2020 Sep. 4;7(1):41. doi: 10.1186/s40779-020-00270-8.31.
35. Falavigna M, Colpani V, Stein C, Pontes Azevedo LC, Bagattini AM, de Brito GV, et al. Guidelines for the pharmacological treatment of COVID-19. The task force/consensus guideline of the Brazilian Association of Intensive Care Medicine, the Brazilian Society of Infectious Diseases and the Brazilian Society of Pulmonology and Tisiology. Rev Bras Ter Intensiva. 2020 Jun.;32(2):166-196. doi: 10.5935/0103-507x.20200039.
36. Hanson KE, Caliendo AM, Arias CA, Hayden MK, Englund JA, Lee MJ, et al. The Infectious Diseases Society of America Guidelines on the Diagnosis of COVID-19: Molecular Diagnostic Testing. Clin Infect Dis. 2021 Ene. 22:ciab048. doi: 10.1093/cid/ciab048.
37. Bhimraj A, Morgan RL, Shumaker A, Lavergne V Baden L, Cheng VC, et al. Infectious Diseases Society of America Guidelines on the Treatment and Management of Patients with COVID-19. Clin In-fect Dis. 2020 Abr. 27:ciaa478. doi: 10.1093/cid/ciaa478.
38. Hanson KE, Caliendo AM, Arias CA, Hayden MK, Englund JA, Lee MJ, et al. Infectious Diseases Society of America Guidelines on the Diagnosis of COVID-19: Serologic Testing. Clin Infect Dis. 2020 Sep. 12:ciaa1343. doi: 10.1093/cid/ciaa1343.
39. Kim SB, Ryoo S, Huh K, Joo EJ, Kim YJ, Choi WS, et al. Revised Korean society of infectious diseases/national evidence-based healthcarea collaborating agency guidelines on the treatment of patients with COVID-19. Infect Chemother. 2021 Mar.;53(1):166- 219. doi: 10.3947/ic.2021.0303.
40. National COVID-19 Clinical Evidence Task Force. Australian guidelines for the clinical care of people with COVID-19. Australian Government. 2020;215.
41. Organización Mundial de la Salud. COVID-19 Clinical management: Living guidance. 2021 Ene. 15.:16-44. Disponible en: https://apps.who.int/iris/bitstream/handle/10665/338882/WHO-2019-nCoV-clinical-2021.1-eng.pdf?sequence=1&isAllowed=y
42. Trujillo CHS. Consenso colombiano de atención, diagnóstico y mane-jo de la infección por SARS-COV-2/COVID 19 en establecimientos de atención de la salud. Recomendaciones basadas en consen-so de expertos e informadas en la evidencia. Infectio. 2020 Abr. 14;24(3):1-153.
43. Vila Muntadas M, Agustí Sunyer I, Agustí Garcia-Navarro A. COVID-19 diagnostic tests: importance of the clinical context. Med Clin (Barc). 2021 Ago. 27;157(4):185-190. English, Spanish. doi: 10.1016/j.medcli.2021.03.007
44. Kucirka LM, Lauer SA, Laeyendecker O, Boon D, Lessler J. Variation in False-Negative Rate of Reverse Transcriptase Polymerase Chain Reaction–Based SARS-CoV-2 Tests by Time Since Exposure. Ann Intern Med. 2020 Ago. 18;173(4):262-267. doi: 10.7326/M20-1495.
45. Rogers JP, Chesney E, Oliver D, Pollak TA, McGuire P, Fusar-Poli P, et al. Psychiatric and neuropsychiatric presentations associated with severe coronavirus infections: a systematic review and meta-analysis with comparison to the COVID-19 pandemic. Lan-cet Psychiatry [Internet]. 2020 Jul.;7(7):611-27. doi: 10.1016/S2215-0366(20)30203-0.
46. Secretaría de Salud de Bogotá, Hospital Universitario Nacional e Instituto de Investigaciones Clínicas de la Universidad Nacional de Colombia. Consenso de recomendaciones sobre criterios clínicos de ingreso y egreso de pacientes adultos a la unidad de cuidado intensivo e intermedio de Bogotá D.C. Orientaciones técnicas. [Internet]. 2020 Jul. Disponible en: http://www.saludcapital.gov.co/Documents/Covid_S/Consenso_UCI_UCIM.pdf.
47. National Institute for Health and Care Excellence. COVID-19 rapid guideline: managing COVID-19. 2022 Jun 15. (NICE Guideline, No. 191) Disponible en: https://www.nice.org.uk/guidance/ng191/chapter/update-information.
48. Gaitan H. Effectiveness and Safety of Medical Treatment for SARS-CoV-2 (COVID-19) in Colombia: A Pragmatic Randomized Controlled Trial [Internet]. ClinicalTrials.gov; 2020 Abr 24 [actualizado 2021 Ago. 24, citado 2022 Mar 24]. ClinicalTrials.gov identifier NCT04359095. Disponible en: https://clinicaltrials.gov/ct2/show/NCT04359095.
49. Suh YJ, Hong H, Ohana M, Bompard F, Revel MP, Valle C, et al. Pulmonary Embolism and Deep Vein Thrombosis in COVID-19: A Systematic Review and Meta-Analysis. Radiology. 2021 Feb.;298(2):E70-E80. doi: 10.1148/radiol.2020203557.
50. Stavros V. K. Guía ESC 2019 para el diagnóstico y tratamiento de la embolia pulmonar aguda. Rev Esp Cardiol. 2020 Jun.;73(6):497. e1-497.e58. doi: 10.1016/j.recesp.2019.12.030.
51. Cortés JA, Cuervo-Maldonado SI, Nocua-Báez LC, Valderrama MC, Sánchez EA, Saavedra A, et al. [Guía de práctica clínica para el manejo de la neumonía adquirida en la comunidad]. Rev. Fac. Med. 2022;70(2):e93814 (In Press). English. doi:https://doi. org/10.15446/revfacmed.v70n2.93814.
52. Metlay JP, Waterer GW, Long AC, Anzueto A, Brozek J, Crothers K, et al. Diagnosis and Treatment of Adults with Community- acquired Pneumonia. An Official Clinical Practice Guideline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med. 2019 Oct. 1;200(7):e45-e67. doi: 10.1164/rccm.201908-1581ST.
53. Lorca LA, Leão Ribeiro I, Torres-Castro R, Sacomori C, Rivera C. Propiedades psicométricas de la escala Post-COVID-19 Functional Status para adultos sobrevivientes de COVID-19. Rehabilitacion (Madr) [Internet]. 2021 Jul. 31 [citado 25 de marzo de 2022]; S0048-7120(21)00074-8. Disponible en: doi: 10.1016/j. rh.2021.07.002.
54. Colegio profesional de fisioterapeutas de Aragón. Recomendaciones en la intervención del fisioterapeuta en la atención hospitalaria del paciente con COVDI-19. [Internet]. 2020 May. 25; 68. Disponible en: https://www.colfisioaragon.org/ficheros/2020-05-28_GuiaAtencionHospitalariaPacienteCOVID-19.pdf.
55. Maltser S, Cristian A, Silver JK, Morris GS, Stout NL. A Focused Review of Safety Considerations in Cancer Rehabilitation. PM R. 2017 Sep.;9(9S2):S415-S428. doi: 10.1016/j.pmrj.2017.08.403.
56. Hodgson CL, Stiller K, Needham DM, Tipping CJ, Harrold M, Baldwin CE, et al. Expert consensus and recommendations on safety criteria for active mobilization of mechanically ventilated critically ill adults. Crit Care. 2014 Dic. 4;18(6):658. doi: 10.1186/s13054-014-0658-y.
57. D’Agostino RS, Jacobs JP, Badhwar V, Fernandez FG, Paone G, Wormuth DW, et al. The Society of Thoracic Surgeons Adult Cardiac Surgery Database: 2019 Update on Outcomes and Quality. Ann Thorac Surg. 2019 Ene.;107(1):24-32. doi: 10.1016/j.atho-racsur.2018.10.004.
58. Hernández-López GD, Cerón-Juárez R, Escobar-Ortiz D, Graciano-Gaytán L, Gorordo-Delsol LA, Merinos-Sánchez G, et al. Retiro de la ventilación mecánica. Med crít (Col Mexi Medi Crít). 2017 Ago.;31(4):238-45. Disponible en: https://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S2448-89092017000400238
59. Ferro A, Kotecha S, Auzinger G, Yeung E, Fan K. Systematic review and meta-analysis of tracheostomy outcomes in COVID-19 patients. Br J Oral Maxillofac Surg. 2021 Nov.;59(9):1013-1023. doi: 10.1016/j.bjoms.2021.05.011.
DESCARGUE LA VERSIÓN COMPLETA
La información adicional y los anexos se podrán consultar en la versión completa que pueden descargar
